ОЦЕНКА РИСКА
Что известно о предмете исследования?
- Показана важная роль оценки длины теломер лейкоцитов у пациентов молодого и среднего возраста.
- Исследована взаимосвязь различных сердечно-сосудистых факторов риска с длиной теломер.
Что добавляют?
- Оценка длины теломер лейкоцитов у пациентов молодого и среднего возраста позволяет выявить факторы риска, наиболее значимо ускоряющие процессы биологического старения.
- Преждевременное укорочение длины теломер ассоциировано с возрастом, курением, окружностью шеи, уровнями общего холестерина, липопротеинов высокой плотности, lipid accumulation product индекса и visceral adiposity index.
Цель. Оценка связи длины теломер лейкоцитов (ДТЛ) с сердечно-сосудистыми факторами риска у пациентов молодого и среднего возраста без сердечно-сосудистых заболеваний (ССЗ).
Материал и методы. В одномоментном кросс-секционном исследовании приняли участие 450 пациентов, в возрасте 30 [21;42] лет. Наличие факторов риска и возможных критериев исключения оценивалось при анкетировании и антропометрическом обследовании. Всем испытуемым измеряли концентрацию глюкозы и показателей липидного профиля с помощь экспресс-анализатора CardioChekPA (США, 2017г) с последующим расчетом интегральных метаболических индексов: visceral adiposity index (VAI), body fat percentage, body adiposity index (BAI), lipid accumulation product (LAP) индекс. ДТЛ измеряли в образцах цельной крови методами флуориметрии (Qubit 4, Сингапур, 2020) и полимеразной цепной реакции с обратной транскрипцией (QIAamp Blood Mini Kit, Германия, 2022). Статистический анализ результатов проводился программой Statistica 10.
Результат. Распространенность исследуемых факторов риска в основной группе соответствовала общепопуляционной. По результатам корреляционного анализа ДТЛ была взаимосвязана с возрастом (r=-0,26; p<0,05), курением (r=-0,35; p<0,05), ожирением (r=-0,19; p>0,05), окружностью шеи (r=-0,53; p<0,05), уровнем диастолического артериального давления (r=-0,31; p<0,05), холестерина (r=-0,64; p<0,05), липопротеинов высокой (r=0,59; p<0,05) и низкой (r=-0,52; p<0,05) плотности, триглицеридов (r=-0,46; p<0,05), глюкозы (r=-0,33; p<0,05), LAP (r=-0,4; p<0,05), VAI (r=-0,57; p<0,05) и BAI (r=-0,32; p<0,05). По результатам многофакторного регрессионного анализа ДТЛ была взаимосвязана с возрастом (B=-0,04, Std. Err. of B=0,02, p=0,03), курением (B=-0,87, Std. Err. of B=0,26, p=0,001), окружностью шеи (B=-0,23, Std. Err. of B=0,07, p=0,001), уровнями общего холестерина (B=-0,37, Std. Err. of B=0,87, p<0,001), липопротеинов высокой плотности (B=0,59, Std. Err. of B=0,24, p=0,018), LAP (B=-0,01, Std. Err. of B=0,02, p<0,011), VAI (B=-0,37, Std. Err. of B=0,16, p=0,025).
Заключение: ДТЛ взаимосвязана с сердечно-сосудистыми факторами риска, что определяет значимость их участия в формировании ССЗ и биологическом старении у лиц молодого и среднего возраста.
- Применение интервальных гипоксически-гипероксических экспозиций в режиме гипоксического прекондиционирования снижает частоту пери- и послеоперационных осложнений.
- В исследовании не зарегистрировано случаев острого нарушения мозгового кровообращения у пациентов после курса гипоксического прекондиционирования в пери- и послеоперационном периодах, с сохранением более высокого уровня когнитивных функций по сравнению с группой плацебо-воздействий.
- В сравнении с группой контроля у пациентов, прошедших процедуры предоперационного гипоксически-гипероксического кондиционирования, отмечено частое спонтанное восстановление синусового ритма, что сопровождалось значимо меньшими значениями индикаторов повреждения миокарда, эндотелиальной дисфункции и оксидативного стресса через 24 ч после операции.
Цель. Определить влияние интервальных гипоксически-гипероксических экспозиций (ИГГЭ) на исходы кардиохирургических вмешательств с применением искусственного кровообращения.
Материал и методы. Проведено проспективное одноцентровое рандомизированное контролируемое исследование у 110 пациентов с пороками клапанов сердца и/или патологии аорты из кардиохирургической клиники Первого МГМУ им. И. М. Сеченова. Общая выборка была случайным образом разделена на группу пациентов, проходивших курс ИГГЭ (66 пациентов), и контрольную группу пациентов, которым проводились плацебо-процедуры с атмосферным воздухом (44 пациента). Частоту и структуру интра- и послеоперационных осложнений анализировали в течение 30 дней после операции. Наличие когнитивных нарушений, а также уровень концентрации сывороточного тропонина I и лактата анализировали до и после операции.
Результаты. Пери- и ранние послеоперационные осложнения в виде сердечной смерти, нефатального инфаркта и острой сердечной недостаточности достоверно реже возникали у пациентов, проходивших курс ИГГЭ по сравнению с плацебо-ИГГЭ (1,6% vs 16,7%, p=0,009; 1,6% vs 16,7%, p=0,009; 6,3% vs 33,3%, p<0,001, соответственно). Медиана значений тропонина I через 24 ч после операции составила 1,068 нг/мл (0,388-1,397 нг/мл) в группе ИГГЭ и была достоверно ниже по сравнению с контрольной группой 1,980 нг/мл (1,068-3,239 нг/мл). Уровень лактата в сыворотке крови после операции составил 1,8±0,7 ммоль/л в группе ИГГЭ и был значимо ниже по сравнению с контрольной группой — 2,4±1,2 (p=0,05). Состояние когнитивных функций, в т. ч. по тестам MOCA и MMSE, оказалось значимо выше у пациентов, прошедших предоперационный курс ИГГЭ. Значимых осложнений или серьезных нежелательных явлений во время процедур ИГГЭ не наблюдалось.
Заключение. Применение индивидуально-адаптированных процедур гипоксического прекондиционирования снижает частоту пери- и послеоперационных осложнений, что сопровождается меньшей степенью ишемически-реперфузионного повреждения миокарда при искусственном кровообращении, с сохранением когнитивных функций пациентов. Процедуры ИГГЭ расширяют арсенал средств преабилитации пациентов, направляемых на хирургическое лечение пороков сердца и патологии аорты в условиях искусственного кровообращения.
- Большинство больных ишемической болезнью сердца, направляемых на операцию коронарного шунтирования, имеют сниженные значения деформационных показателей левого предсердия. Преимущественно выявляются нарушения кондуитной и резервуарной функций.
- Полученные данные могут указывать на отсутствие значимых связей между параметрами деформации миокарда левого предсердия и риском послеоперационной фибрилляции предсердий у пациентов, перенесших коронарное шунтирование на работающем сердце, что может объясняться особенностями проведенного хирургического лечения.
Цель. Изучить возможность использования показателей деформации левого предсердия (ЛП), полученных с помощью трансторакальной спекл-трекинг эхокардиографии, для прогнозирования впервые возникшей послеоперационной фибрилляции предсердия (ПОФП) у пациентов, перенесших коронарное шунтирование (КШ) на работающем сердце.
Материал и методы. В исследование было включено 111 больных ишемической болезнью сердца, направленных для проведения планового КШ. Критерии невключения: проведение повторного или сочетанного кардиохирургического вмешательства, наличие данных за перенесенный мозговой инсульт, наличие в анамнезе указаний на пароксизмы предсердной тахиаритмии, КШ, проведенное в условиях искусственного кровообращения, пациенты с хронической сердечной недостаточностью 4 функционального класса по классификации Нью-Йоркской ассоциации сердца. Включенным в исследование больным до операции проводилась трансторакальная спекл-трекинг эхокардиография с оценкой резервуарной, кондуитной и сократительной функций ЛП. После проведения КШ на работающем сердце больные проспективно наблюдались до выписки из стационара для регистрации первичной конечной точки — впервые возникшего устойчивого пароксизма ПОФП.
Результаты. В ходе наблюдения ПОФП была зарегистрирована у 11 больных (10%). Медиана регистрации конечной точки составила 4 дня. Сформированные в зависимости от достижения конечной точки группы оказались сопоставимы по основным клинико-демографическим характеристикам и анализируемым ультразвуковым параметрам. У большинства исследуемых больных было выявлено снижение функции ЛП, доминировали нарушения кондуитной (94 пациента, 85%) и резервуарной функций (85 больных, 77%).
Заключение. Полученные результаты могут указывать на отсутствие связей между параметрами деформации миокарда ЛП, полученными в ходе дооперационного скрининга, и риском ПОФП у больных с ишемической болезнью сердца, которым проводилось КШ на работающем сердце.
- Содержание лейкоцитов в крови в выборке с инфарктом миокарда (ИМ) с активным злокачественным новообразованием (ЗНО) была выше, чем у пациентов с ИМ и перенесенным ЗНО, а уровень лейкоцитов у лиц с ИМ на фоне перенесенного ЗНО был выше, чем у лиц с ИМ без ЗНО.
- Уровень общего холестерина был более низким у пациентов с ИМ с активным ЗНО по сравнению с ИМ без ЗНО или с перенесенным в анамнезе онкологическим процессом, по поводу которого пациент был снят с диспансерного учета.
Исследователями из университета Хоккайдо (Tsumita T, 2022) было выявлено, что эндотелиальные клетки накапливают в сосудах злокачественных опухолей липопротеины низкой плотности (ЛНП). Одновременно эндотелий осуществляет хемотаксис нейтрофилов, которые выполняют иммуносупрессорную функцию — способствуют прогрессированию злокачественной опухоли.
Цель. Поиск взаимосвязи содержания лейкоцитов в крови с некоторыми параметрами липидограммы у пациентов с инфарктом миокарда (ИМ) на фоне онкологичеcкого заболевания.
Материал и методы. Обследовано 319 пациентов, находившихся на лечении в ГБУ НИИ скорой помощи им. И. И. Джанелидзе в 2018-2023гг, которые были разделены на 3 группы: ИМ в сочетании с текущим злокачественным новообразованием (ЗНО) — 132 пациента (I группа), ИМ+ЗНО в анамнезе — 58 больных (II группа), ИМ без ЗНО — 129 больных (III группа). Оценивались данные лабораторных тестов, применяемые в рутинной практике: содержание лейкоцитов в крови, относительная величина содержания сегментоядерных нейтрофилов, общий холестерин, ЛНП.
Результаты. Для пациентов с ИМ на фоне ЗНО характерны более высокие уровни лейкоцитов и нейтрофилов чем в других выборках, однако содержание общего холестерина было значимо ниже в этой выборке, а уровень ЛНП статистически значимо не отличался. Больные с ИМ и перенесенными ЗНО занимали промежуточное положение между I и III группами по уровню изучаемых показателей.
Заключение. В целом данные о роли содержания холестерина в крови у онкологических больных противоречивы, в частности, некоторые исследования показали, что повышенный уровень холестерина является потенциальным фактором риска для развития онкологических заболеваний, в нашем исследовании, как и в ряде других, не было выявлено существенных ассоциаций между повышенным уровнем холестерина и наличием ЗНО. Наше исследование является некоторым шагом в понимании связи концентрации холестерина в крови онкологических больных с иммунным ответом пациентов с ИМ на фоне ЗНО.
- В когорте пациентов с пароксизмальной формой фибрилляции предсердий (ФП) выявлена высокая частота встречаемости обструктивного апноэ сна (ОАС) клинически значимых степеней, которые требуют лечебного вмешательства.
- В группе пациентов с сочетанием ОАС и ФП, находящихся на консервативном лечении, выявлены более неблагоприятные характеристики сердечно-сосудистой системы, большая коморбидная нагрузка по сравнению с группой пациентов, прошедших оперативное лечение.
- Наряду с известными факторами риска развития ФП необходимо выявление и коррекция ОАС у пациентов с пароксизмальной ФП с целью возможного влияния на рецидивы ФП. По нашим данным, первостепенное внимание следует уделять пациентам, находящимся на консервативном лечении аритмии.
Цель. Сравнить особенности клинических характеристик двух групп пациентов с сочетанием обструктивного апноэ сна (ОАС) и пароксизмальной формы фибрилляции предсердий (ФП), находящихся на консервативной терапии аритмии и после катетерной аблации устьев легочных вен.
Материал и методы. В исследование включено 362 пациента с пароксизмальной формой ФП, которым проведено респираторное мониторирование сна.
Результаты. Выявлено преобладание ОАС клинически значимых степеней (средние и тяжелые — 37% и 29%, соответственно), а также более высокая лекарственная нагрузка и коморбидность в группе пациентов медикаментозного лечения ФП. Пороговое значение индекса массы тела (ИМТ), при котором прогнозировался высокий риск ОАС тяжелой степени, соответствовало наличию ожирения 1 степени (ИМТ ≥31 кг/м2). Полученные результаты продемонстрировали наличие ассоциации между увеличением переднезаднего размера левого предсердия и степенью тяжести ОАС (4,1 [3,8-4,4] см, r=0,28; р<0,001), которые могут быть обусловлены структурным ремоделированием сердца у пациентов с сочетанием пароксизмальной формы ФП и тяжелыми формами ОАС.
Заключение. В когорте пациентов с пароксизмальной формой ФП выявлена высокая частота встречаемости ОАС клинически значимых степеней. В группе пациентов с сочетанием ОАС и ФП, находящихся на консервативном лечении, выявлены более неблагоприятные характеристики сердечно-сосудистой системы, большая коморбидная нагрузка по сравнению с группой пациентов, прошедших оперативное лечение.
КЛИНИКА И ФАРМАКОТЕРАПИЯ
Цель. Оценить влияние применения лекарственного препарата дапаглифлозин в составе различных схем терапии пациентов с хронической сердечной недостаточностью (ХСН) со сниженной фракцией выброса левого желудочка ≤40% (ХСНнФВ), получающих препараты по программе льготного лекарственного обеспечения (ЛЛО) в рамках федерального проекта (ФП) "Борьба с сердечно-сосудистыми заболеваниями" (ССЗ) на достижение целевого показателя (ЦП) "снижение смертности населения от болезней системы кровообращения" (БСК) Государственной программы "Развитие здравоохранения". Оценить затраты на снижение уровня смертности от БСК на 1 случай смерти на 100 тыс. населения и достижение 1 процентного пункта ЦП "снижение смертности населения от БСК".
Материал и методы. В качестве целевой популяции пациентов рассматривались российские пациенты старше 18 лет с диагнозом ХСНнФВ ≤40% II-IV функционального класса по NYHA, включенные в программу ЛЛО. Использовали модель, разработанную на основе результатов исследования DAPA-HF. Оценивали затраты на лекарственные препараты, число дополнительно сохраненных жизней, влияние лекарственной терапии на достижение ЦП "снижение смертности населения от БСК" и другие показатели в Российской Федерации (РФ) в целом и в каждом субъекте РФ при применении дапаглифлозина в составе различных схем терапии ХСНнФВ, включающих ингибиторы ангиотензинпревращающего фермента (иАПФ)/блокаторы рецепторов ангиотензина II (БРА) или ангиотензиновых рецепторов и неприлизина ингибитор (АРНИ), бета-блокаторы, диуретики, антагонисты минералокортикоидов, сердечные гликозиды.
Результаты. В 2024г затраты на терапию 181351 пациента с ХСНнФВ, включенных в программу ЛЛО в рамках ФП "Борьба с ССЗ", дапаглифлозином в сочетании со стандартной терапией (СТ) составят 9265,4 млн руб., в сочетании с СТ без АРНИ (СТ, включая иАПФ/БРА) — 8161,7 млн руб., в сочетании с СТ, включающей АРНИ (СТ, включая АРНИ) — 17837,3 млн руб. Дополнительное число сохраненных жизней при применении дапаглифлозина в комбинации с СТ оказалось равным 2394, в комбинации с СТ без АРНИ — 2340, в комбинации с СТ, включая АРНИ — 2913. Затраты на терапию одного пациента в течение года при применении дапаглифлозина в сочетании с СТ составили 51090,90 руб., в сочетании с СТ без АРНИ — 45004,72 руб., в сочетании с СТ, включая АРНИ — 98358,00 руб. В 2024г процент (%) достижения ЦП в рамках ФП "Борьба с ССЗ" для дапаглифлозина в сочетании с СТ — 11,22%, в сочетании с СТ без АРНИ (СТ, включая иАПФ/БРА) — 10,96%, в сочетании с СТ, включающей АРНИ (СТ, включая АРНИ) — 13,65%; величина затрат, необходимая для достижения 1% ЦП снижения смертности от БСК в 2024г составила для дапаглифлозина в сочетании с СТ — 828,1 млн руб., в сочетании с СТ без АРНИ (СТ, включая иАПФ/БРА) — 748,2 млн руб., в сочетании с СТ, включающей АРНИ (СТ, включая АРНИ) — 1293,3 млн руб.
Заключение. Среди рассмотренных 3 вариантов добавления дапаглифлозина к СТ (АРНИ или иАПФ/БРА, включая иАПФ/БРА, включая АРНИ), наименьшая величина затрат, необходимая для достижения 1% ЦП "снижения смертности от БСК", характеризует сценарий СТ без АРНИ (СТ, включая иАПФ/БРА), что говорит о его предпочтительности в рамках ФП "Борьба ССЗ". При этом сценарий СТ с АРНИ обладает наибольшей величиной затрат, необходимой для достижения 1% ЦП "снижения смертности от БСК", что говорит о наименьшей клинико-экономической целесообразности применения данной схемы терапии.
- На протяжении последних десятилетий параллельно с увеличением распространённости артериальной гипертензии (АГ) наблюдается прогрессивный рост распространенности избыточной массы тела (избМТ)/ожирения и сахарного диабета (СД). Имеются убедительные данные о взаимосвязи между индексом массы тела и риском сердечно-сосудистых событий.
- Признается важность вопроса раннего начала антигипертензивной терапии, в т. ч., у лиц с избМТ/ожирением и сопутствующим СД.
- Данные проведенных субанализов исследования ТРИКОЛОР у пациентов с избМТ/ожирением и СД демонстрируют высокую антигипертензивную эффективность фиксированной комбинации амлодипин/индапамид/периндоприл, размер клинической эффективности которой не зависел от наличия у пациентов с АГ СД, а также избМТ или ожирения.
Цель. Описание антигипертензивной эффективности терапии тройной фиксированной комбинации (ФК) амлодипин/индапамид/периндоприл и оценка предикторов ее клинической эффективности у пациентов в зависимости от индекса массы тела (ИМТ) и наличия или отсутствия сахарного диабета (СД) 2 типа.
Материал и методы. Исследование ТРИКОЛОР (NCT03722524) — наблюдательное проспективное исследование (n=1247), продемонстрировавшее высокую антигипертензивную эффективность и хорошую переносимость тройной ФК амлодипин/индапамид/периндоприл. В подгрупповой анализ в зависимости от ИМТ были включены данные 1144 пациентов. Во втором подгрупповом анализе 1128 пациентов были стратифицированы в зависимости от сопутствующего СД 2 типа.
Результаты. У пациентов с избыточной массой тела (избМТ)/ожирением и СД отмечалась хорошая антигипертензивная эффективность ФК амлодипин/индапамид/периндоприл, сопоставимая по степени снижения артериального давления (АД) с группами сравнения (пациенты с нормальным ИМТ и пациенты без СД). При этом пациенты с нормальным ИМТ по сравнению с пациентами с избМТ и ожирением имели значимо более низкие значения систолического АД (САД) (через 4 и 12 нед.) и диастолического АД (ДАД) (через 2 и 12 нед.). В подгруппах в зависимости от статуса СД не было отмечено значимых различий по снижению уровня САД и ДАД на всех точках наблюдения. К 12 нед. наблюдения снижение АД в группе пациентов с нормальным ИМТ составило 32,9 (10,5)/15,3 (8,6) мм рт.ст., в группе с избМТ — 33,2 (11,3)/14,2 (8,5) мм рт.ст., в группе с ожирением — 33,9 (12,3)/14,1 (8,8) мм рт.ст. (р>0,05 для сравнений между группами). Целевого уровня (ЦУ) АД <140/90 мм рт.ст. уже через 2 нед. терапии достигли большее количество пациентов с нормальным ИМТ, по сравнению с группой с избМТ (50,8% vs 37,2%, р=0,009). К 12 нед. наблюдения подавляющее большинство пациентов, вне зависимости от ИМТ и статуса СД, достигли ЦУ АД <140/90 мм рт.ст., что демонстрирует хороший и быстрый ответ на терапию тройной ФК.
Заключение. Таким образом, данные проведенных дополнительных анализов исследования ТРИКОЛОР демонстрируют высокую антигипертензивную эффективность ФК амлодипин/индапамид/периндоприл, вне зависимости от наличия у пациентов с АГ СД, а также избМТ или ожирения.
ПРОГНОЗИРОВАНИЕ И ДИАГНОСТИКА
- В исследовании получены доказательства ассоциации системного воспаления с ранними неблагоприятными исходами инфаркта миокарда (ИМ) у больных сахарным диабетом 2 типа (СД2).
- Продемонстрирована возможность использования клеточных индексов системного воспаления (нейтрофильно-лимфоцитарное отношение, индекс системного воспаления SII и индекс системного воспалительного ответа SIRI) как предикторов неблагоприятных событий у пациентов с ИМ и СД2.
- Разработанная модель прогноза госпитальной летальности, включающая клеточные индексы системного воспаления и традиционные факторы риска, позволит оптимизировать стратификацию риска при ИМ в сочетании с СД2.
Цель. У пациентов с инфарктом миокарда с подъемом сегмента ST (ИМ) в сочетании с сахарным диабетом 2 типа (СД2) оценить значение клеточных индексов системного воспаления в прогнозе госпитальной летальности.
Материал и методы. В ретроспективное исследование методом "случай-контроль" были включены 125 больных ИМ и СД2, 25 из которых умерли в период индексной госпитализации. Определяли клеточный состав крови и уровень высокочувствительного С-реактивного белка (вчСРБ) в первые и третьи сутки от момента госпитализации. В группах госпитальной летальности и выживших пациентов рассчитывали и сравнивали клеточные индексы системного воспаления (нейтрофильно-лимфоцитарное отношение (НЛО), нейтрофильно-моноцитарное отношение (НМО), моноцитарно-лимфоцитарное отношение (МЛО), тромбоцитарно-лимфоцитарное отношение (ТЛО), индекс системного воспаления (SII), индекс системного воспалительного ответа (SIRI)) и средние уровни вчСРБ, а также их динамику. Прогностическую роль изучаемых показателей оценивали с помощью однофакторной и многофакторной логистической регрессии.
Результаты. В группе умерших пациентов, в сравнении с выжившими, были больше класс по Killip, индекс массы тела, объем вмешательства по количеству имплантированных стентов, выше уровень вчСРБ, ниже фракция выброса левого желудочка. Госпитальная летальность была ассоциирована с вчСРБ (отношение шансов 1,03 при 95% доверительном интервале: 1,003-1,05, р=0,029), НЛО (2,56 [1,73-9,78], р<0,001), НМО (1,16 [1,001-1,35], р=0,04), МЛО (23,7 [3,1-182,6], р=0,002), SII (1,001 [1,0-1,001], р=0,028), SIRI (1,29 [1,09-1,52], р=0,003) через 48 ч после поступления, а также со степенью изменения вчСРБ (1,03 [1,003-1,05], р=0,025), НЛО (1,58 [1,21-2,06], р=0,001), SII (1,001 [1,0-1,001], р=0,028) в течение первых трех суток. По результатам скорректированного многофакторного регрессионного анализа была выявлена совокупность независимых предикторов, обеспечивающая наибольшую точность оценки вероятности летального исхода: НЛО, SII и SIRI через 48 ч после поступления, степень изменения вчСРБ, индекс массы тела и количество имплантированных стентов.
Заключение. В работе продемонстрирована значимость клеточных индексов системного воспаления НЛО, SII и SIRI в оценке прогноза госпитальной летальности у пациентов с ИМ в сочетании с СД2.
- Увеличение выживаемости больных с инфарктом миокарда (ИМ) привело к увеличению количества пациентов с осложнениями ИМ. Одним из таких осложнений является аневризма левого желудочка (ЛЖ), формирование которой увеличивает госпитальную смертность больных ИМ, частоту развития нарушений ритма и сердечной недостаточности.
- Частота формирования расширения и постинфарктной аневризмы ЛЖ по данным нашей работы составила 18,1%.
- Передняя локализация ИМ и уровень стимулирующего фактора роста являются предикторами формирования расширения и постинфарктной аневризмы ЛЖ.
Цель. Установить предикторы расширения полости левого желудочка (ЛЖ) и формирования постинфарктной аневризмы ЛЖ (ПАЛЖ) у пациентов с инфарктом миокарда с подъемом сегмента ST электрокардиограммы (ИМпST) и/или формированием зубца Q электрокардиограммы (ЭКГ).
Материал и методы. Проведено регистровое исследование пациентов, поступивших с ИМпST и/или формированием зубца Q ЭКГ в первые 24 ч от начала заболевания в период с 1 ноября 2022г по 31 марта 2023г. В исследование включено 138 пациентов. Средний возраст пациентов составил 62±11 года. Лечение и обследование проводилось согласно действующим клиническим рекомендациям Министерства здравоохранения Российской Федерации (2020г) "Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы". У пациентов были определены уровни стимулирующего фактора роста (sST2), пропротеин конвертазы субтилизин-кексин 9 типа, N-концевого промозгового натрийуретического пептида и высокочувствительного С-реактивного белка методом иммуноферментного анализа в первые сутки заболевания. Пациенты были разделены на две группы: 1 группа — пациенты с расширением ЛЖ/формированием ПАЛЖ, n=25 (18,1%), 2 группа — пациенты без нарушения геометрии ЛЖ, n=113 (81,9%). Для определения независимых предикторов расширения ЛЖ/формирования ПАЛЖ выполняли однофакторный и многофакторный регрессионный анализ.
Результаты. Данное исследование показало, что при возрастании уровня sST2 на 1 нг/л увеличиваются шансы расширения ЛЖ/формирования ПАЛЖ в 1,53 раза. Передняя локализация ИМ повышает шансы расширения ЛЖ/ формирования ПАЛЖ в 63,55 раза. Увеличение рСКФ на 2 сутки госпитализации на 1 мл/мин/1,73 м2 уменьшает шансы расширения ЛЖ/формирования ПАЛЖ в 1,07 раза.
Заключение. Исследование показало, что передняя локализация инфаркта миокарда и увеличение уровня sST2 повышают шансы расширения ЛЖ/формирования ПАЛЖ.
- Магнитно-резонансная томография сердца с контрастированием и спекл-трекинг эхокардиография позволяют количественно оценить морфофункциональную картину постинфарктного кардиосклероза.
- Только у больных с фракцией выброса левого желудочка ≥50% выявлен благоприятный регресс большинства показателей ишемически-реперфузионного повреждения и глобальной потерянной работы.
- Высокие значения показателей ишемически-реперфузионного повреждения по данным магнитно-резонансной томографии, а также низкие эффективность и индекс глобальной работы по эхокардиографии являются предикторами снижения фракции выброса левого желудочка менее 50% в среднесрочном периоде.
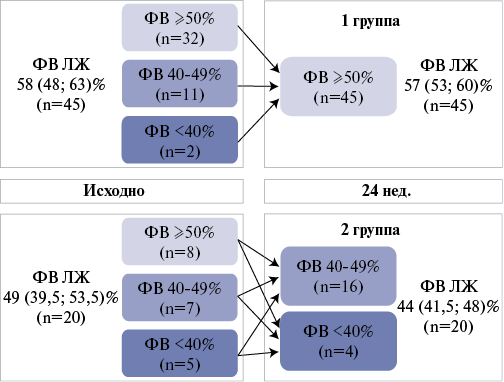
Цель. Анализ показателей ишемического и реперфузионного повреждения, а также миокардиальной работы для выявления предикторов сниженной фракции выброса (ФВ) левого желудочка (ЛЖ) <50% через 24 нед. после инфаркта миокарда с подъемом сегмента ST (ИМпST) у больных, перенесших реваскуляризацию.
Материал и методы. Включено 65 больных (возраст 58 (52; 60) лет), которым на 7-10-е сут. и через 24 нед. проводили обследование. По результатам магнитно-резонансной томографии (МРТ) сердца определяли показатели ишемического и реперфузионного повреждения. По спекл-трекинг эхокардиографии (ЭхоКГ) оценивали параметры миокардиальной работы.
Результаты. Все 65 больных завершили исследование. По результатам ЭхоКГ пациентов разделили на группы: 1 — 45 человек с ФВ ЛЖ ≥50%, 2 — 20 больных с ФВ ЛЖ <50%. У пациентов с ФВ ≥50% через 24 нед. после ИМпST отмечено уменьшение массы ишемического повреждения на 32,3% (р=0,001) за счет регресса массы рубца на 28% (р=0,008) и периинфарктной гетерогенной зоны на 33,3% (р=0,020). Во 2 группе показатели не изменились. На повторном визите выявлено уменьшение количества лиц с микрососудистой обструкцией в группе ФВ ≥50% с 44 до 16% (р<0,001), ФВ <50% — с 65 до 40% (р=0,045). По ЭхоКГ глобальная потерянная работа в 1 группе уменьшилась с 77 (50,5; 105,5) до 59 (43; 92) мм рт.ст.% (р=0,042); во 2 группе исходно — 99,5 (59; 181), повторно — 104,5 (58,5; 156,5) мм рт.ст.% (р=0,765). Эффективность и индекс глобальной работы преобладали у пациентов с ФВ ≥50% на двух визитах (р<0,05). Определены предикторы снижения ФВ ЛЖ через 24 нед. после ИМпST: масса ишемического повреждения, рубцовой ткани, микрососудистой обструкции, индекс глобального контрастирования по МРТ; эффективность и индекс глобальной работы по ЭхоК Г.
Заключение. МРТ сердца с контрастированием и спекл-трекинг ЭхоКГ являются взаимодополняющими методами, позволяющими количественно оценить морфофункциональную картину постинфарктного кардиосклероза и прогнозировать развитие умеренно сниженной и низкой ФВ ЛЖ в среднесрочном периоде.
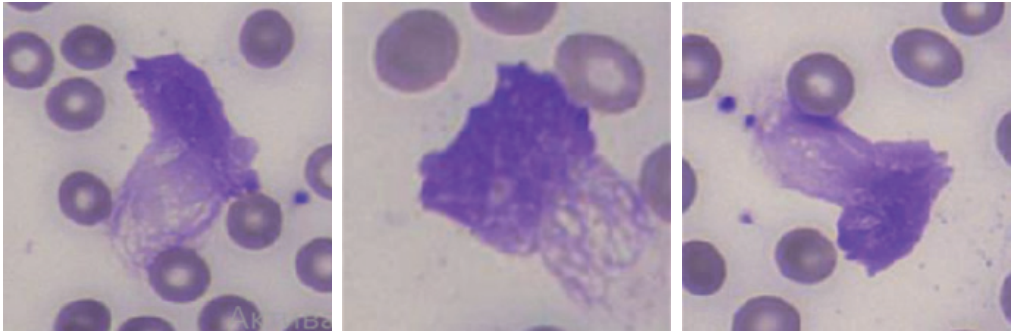
- Нейтрофильные внеклеточные ловушки в мазках крови представляют новый прогностический маркер осложненного течения инфекционного эндокардита.
- Показано, что значения нейтрофильных внеклеточных ловушек в мазках крови пациентов с инфекционным эндокардитом выше 11,2% в 24 раза увеличивают вероятность госпитальной летальности и в 22 раза — развитие послеоперационного сепсиса.
- Представленные данные позволяют обсуждать значимый вклад нейтрофильных внеклеточных ловушек в патогенез инфекционного эндокардита и развитие осложнений.
Цель. Определение прогностического значения формирования нейтрофильных внеклеточных ловушек (НВЛ) в мазках крови у оперированных пациентов с инфекционным эндокардитом (ИЭ).
Материал и методы. Проспективно включено 46 пациентов с достоверным диагнозом ИЭ и 50 пациентов с клапанными пороками сердца без ИЭ, госпитализированных в кардиохирургический стационар в 2021-2022гг (г. Москва), сопоставимых по полу и возрасту. Всем пациентам проводилось определение НВЛ при поступлении и в динамике через 7 дней после операции исследованием окрашенных мазков крови по типу монослой с помощью системы автоматической микроскопии МЕКОС-Ц2 (Россия). Включенные в исследование пациенты проспективно наблюдались в течение госпитального периода лечения (Ме [IQR] 30,0 [21,0-41,0] дней) для регистрации первичной комбинированной конечной точки (госпитальная летальность от всех причин, эмболические, внутрисердечные, инфекционные осложнения) и отдельных ее компонентов.
Результаты. Пациенты с ИЭ были преимущественно представлены лицами мужского пола (n=37, 80,4%) с медианой возраста 55,5 [44,0-70,0] лет. Первичная комбинированная конечная точка была зарегистрирована у 76,1% (n=35) обследованных с ИЭ. Уровень НВЛ в динамике через 7 дней был значимо выше у пациентов с ИЭ, имевших события из первичной комбинированной конечной точки, чем в группе оперированных пациентов с пороками сердца без ИЭ (Ме [IQR] 4,4 [0,6-26,6] vs 2,9 [1,1-4,3], соответственно, p<0,05). Пациенты с ИЭ, умершие в стационаре, отличались достоверно более высоким уровнем НВЛ по сравнению с выжившими пациентами с ИЭ и группой контроля как при поступлении (9,2 [1,8-18,9] vs 4,2 [0,3-28,5] и 3,4 [1,7-6,9], соответственно, p<0,05), так и в динамике (18,2 [5,2-26,6] vs 4,0 [1,0-26,6] и 2,9 [1,1-4,3], соответственно, p<0,001). Пороговое значение НВЛ в динамике ≥11,2% с высокой точностью прогнозировало летальный исход в стационаре (чувствительность 80,0%, специфичность 90,0%, положительная прогностическая ценность 66,7%, отрицательная прогностическая ценность 100,0%, площадь под кривой 0,915, р=0,003) и развитие послеоперационного сепсиса (чувствительность 75,0%, специфичность 88,0%, положительная прогностическая ценность 60,0%, отрицательная прогностическая ценность 100,0%, площадь под кривой 0,884, р=0,01). Полученные отрезные значения достоверно предсказывали вероятность летального исхода — отношение шансов (ОШ) 23,9 (95% доверительный интервал (ДИ): 1,7-344,8, p=0,02) и сепсиса — ОШ 22,0 (95% ДИ: 1,9-256,8, p=0,01) в стационаре у оперированных пациентов с ИЭ.
Заключение. Уровень нейтрофильных внеклеточных ловушек в мазках крови у оперированных пациентов c ИЭ является новым перспективным маркером прогнозирования осложненного течения заболевания. Значения НВЛ ≥11,2% у оперированных пациентов с ИЭ в 24 раза увеличивают вероятность госпитальной летальности и в 22 раза — развитие послеоперационного сепсиса.
- Немелкоклеточный рак легкого и сердечно-сосудистые заболевания протекают сочетанно у большинства больных, усиливая кумулятивный риск фатального сердечно-сосудистого исхода.
- Предложена авторская модель определения риска фатального сердечно-сосудистого исхода, построенная методом регрессионного анализа параметров клинического, функционального, биохимического, патоморфологического характера.
- Способ оценки риска фатального сердечно-сосудистого исхода прост в применении, позволяет персонализированно вести пациентов с немелкоклеточным раком легкого.
Цель. Изучить факторы риска фатальных сердечно-сосудистых осложнений у больных немелкоклеточным раком легкого в течение двух лет стандартного лечения.
Материал и методы. Выполнено пилотное ретроспективное нерандомизированное когортное исследование с участием 179 пациентов, которые были последовательно приняты в отделение полихимиотерапии ГКБ 1 с января по декабрь 2020г c подтвержденным диагнозом немелкоклеточного рака легкого на основании результатов комплексного обследования и морфологической верификации согласно национальным клиническим рекомендациям "Злокачественное новообразование бронхов и легкого" (2018). Диагностика и лечение сердечно-сосудистых заболеваний проводилось согласно национальным клиническим рекомендациям. Период оценки динамики заболевания немелкоклеточным раком легкого и сердечно-сосудистых исходов составил 2 года. Для построения оценок вероятности смерти от сердечно-сосудистых причин рассматривались модели логистической регрессии. Точность моделей проверялась скользящим экзаменом.
Результаты. Наилучшей моделью по сумме чувствительности и специфичности при скользящем экзамене оказалась модель со следующими объясняющими переменными: пол, стадия рака, применение платины, этопозида, иммунотерапии, хирургического лечения; эта модель показала чувствительность 70,1% и специфичность 82,1%.
Заключение. Данный подход прост в применении и может позволить оптимизировать лечение пациентов с немелкоклеточным раком легкого.
- Пациенты с острым коронарным синдромом без подъема сегмента ST представляют собой гетерогенную группу, различающуюся по клиническим и лабораторным данным.
- Кластеры с высокими показателями функциональной активности тромбоцитов, количества моноцитов и низкими значениями гемоглобина фенотипически включали пациентов более старшего возраста и у них чаще регистрировались неблагоприятные сердечно-сосудистые события.
Цель. Выявить кластеры пациентов с острым коронарным синдромом (ОКС) без подъема сегмента ST (ОКСбпST) по результатам анализа лабораторных маркеров, в т. ч. по оценке функциональной активности тромбоцитов (ФАТ).
Материал и методы. В исследование включено 109 пациентов, госпитализированных в кардиологическое отделение c ОКСбпST. Всем пациентам выполняли стандартное обследование, в т. ч. клинический анализ крови, и определяли ФАТ методом импедансной агрегатометрии с различными индукторами (аденозиндифосфат в концентрации 5 и 10 мкмоль/л, коллаген 2 мкмоль/л) и оценивали методом проточной цитометрии уровень экспрессии Р-селектина. Наблюдение за пациентами проводили в течение 6 мес. На основании полученных данных выполняли кластеризацию методом К-средних.
Результаты. В течение 6 мес. наблюдения у пациентов было зарегистрировано 18 неблагоприятных исходов (инфаркт миокарда, нестабильная стенокардия). В результате кластерного анализа было выявлено 3 кластера: первый кластер включал 39 (36%) пациентов с более высокими значениями моноцитов и более низким уровнем гемоглобина, что, вероятно, свидетельствует о хроническом воспалении и тенденции к анемии. Второй кластер включал 13 пациентов (12%) более старшего возраста с высокой коморбидностью и характеризовался высокими показателями ФАТ. Как в первом, так и во втором кластерах зарегистрировано по 23% неблагоприятных исходов. В третьем кластере преобладали более молодые пациенты с небольшим количеством сопутствующей патологии, течение ОКС было благоприятным (отсутствовали признаки гиперагрегации тромбоцитов, хронического воспаления и анемии). Данный кластер включал более половины (n=57, 52%) всех пациентов; неблагоприятные исходы в течение 6 мес. развивались в 2 раза реже, чем в других кластерах (11% vs 23%).
Заключение. Среди пациентов с ОКСбпST выявлены группы, различающиеся по лабораторным показателям, на основании которых методом к-средних сформированы кластеры. Кластеры с высокими показателями ФАТ, количества моноцитов и низкими значениями гемоглобина включали пациентов более старшего возраста с выраженной коморбидностью и в них выявлена тенденция к более частым неблагоприятным исходам заболевания.
- В статье представлены первые результаты регистра реальной клинической практики АУРА.
- Выявлена группа лиц с ранее не диагностированной хронической болезнью почек, у которой чаще встречается альбуминурия и нет сахарного диабета любого типа.
- Альбуминурия чаще встречалась у лиц мужского пола, старше 40 лет, с метаболическим синдромом, артериальной гипертензией и другой сердечно-сосудистой патологией.
Цель. Представить данные Регистра АУРА (Регистр реальной клинической практики выявляемости АльбУминуРии среди пациентов с ранее недиАгностированной хронической болезнью почек). Важной является организация популяционных исследований как по изучению встречаемости маркеров (альбуминурия (АУ), снижение скорости клубочковой фильтрации (СКФ)), так и распространенности хронической болезни почек (ХБП), что предоставит сведения о реальной выявляемости ХБП и маркерах, используемых для её диагностики на территориях, включённых в регистр исследовательских центров.
Материал и методы. В статье представлены первые данные анализа Регистра реальной клинической практики выявляемости АльбУминуРии среди пациентов с ранее недиАгностированной ХБП — АУРА. Набор обследованных проводился в период с 06.03.2023 до 23.01.2024. В наборе принимали участие 34 исследовательских центра в различных федеральных округах Российской Федерации, 104 врача. Было включено 4580 обследованных в возрасте старше 40 лет, не имевших ранее установленного диагноза ХБП и не болевших сахарным диабетом 1 или 2 типа. При наборе обследованных в регистр исследователи руководствовались протоколом исследования АУРА (Версия 1.7/26-12-2022).
Результаты. АУ >20 мг/г была обнаружена в 64,9% случаев. При этом АУ чаще встречается при значениях СКФ, которые могут соответствовать 3А стадии ХБП. Более редкая встречаемость АУ у обследованных с СКФ >60 мл/ мин/1,73 м2 может объясняться менее выраженным поражением почечной ткани на данной стадии ХБП. Значимо выше была встречаемость АУ у мужчин, лиц старшей возрастной группы, курящих, лиц с метаболическим синдромом, артериальной гипертензией (АГ), предиабетом и избыточным весом. Встречаемость АУ возрастала также по мере повышения степени АГ. Выявляемость АУ была ассоциирована с гипертриглицеридемией, высоким уровнем С-реактивного белка крови, являющимся интегративным маркером воспаления, негативно влияющим на сердечно-сосудистый риск.
Заключение. Представленные первые данные анализа регистра АУРА продемонстрировали высокую распространенность АУ у лиц старше 40 лет. Высокая встречаемость АУ была характерна для пациентов с АГ, ишемической болезнью сердца, фибрилляцией предсердий, хронической сердечной недостаточностью, предиабетом. Продемонстрирована ассоциация высокой встречаемости АУ с мужским полом, возрастом, избыточным весом, гиперурикемией, дислипидемией и рядом других факторов сердечно-сосудистого риска.
МЕДИЦИНСКАЯ ИНФОРМАТИКА
- Пациентам с риском возникновения внезапной сердечной смерти (ВСС) возможно проведение её ранней профилактики благодаря своевременной диагностике и выявлению субкритических и критических состояний.
- Использование нечёткой логики принятия решений позволяет повысить качество диагностики и прогнозирования риска возникновения ВСС.
- Прогностический алгоритм, основанный на использовании функций принадлежности и факторов риска, позволяет оценивать тяжесть субкритических и критических состояний как предикторов ВСС и осуществлять своевременную коррекцию лечебных мероприятий на фоне динамического наблюдения.
Цель. Разработка метода ранней диагностики субкритических нарушений гомеостаза, приводящих к внезапной сердечной смерти (ВСС). В основе лежит повышение эффективности прогностических алгоритмов.
Материал и методы. В пилотном контролируемом открытом рандомизированном проспективном клиническом исследовании приняли участие 220 пациентов с риском развития ВСС и 150 пациентов без риска по ВСС. В основу формирования основной и контрольной групп пациентов легла глобальная шкала категорий сердечно-сосудистого риска. По предложенным профильными экспертами информативным признакам при использовании методов многомерной статистики (дискриминантный анализ) были сформированы два класса состояния. Проведённый разведочный анализ подтвердил значимость диагностических критериев по отношению к показателю манифестации ВСС (манифестации остановки сердца — МОС), являющейся интегральной оценкой фатального осложнения. Разработка решающих правил проводилась на основе технологии мягких вычислений.
Результаты. С учётом приоритета клинического исследования, а именно — выявления субкритических стадий МОС, предложен классификатор по степени тяжести базового состояния пациентов — выраженности риска развития критических состояний (ВРРКС). Дискриминантная функция и области пересечения между подклассами МОС в условиях ранней диагностики ВСС обусловливают переход к технологии мягких вычислений. Формируются функции принадлежности к тяжёлым формам МОС с последующей их итерацией по Е. Шортлифу. Финальное решающее правило посредством нечёткого классификатора дифференцирует МОС по стадиям с разной ВРРКС. Параллельно со стандартными протоколами ведения тяжёлых соматических больных (хроническая обструктивная болезнь лёгких, хроническая болезнь почек, гепатоцеллюлярная недостаточность), опираясь на предложенный алгоритм с интегральной оценкой критических состояний, при использовании решающего правила МОС в основной группе наблюдения в 30,5% случаев была выявлена субкритическая стадия и проведена адресная лечебно-профилактическая поддержка. В первой группе субкритическое состояние выявлено у 67 пациентов (30,5%), критическое состояние без ВСС — у 3 пациентов (1,4%), во всех отмеченных случаях успешно проведена ранняя профилактика ВСС (переход данных пациентов в класс с меньшей степенью ВРРКС); с помощью классических прогностических шкал в данной группе было выявлено 46 пациентов (20,9%) с субкритическим состоянием и 1 (0,4%) — с критическим. В контрольной группе субкритическое состояние определено у 35 пациентов (23,3%), из которых у 17 пациентов (11,3%) сформировалась степень умеренного риска развития ВСС; с помощью классических прогностических шкал выявлено 23 пациента (15,3%) с субкритическим состоянием.
Заключение. В условиях отделения анестезиологии и реанимации, соматических отделений, отделения гемодиализа, кардиохирургии, отделения трансплантологии органов рекомендуется использовать алгоритм ранней диагностики и стратификации рисков ВСС с интегральной оценкой — МОС. Нечёткий классификатор МОС по ВРРКС позволяет при динамическом наблюдении осуществлять своевременную коррекцию лечебных мероприятий в приложении к стандартным протоколам.
МЕТОДЫ ИССЛЕДОВАНИЯ
- Фокусная эхокардиография не хуже катетеризации легочной артерии в части мониторирования сердечного индекса и общего периферического сосудистого сопротивления у пациентов с инфарктом миокарда, осложненным кардиогенным шоком.
- Более предпочтительным способом для расчета сердечного индекса мы считаем измерение VTI выводного отдела левого желудочка.
Цель. Сравнить основные показатели центральной гемодинамики, снятые путем катетеризации легочной артерии и с помощью трансторакальной эхокардиографии (ТЭхоКГ).
Материал и методы. Выполнено проспективное исследование с участием 20 пациентов с острым инфарктом миокарда, осложненным истинным кардиогенным шоком. Всем пациентам практически синхронно выполнялось измерение ряда показателей центральной гемодинамики с помощью катетера Свана-Ганца и тех же показателей с помощью ТЭхоКГ. Сравнение обеих методик проводилось путем корреляционного анализа Спирмена и построения диаграмм Бланда-Альтмана с помощью программы STATISTICA 8.0.
Результаты. Нами обнаружено довольно много согласованностей между показателями, снятыми двумя методиками у одного и того же пациента примерно в одно и то же время. Так, сердечный индекс (СИ) хорошо измеряется обеими методиками. При этом корреляционный коэффициент был значимо выше при измерении СИ посредством VTI (r=0,81 vs r=0,81) по сравнению с расчетом СИ через объемы ЛЖ, поэтому мы считаем первый способ предпочтительным. Значения общего периферического сосудистого сопротивления (ОПСС), высчитанные по давлению в правом предсердии, не выявили согласования методик, в то же время, высчитанные по центральному венозному давлению — выявили. Не показало согласованности методик измерение давления заклинивания легочной артерии. Мы считаем, что это связано с тем, что оценка диастолической функции, через которую впоследствии производится расчет, у реанимационных пациентов в режиме фокусного ТЭхоКГ может быть затруднена и недостаточно корректна.
Заключение. ТЭхоКГ можно применять для мониторинга центральной гемодинамики в случаях удовлетворительной и умеренно сниженной визуализации изображений сердца. Статистически согласованными являются как результаты измерений СИ с помощью формулы Бернулли, так и СИ, рассчитанного, исходя из разницы объемов левого желудочка, а также измерение ОПСС с помощью центрального венозного давления. Измерение ОПСС с помощью давления в правом предсердии и измерение давления заклинивания легочной артерии не продемонстрировали согласованности разных методик. Мы считаем, что ТЭхоКГ можно использовать для мониторирования СИ и ОПСС у пациентов с инфарктом миокарда, осложненным истинным кардиогенным шоком.
- Растущая распространенность сердечной недостаточности с сохраненной фракцией выброса (СНсФВ), высокая частота госпитализаций по поводу острой декомпенсации СНсФВ (ОДСНсФВ) и ассоциированные с ней уровни смертности делают крайне актуальным поиск новых подходов к диагностике.
- Концентрация NT-proBNP, доза диуретиков, госпитальная летальность и количество жидкости достоверно выше при выраженном застое; продемонстрирована связь госпитальной летальности и маркеров венозного застоя, таких как степень по протоколу VExUS и количества жидкости.
- Использование протокола VExUS, ультразвукового исследования легких и биоимпедансного анализа следует рассматривать как потенциально наиболее точные способы оценки выраженности застоя у пациентов с ОДСНсФВ.
Цель. Охарактеризовать возможности дополнительных инструментальных методов исследования (ультразвуковая диагностика, определение композиционного состава тела) для оценки выраженности застоя у пациентов с острой декомпенсацией сердечной недостаточности с сохраненной фракцией выброса (ОДСНсФВ) с венозным застоем различной степени в условиях отделения реанимации и интенсивной терапии.
Материал и методы. Обследовано 82 пациента с диагнозом ОДСНсФВ в возрасте от 50 до 85 лет, которые были госпитализированы в реанимационное отделение ГКБ им. В. В. Вересаева г. Москвы. Всем пациентам проводилось стандартное клинико-лабораторное обследование, включая определение N-концевого промозгового натрийуретического пептида (NT-proBNP), инструментальные исследования (эхокардиография, рентгенография легких, биоимпедансный анализ, ультразвуковое исследование (УЗИ) по протоколу Venous excess UltraSound (VExUS), УЗИ легких). В зависимости от степени застойных явлений, визуализированных по VExUS, пациенты были разделены на три группы.
Результаты. Медианы уровня NT-proBNP, показателей Е/А и Е/е', количества В-линий в сегменте, внеклеточной жидкости (ВКЖ) и общей жидкости (ОЖ) и дозы диуретиков, используемых в стационаре, у больных с ОДСНсФВ и выраженным застоем были статистически значимо выше. Признаки застоя, полученные в результате рентгенологического обследования, достоверно не различались между группами. Смерть в стационаре была ассоциирована с более высокими значениями NT-proBNP, показателя Е/А, диаметра НПВ, количества В-линий в сегменте, ВКЖ и ОЖ. Шансы наступления летального исхода у пациентов с VExUS Grade 3 увеличивались в 20,9 раз по сравнению с Grade 1 (95% доверительный интервал: 1,125-387,688).
Заключение. Выявлена связь концентрации NT-proBNP, дозы диуретиков, используемых в стационаре, и количества ВКЖ и ОЖ с выраженностью застойных явлений при ОДСНсФВ. Помимо этого, была показана связь с госпитальной летальностью для таких маркеров венозного застоя, как степень по протоколу VExUS и соотношение ВКЖ/ОЖ.
- Наличие миокардиальных "мостиков" может ассоциироваться с серьёзными сердечно-сосудистыми осложнениями.
- Глобальная продольная пиковая деформация левого желудочка, измеренная при двухмерной speckle tracking эхокардиографии, продемонстрировала высокую информативность в прогнозировании наличия миокардиальных "мостиков", если данный показатель составляет -20,55% и менее отрицательное значение.
- Перфузионная компьютерная томография миокарда позволяет выявлять дефекты коронарного кровообращения у бессимптомных пациентов с миокардиальными "мостиками" на ранних этапах.
Цель. Оценить эффективность применения глобальной продольной пиковой деформации левого желудочка (ЛЖ) и возможности перфузионной компьютерной томографии (КТ-перфузии) миокарда для ранней диагностики бессимптомных пациентов с миокардиальными "мостиками" (ММ).
Материал и методы. Были обследованы 40 пациентов (20 с бессимптомными ММ в области передней межжелудочковой артерии (ПМЖА) и 20 без ММ) в Военно-медицинской академии имени С. М. Кирова в период с 2021 по 2023гг. Пациенты были поделены на 2 равные группы, состоящие из 20 человек (10 с ММ — основная группа и 10 без ММ — группа сравнения), одной из которых выполнялась speckle tracking эхокардиография (СТ-ЭхоКГ), а другой — КТ-перфузия миокарда, проводимая в условиях фармакологического стресса (аденозинтрифосфат 160 мг/кг). Оценка результатов осуществлялась в соответствии с 17-сегментарной классификацией ЛЖ, предложенной American Heart Association (2002г).
Результаты. При проведении СТ-ЭхоКГ у 5 (50%) пациентов с ММ отмечалось снижение локальной деформации в сегментах ЛЖ, кровоснабжение которых происходит из ПМЖА и ее ветвей, тогда как в группе сравнения — 1 (10%) (x2=5; р=0,025). При оценке глобальной продольной пиковой деформации (GLPS) было выявлено статистически значимое различие среди исследуемых групп, составив -20,9±1,5% у пациентов с ММ и -22,1±0,9% без ММ (р=0,04). С помощью ROC-анализа была рассчитана эффективность GLPS в прогнозировании наличия бессимптомных ММ: AUC=0,93 (95% доверительный интервал: 0,819-1,0; p=0,001), точка отсечения составила -20,55% (чувствительность 80%, специфичность 100%). По данным КТ-перфузии миокарда нарушение кровоснабжения миокарда в группе бессимптомных пациентов с ММ отмечены в 6 (60%) случаях, а в группе сравнения — 2 (20%) (x2=9,8; р=0,002).
Заключение. Визуализация начальных изменений ЛЖ по данным двухмерной СТ-ЭхоКГ и выявление нарушений коронарного кровообращения по данным КТ-перфузии миокарда у бессимптомных пациентов с ММ позволяет своевременно заподозрить наличие интрамиокардиального хода коронарной артерии, решить вопрос о дальнейшей тактике ведения и провести раннюю профилактику возможных сердечно-сосудистых осложнений.
МНЕНИЕ ПО ПРОБЛЕМЕ
- Инфаркт миокарда-ассоциированный шок (ИМ КШ) — терминальная стадия сердечно-сосудистого континуума, уносящая жизнь каждого второго пациента, столкнувшегося с тяжелым течением данного осложнения.
- Системная воспалительная реакция является ключевым патофизиологическим механизмом инициации и прогрессирования ИМ КШ, несмотря на своевременную и оптимальную реваскуляризацию венечного русла, влияние на ее активность в зависимости от временных характеристик ИМ КШ может быть новой целью в персонализированной медицине ИМ КШ.
- Эфферентная терапия, а именно, селективная гемосорбция цитокинов, может рассматриваться как одна из новых медицинских технологий в ведении пациентов с септическим шоком и обладающая большим потенциалом для внедрения в персонализированную терапию ИМ КШ.
Инфаркт миокарда-ассоциированный кардиогенный шок (ИМ КШ) — терминальная стадия сердечно-сосудистого континуума, уносящая жизнь каждого второго пациента, столкнувшегося с тяжелым течением данного осложнения. На протяжении последних десятилетий отмечается отсутствие улучшения показателей госпитальной летальности при ИМ КШ, несмотря на широкое внедрение методов ранней и эффективной реваскуляризации и методик интенсивной терапии. В последнее время появляется всё больше данных о значительном вкладе системной воспалительной реакции (СВР) в патогенез острого коронарного синдрома и его осложнений. Характеристики и влияние СВР, сопровождающей ИМ КШ, на его течение и исход изучены недостаточно. Одной из стратегий влияния на течение СВР, наряду с использованием медикаментозной противовоспалительной терапии, является применение методов эфферентной терапии. Однако, несмотря на наличие всех вышеобозначенных фундаментальных предпосылок к применению экстракорпоральной стратегии лечения у пациентов с кардиогенным шоком, внедрение данных методик в клинические рекомендации и, соответственно, в рутинную клиническую практику требует проведения поисковых и многоцентровых рандомизированных исследований. В настоящей обзорной статье обобщены современные представления и охарактеризованы существующие возможности применения эфферентной терапии при ИМ КШ.
В статье обсуждается адаптация клинических рекомендаций Европейской федерации внутренней медицины по ведению пациентов с острой сердечной недостаточностью (ОСН). Предложен алгоритм дифференциально-диагностического обследования пациентов с ОСН и острой одышкой, признаками застоя, гипоксемией, включающий определение натрийуретических пептидов и/или сердечного тропонина, оценку выраженности застойных явлений методом эхокардиографии, а также возможность проведения рентгенографии органов грудной клетки и ультразвукового исследования легких в определенных клинических ситуациях. Отдельное внимание уделено методам оценки и лечения признаков застоя жидкости, обладающим наиболее точным прогностическим значением у госпитализированных вследствие ОСН пациентов. Освещены особенности оценки прогноза и необходимости госпитализации пациентов с ОСН в отделение интенсивной терапии. Разбираются стратегии лечения пациентов с артериальной гипотонией и низким сердечным выбросом. Представлены новейшие рекомендации по лечению пациентов с ОСН с учетом сопутствующей патологии. Обсуждаются показания к выписке пациентов с ОСН из стационара, оптимизация дальнейшего плана лечения, эффективные стратегии снижения риска регоспитализации и летальности, как на момент выписки из стационара, так и на амбулаторном этапе.
ISSN 2618-7620 (Online)