Перейти к:
Клиническое значение осмолярности плазмы крови при острой сердечной недостаточности у больных инфарктом миокарда с подъемом сегмента ST
https://doi.org/10.15829/1560-4071-2025-5824
EDN: WHFSFB
Аннотация
Цель. Оценить клиническое значение осмолярности плазмы крови и ее регуляции при острой сердечной недостаточности у больных инфарктом миокарда (ИМ) со стойким подъемом сегмента ST (ИМпST) в условиях различных стратегий реваскуляризации.
Материал и методы. В исследование включались пациенты, госпитализируемые с предварительным диагнозом ИМпST и клинически значимым диспноэ (n=198). Осмолярность плазмы крови определялась при поступлении расчетным методом. Для оценки интенсивности синтеза вазопрессина иммуноферментным методом определялся уровень копептина. В качестве конечной точки исследования использовались внутригоспитальная летальность и ранние осложнения ИМ.
Результаты. Пациенты в сформированной выборке были сопоставимы по полу, возрасту, основным факторам кардиоваскулярного риска и клиническому фенотипу ИМ, послужившего поводом для госпитализации. Наивысшая частота ранних осложнений ИМ и интрагоспитальная летальность была среди пациентов с исходной гипоосмолярностью плазмы крови (68,6 и 40,4%, соответственно). Сывороточный уровень копептина имел тенденцию к повышению у больных с исходно низкой осмолярностью плазмы (p=0,178). Исходно низкая осмолярность плазмы была ассоциирована с повышением риска летального исхода (отношение шансов 0,465, 95% доверительный интервал: 0,238-0,911, p=0,024), преимущественно за счет подгруппы больных с консервативной стратегией ведения (отношение шансов 0,335, 95% доверительный интервал: 0,140-0,803, p=0,012).
Заключение. Осмолярность плазмы крови, оцениваемая при поступлении, может быть использована для прогноза внутригоспитальной летальности при острой сердечной недостаточности у больных ИМпST.
Ключевые слова
Для цитирования:
Малинова Л.И., Елебергенов В.Н., Толстов С.Н., Дудаков В.А., Денисова Т.П. Клиническое значение осмолярности плазмы крови при острой сердечной недостаточности у больных инфарктом миокарда с подъемом сегмента ST. Российский кардиологический журнал. 2025;30(1):5824. https://doi.org/10.15829/1560-4071-2025-5824. EDN: WHFSFB
For citation:
Malinova L.I., Elebergenov V.N., Tolstov S.N., Dudakov V.A., Denisova T.P. Clinical significance of plasma osmolarity in acute heart failure in patients with ST-segment elevation myocardial infarction. Russian Journal of Cardiology. 2025;30(1):5824. (In Russ.) https://doi.org/10.15829/1560-4071-2025-5824. EDN: WHFSFB
До настоящего времени оптимальная лечебная тактика при острой сердечной недостаточности (ОСН) вызывает дискуссии [1][2]. Одной из частей патогенетического каскада ОСН является осмолярность плазмы крови как регулятор синтеза вазопрессина. Однако полного понимания особенностей взаимоотношения между осмолярностью плазмы крови и уровнем вазопрессина пока не достигнуто, особенно при ОСН, осложняющей течение инфаркта миокарда (ИМ).
Получены данные о прогностическом значении осмолярности плазмы как при ОСН [3], так и при ИМ [4][5]. Однако результаты проведенных исследований противоречивы [6][7]. В научных проектах с вовлечением больных ИМ основной акцент как правило делался на оценке риска контраст-индуцированной нефропатии [5], а больные ОСН, осложнившей течение ИМ, в большинстве случаев исключались из исследований.
Цель: оценить клиническое значение осмолярности плазмы крови и ее регуляции при ОСН у больных ИМ со стойким подъемом сегмента ST в условиях различных стратегий реваскуляризации.
Материал и методы
В исследование включались пациенты, госпитализируемые на протяжении 12 мес. с предварительным диагнозом — ИМ с подъемом сегмента ST (ИМпST) и клинически значимым диспноэ. Верификация диагнозов ИМпST и ОСН осуществлялась в соответствии с критериями, изложенными в клинических рекомендациях Российского кардиологического общества (РКО), одобренными научно-практическим советом Минздрава России, "Острый инфаркт миокарда с подъемом сегмента ST электрокардиограммы (2020)" и клиническими рекомендациями ОССН — РКО — РНМОТ "Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение" [8]. Критерии исключения были следующие: 1) отсутствие повышения и/или снижения содержания в крови сердечного тропонина, которое как минимум однократно превышало 99 перцентиль значений у здоровых лиц; 2) больные с некардиальной причиной диспноэ; 3) пациенты, у которых отсутствовали данные об уровнях глюкозы, мочевины, натрия и калия сыворотки крови.
Для анализа использовались данные стандартизованного клинико-лабораторного и инструментального обследования пациентов с острым коронарным синдромом (ОКС). Все решения о выборе метода реваскуляризации и объеме медикаментозной поддержки принимались лечащим врачом и/или кардиологическим консилиумом.
К настоящему времени предложено более пятидесяти различных формул для расчета осмолярности плазмы крови. В данном проекте мы использовали (1).
Osm. = 2(Na + K) + Bun/2,8) + Glu/18 (1),
где Na и K — концентрации натрия и калия в сыворотке крови в ммоль/л, Bun — концентрация мочевины в ммоль/л, Glu — концентрация глюкозы в ммоль/л, Osm — осмолярность (мОсм/кг) [9]. В качестве референсных значений использовались 285-295 мОсм/кг, что соответствовало изоосмолярности, значения <285 мОсм/кг — гипоосмолярности, а >295 — гиперосмолярности плазмы крови [9][10].
Для оценки интенсивности синтеза вазопрессина использовался суррогатный маркер — копептин, концентрация которого определялась иммуноферментным методом с использованием набора производства Phoenix Pharmaceutocals, Inc. (США). Образцы для анализа забирались в течение первого часа пребывания больного в стационаре.
Учитывая неотложный характер оказания специализированной кардиологической помощи у выбранной категории пациентов, в итоговой базе данных допускалось наличие пропущенных значений, не превышавшее 10-12% от полного протокола обследования больного.
В качестве конечной точки исследования использовались 1) внутригоспитальная летальность и 2) ранние осложнения ИМ (жизнеугрожающие аритмии, ОСН, рецидив ИМ, разрыв свободной стенки миокарда левого желудочка) на этапе стационарного лечения.
Сравнительный анализ включал в себя сопоставления пациентов с различным уровнем осмолярности плазмы крови при поступлении: 1) гипоосмолярность (n=52), изоосмолярность (n=104) и гиперосмолярность (n=42). Для оценки прогностической ценности исходной осмолярности плазмы крови пациенты были стратифицированы по избранной в условиях реальной клинической практики стратегии ведения пациента с ИМпST: 1) интервенционная стратегия — пациентам осуществлялось первичное чрескожное интракоронарное вмешательство (пЧКВ, n=36); 2) фармакоинвазивная стратегия — пациенты, у которых реваскуляризация миокарда проводилась путем тромболизиса с последующим чрескожным коронарным вмешательством (n=34) и 3) консервативная стратегия — пациенты, у которых по тем или иным причинам не проводились ни пЧКВ, ни тромболизис (n=128).
Исследование проводилось в соответствии с этико-деонтологическими принципами проведения клинических исследований. Протокол исследования был одобрен на заседании локального этического комитета (протокол № 81 от 30.12.2022).
Статистический анализ. "Достаточность" объема выборки исследования оценивалась исходя из мощности исследования (1-β) — 80% и уровня значимости (α) — 5%. Параметры описательной статистики рассчитывались исходя из исходных характеристик пациентов сформированной выборки.
Категориальные переменные представлены в виде частот (%), проверка статистических гипотез проводилась с использованием теста Хи квадрат. Непрерывные переменные представлены в виде медианы и поквартильного размаха. Статистические гипотезы проверялись при помощи теста Краскелла-Уоллиса с последующим попарным сравнением. Уровень значимости (р) был принят как <0,05 (двусторонний), для множественных сравнений — <0,017.
Анализ выживаемости (наступления ранних осложнений ИМ) проводился с помощью множественных оценок Каплана-Майера; оценка равенства распределений выживания — лог-рангового критерия Кокса-Мантеля, обобщения Бреслоу критерия Уилкоксона и критерия Тарона-Варе. Для построения прогнозной модели времени до наступления летального исхода в сформированной выборке использовали регрессию Кокса. Для всех статистических расчетов использовался программный пакет Software Package for Social Sciences version 26 (SPSS, США). Построение форест-графиков проводилось с помощью R version 4.3.2.
Результаты
Пациенты в сформированной выборке были сопоставимы по полу, возрасту, основным факторам сердечно-сосудистого риска и клиническому фенотипу ИМ. Больные с исходно низкой осмолярностью плазмы крови (гипоосмолярностью) характеризовались как более тяжелой ХСН, так и ОСН, осложнившей ИМ. Не было выявлено статистически значимых различий как в тактике борьбы с застойными явлениями, так и в выборе стратегии реперфузионной терапии (табл. 1). Выявленные различия уровней глюкозы и электролитов сыворотки крови связаны с их использованием для расчета осмолярности, дальнейшему анализу не подвергались. Установлен более выраженный лейкоцитоз в подгруппе "гипоосмолярность", при этом больные с исходной гиперосмолярностью отличались более высокими уровнями лимфоцитов и моноцитов (табл. 1).
Таблица 1
Характеристики пациентов, вовлеченных в исследование в зависимости от осмолярности плазмы при поступлении
|
Группы Параметры |
Осмолярность плазмы при поступлении |
Уровень p* |
|||
|
Гипоосмолярность (n=52) |
Изоосмолярность (n=104) |
Гиперосмолярность (n=42) |
|||
|
Медико-демографические параметры |
|||||
|
Возраст, годы |
68 (60; 77) |
68 (61; 75) |
66 (59; 75) |
0,828 |
|
|
Мужской пол, % |
25 (48,1) |
68 (65,3) |
28 (66,7) |
0,083 |
|
|
Факторы сердечно-сосудистого риска |
|||||
|
Ожирение, n (%) |
23 (46,0) |
37 (37,8) |
15 (38,5) |
0,609 |
|
|
ИМ в анамнезе, n (%) |
17 (32,7) |
35 (35,4) |
17 (40,5) |
0,334 |
|
|
Инсульт в анамнезе, n (%) |
8 (15,4) |
7 (7,0) |
2 (5,3) |
0,154 |
|
|
Артериальная гипертензия, n (%) |
48 (92,3) |
87 (83,7) |
37 (97,4) |
0,265 |
|
|
Фибрилляция/трепетание предсердий, n (%) |
13 (25,0) |
19 (20,2) |
8 (22,9) |
0,794 |
|
|
Сахарный диабет (2 типа), n (%) |
14 (28,8) |
13 (13,1) |
8 (21,1) |
0,061 |
|
|
Анемический синдром, n (%) |
15 (26,9) |
26 (25,5) |
13 (33,3) |
0,648 |
|
|
Клинический фенотип ИМ |
|||||
|
Локализация ИМ, n (%) |
Передний |
24 (46,2) |
52 (50,0) |
16 (40,0) |
0,052 |
|
Задний |
21 (41,0) |
37 (36,4) |
4 (10,0) |
||
|
Локальные нарушения сократимости ЛЖ, n (%) |
Акинезия |
36 (71,8) |
49 (48,1) |
14 (35,7) |
0,008 |
|
Гипокинезия |
24 (46,2) |
62 (61,0) |
22 (53,6) |
0,299 |
|
|
Сердечная недостаточность |
|||||
|
Стадия (класс) ОСН по T. Killip при поступлении, n (%) |
3 |
11 (21,2) |
14 (14,0) |
3 (7,7) |
0,009 |
|
4 |
19 (36,5) |
27 (27,0) |
3 (7,7) |
||
|
ХСН, % |
38 (73,1) |
88 (84,8) |
34 (86,8) |
0,138 |
|
|
Стадия ХСН (отечественная классификация), n (%) |
IIa |
13 (25,0) |
47 (50,5) |
23 (57,1) |
<0,001 |
|
IIб |
14 (26,9) |
14 (15,1) |
1 (2,9) |
||
|
Функциональный класс ХСН, n (%) |
3 |
18 (34,6) |
29 (28,3) |
1 (2,9) |
0,028 |
|
4 |
4 (7,7) |
3 (3,3) |
1 (5,7) |
||
|
Сниженная ФВ ЛЖ (<40%), n (%) |
24 (46,2) |
38 (36,6) |
15 (36,7) |
0,470 |
|
|
ФВ ЛЖ, % |
46 (41; 55) |
50 (44; 59) |
50 (42; 59) |
0,279 |
|
|
Легочная гипертензия, n (%) |
39 (75,7) |
58 (56,1) |
24 (58,6) |
0,238 |
|
|
Скрининговые гематологические параметры |
|||||
|
Гемоглобин, г/л |
127 (114; 145) |
131,5 (119,0; 146,0) |
133 (112; 148) |
0,828 |
|
|
Гематокрит, % |
36,8 (32,0; 42,2) |
38,8 (33,9; 44,0) |
39 (35; 43) |
0,252 |
|
|
Эритроциты, *10¹²/л |
4,49 (4,13; 4,97) |
4,42 (3,99; 4,89) |
4,35 (3,97; 5,03) |
0,553 |
|
|
Тромбоциты, *10⁹/л |
288 (226; 378) |
264 (201; 328) |
261 (194; 320) |
0,089 |
|
|
Лейкоциты, *10⁹/л |
12,90 (11,10; 16,60) |
10,35 (8,20; 13,90) |
10,10 (7,20; 12,70) |
<0,001 1 vs 2; 1 vs 3 |
|
|
Сегментоядерные нейтрофилы, % |
77 (69; 80) |
69 (59; 76) |
64 (58; 74) |
0,000 1 vs 2; 1 vs 3 |
|
|
Лимфоциты, % |
14 (9; 21) |
19 (12; 26) |
21 (17; 29) |
0,003 1 vs 2; 2 vs 3 |
|
|
Моноциты, % |
5 (3; 7) |
6 (4; 9) |
6 (5; 8) |
0,006 1 vs 2; 1 vs 3 |
|
|
Скорость оседания эритроцитов, мм/ч |
19 (10; 24) |
14 (9; 23) |
13 (9; 23) |
0,651 |
|
|
Скрининговые биохимические параметры |
|||||
|
Креатинин, мкмоль/л |
98 (76; 129) |
98 (77; 116) |
99 (80; 127) |
0,665 |
|
|
Глюкоза, ммоль/л |
10,0 (6,9; 13,7) |
7,2 (5,8; 9,9) |
6,7 (5,8; 8,0) |
0,002 1 vs 2; 1 vs 3 |
|
|
Мочевина, ммоль/л |
7,4 (5,5; 12,2) |
7,3 (5,8; 10,0) |
7,2 (6,1; 8,7) |
0,910 |
|
|
Общий холестерин, ммоль/л |
5,3 (4,0; 6,6) |
4,9 (3,7; 6,0) |
5,1 (4,2; 6,0) |
0,322 |
|
|
Триглицериды, ммоль/л |
1,3 (1,1; 1,6) |
1,2 (0,9; 1,7) |
1,3 (0,8; 1,8) |
0,326 |
|
|
Общий белок, г/л |
72 (66; 74) |
67 (62; 71) |
66 (63; 74) |
0,003 |
|
|
Лактат, ммоль/л |
4,3 (4,3; 4,3) |
2,8 (2,2; 5,5) |
3,9 (3,1; 4,6) |
0,774 |
|
|
Данные ЭКГ-исследования |
|||||
|
ЧСС (ЭКГ), сокращений/мин |
85 (72; 100) |
80 (67; 92) |
75 (60; 80) |
0,005; 1 vs 3 |
|
|
Группы Параметры |
Осмолярность плазмы при поступлении |
Уровень p* |
|||
|
Гипоосмолярность (n=52) |
Изоосмолярность (n=104) |
Гиперосмолярность (n=42) |
|||
|
Длительность интервала QT, сек |
0,34 (0,34; 0,38) |
0,38 (0,34; 0,40) |
0,40 (0,36; 0,42) |
0,001 1 vs 2; 1 vs 3 |
|
|
Лечение |
|||||
|
Первичное ЧКВ, n (%) |
26,9 |
17,0 |
28,2 |
0,216 |
|
|
Тромболизис, n (%) |
25,0 |
15,0 |
10,3 |
0,140 |
|
|
В/в диуретики при поступлении, n (%) |
61,9 |
58,0 |
58,3 |
0,926 |
|
|
Осмолярность плазмы и ее регуляция |
|||||
|
Осмолярность плазмы крови, мОсм/кг |
278,80 (271,04; 282,62) |
289,10 (286,98; 292,24) |
298,38 (297,08; 300,65) |
<0,001 1 vs 2; 2 vs 3; 1 vs 3 |
|
|
Копептин, пг/мл |
7,29 (2,04; 7,60) |
2,53 (1,23; 4,00) |
2,40 (1,44; 4,10) |
0,178 |
|
|
Натрий, ммоль/л |
133,0 (129,5; 135,0) |
138,8 (137,5; 140,0) |
143,1 (142,6; 144,0) |
<0,001 1 vs 2; 2 vs 3; 1 vs 3 |
|
|
Калий, ммоль/л |
3,8 (3,40; 4,50) |
4,2 (3,9; 4,60) |
4,4 (4,1; 4,6) |
0,002 1 vs 2; 1 vs 3 |
|
Примечание: непрерывные переменные представлены в виде медианы и поквартильного размаха. Категориальные переменные представлены в виде абсолютных и относительных частот (n (%)). * — при проверке статистических гипотез пропущенные значения исключались.
Сокращения: в/в — внутривенно, ИМ — инфаркт миокарда, ЛЖ — левый желудочек, ОСН — острая сердечная недостаточность, ФВ — фракция выброса, ХСН — хроническая сердечная недостаточность, ЧКВ — чрескожное интракоронарное вмешательство, ЧСС — частота сердечных сокращений, ЭКГ — электрокардиография.
В сформированной выборке концентрация копептина отличалась высокой вариабельностью, и, несмотря на отчетливую тенденцию к повышению у больных с гипоосмолярностью, в анализируемых группах достоверно не различалась (табл. 1).
Среди больных с исходной гипоосмолярностью плазмы крови при поступлении отмечалась наивысшая внутригоспитальная летальность и частота ранних осложнений ИМ (табл. 2). Наблюдалось отчетливое расхождение накопленной выживаемости пациентов с различными уровнями исходной осмолярности плазмы (рис. 1), статистически значимое при консервативном ведении больного (рис. 1, табл. 3).
Таблица 2
Оценки выживания и наступления ранних осложнений в зависимости от исходной осмолярности плазмы при ОСН у больных ИМпST
|
Осмолярность плазмы при поступлении |
Полные сравнения |
||||
|
Гипоосмолярность (n=52) |
Изоосмолярность (n=104) |
Гиперосмолярность (n=42) |
Хи-квадрат |
p |
|
|
Внутригоспитальная летальность, % |
40,4 (27,9-53,9) |
19,8 (12,9-28,4) |
20,5 (10,2-35,0) |
7,381a 7,630b 7,521c |
0,025a 0,022b 0,023c |
|
Частота ранних осложнений ИМ, % |
68,6 (52,2-82,0) |
41,2 (25,9-57,9) |
0 |
11,644a 9,658b 10,808c |
0,003a 0,008b 0,004c |
Примечание: данные представлен в виде частоты наступившего события и 95% доверительный интервал; степень свободы — 2; a — лог-ранговый критерий Кокса-Мантеля; b — обощение Бреслоу критерия Уилкоксона; c — Критерий Тарона-Варе.
Сокращение: ИМ — инфаркт миокарда.
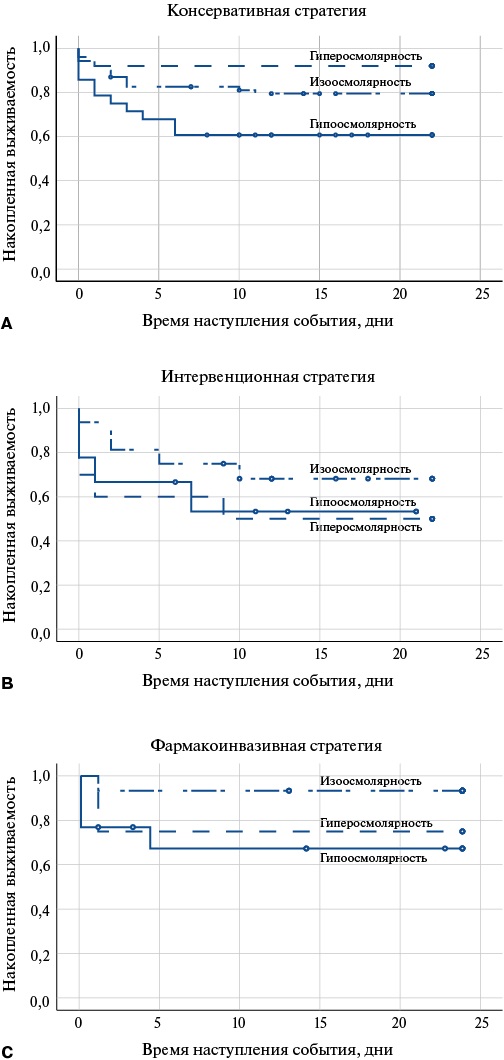
Рис. 1. Накопленное выживание пациентов с различными терапевтическими стратегиями (A, B и С) в зависимости от исходной осмолярности плазмы.
Таблица 3
Оценка равенства распределений выживания для различных уровней исходной осмолярности плазмы крови в зависимости от стратегии ведения пациентов
|
Реваскуляризационная стратегия |
Хи-квадрат |
Значимость |
|
|
Консервативная |
Лог-ранговый критерий Кокса-Мантеля |
7,969 |
0,019 |
|
Обобщение Бреслоу критерия Уилкоксона |
7,670 |
0,022 |
|
|
Критерий Тарона-Варе |
7,833 |
0,020 |
|
|
Интервенционная |
Лог-ранговый критерий Кокса-Мантеля |
1,319 |
0,517 |
|
Обобщение Бреслоу критерия Уилкоксона |
1,817 |
0,403 |
|
|
Критерий Тарона-Варе |
1,575 |
0,455 |
|
|
Фармакоинвазивная |
Лог-ранговый критерий Кокса-Мантеля |
2,958 |
0,228 |
|
Обобщение Бреслоу критерия Уилкоксона |
3,003 |
0,223 |
|
|
Критерий Тарона-Варе |
2,981 |
0,225 |
|
Примечание: степень свободы для всех тестов = 2.
В регрессионной модели пропорциональных рисков Кокса коэффициент переменной "исходная осмолярность плазмы" составил (-0,052) со стандартной ошибкой — 0,19. Статистика Вальда при этом была 7,561 при уровне p=0,006.
Учитывая все приведенные выше данные, для дальнейшего анализа когорты пациентов с исходной изо- и гиперосмолярностью были объединены. Исходно низкая осмолярность плазмы была ассоциирована с повышением риска летального исхода (отношение шансов 0,465, 95% доверительный интервал: 0,238-0,911, p=0,024), причем эта ассоциация была за счет подгруппы больных, которых вели консервативно (отношение шансов 0,335, 95% доверительный интервал: 0,140-0,803, p=0,012) (рис. 2).
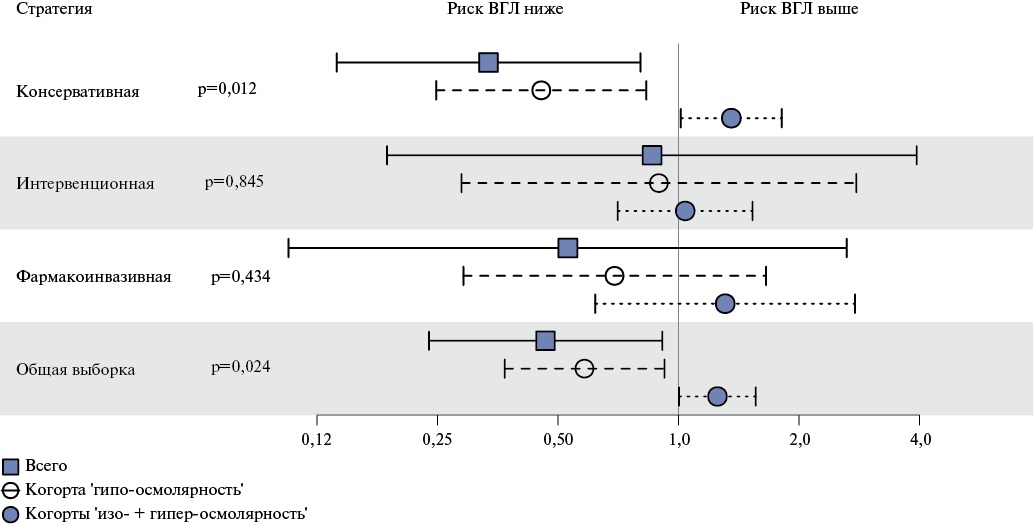
Рис. 2. Сопоставление рисков внутригоспитальной летальности в когортах пациентов с различной осмолярностью плазмы в зависимости от выбранной стратегии ведения ИМпST.
Обсуждение
Проведенное исследование стало первым изучением прогностического значения исходной осмолярности плазмы крови в однородной популяции больных ОСН, осложняющей течение ИМпST. Наиболее интересным моментом, на наш взгляд, стало неблагоприятное значение гипоосмолярности, достигшее степени статистической значимости в подгруппе больных, которых вели консервативно.
Предыдущие исследования прогностического значение осмолярности плазмы при ОСН или ОКС в подавляющем большинстве демонстрировали повышение риска неблагоприятных событий у больных с исходно высокой осмолярностью плазмы [4][11][12]. Так, Rohla M, et al. (2014) в ретроспективном анализе данных 985 пациентов с ОКС показали, что наивысшая в выборке осмолярность плазмы (4 квартиль) была сопряжена с повышением риска краткосрочных неблагоприятных событий у пациентов, перенесших чрескожное коронарное вмешательство [12]. Однако медиана 4 квартиля составила 291,77 мОсм/кг, что укладывается в общепризнанный диапазон нормальных значений. Кроме того, в исследование вовлекались как больные ИМпST, так и ИМ без подъема сегмента ST, и частота ИМпST была ассоциирована с ростом осмолярности плазмы.
В еще более "представительном" ретроспективном исследовании у больных ИМпST (все после проведения пЧКВ), используя тот же принцип поквартильного сравнения, была продемонстрирована предсказывающая ценность гиперосмолярности как в плане краткосрочного, так и долгосрочного прогноза [4]. В этом исследовании 4 квартиль осмолярности был заметно выше — 299±5,2 мОсм/кг, чем в предыдущем исследовании. Риск нежелательных событий, за исключением острого поражения почек, был ассоциирован с повышением исходной осмолярности плазмы. При этом, что важно для сопоставления с собственными данными, больные с ОСН при поступлении практически отсутствовали в выборке.
В гетерогенной популяции пациентов с ОСН было продемонстрировано прогностическое значение высокой осмолярности плазмы при поступлении в плане определения риска повторной госпитализации в течение 30 дней с момента манифестации ОСН [13]. Заслуживает внимания исследование на основе регистра PURSUIT-HFpEF, где у больных ХСН с сохранной фракцией выброса левого желудочка была продемонстрирована прогностическая ценность гиперосмолярности плазмы при госпитализации по поводу декоменсации сердечной недостаточности в плане повышения риска как летальности, так и повторных госпитализаций [7]. ОКС в данном проекте был критерием исключения.
Полученные в нашем исследовании данные свидетельствуют о более сложной ситуации относительно прогностической ценности исходной осмолярности плазмы при ОСН. Этиология ОСН имеет существенное значение: своевременное, быстрое и полное восстановление коронарного кровотока, достигаемое при пЧКВ, практически нивелировало влияние состояния водно-электролитного баланса на краткосрочный прогноз очень тяжелой категории пациентов. Полученные данные поддерживаются результатами крупного многоцентрового исследования прогностической ценности осмолярности плазмы у пациентов, госпитализированных в отделения кардиореанимации [14], в котором была установлена U-образная зависимость риска неблагоприятных событий, включая летальный исход, от исходной осмолярности плазмы. Иначе говоря, неблагоприятными были как гипо- так и гиперосмолярность.
С этой позиции особое значение приобретают данные об интенсивности синтеза вазопрессина при ОСН у больных ИМпST. Несмотря на высокую вариабельность значений копептина, приведших в конечном итоге к недостоверности различий в анализируемых подгруппах, отчетливо прослеживается тенденция к росту его концентрации с уменьшением исходной осмолярности. Указанный факт, несмотря на кажущееся противоречие классическому постулату о стимуляции синтеза вазопрессина высокой осмолярностью плазмы, находит свое объяснение в модуляции синтеза вазопрессина при сердечной недостаточности [15]. С другой стороны, нельзя исключить особенности динамического среза: пациенты с более высокими значениями вазопрессина перешли в состояние гипоосмолярности, тогда как в подгруппе с гиперосмолярностью эффект задержки жидкости еще не был реализован в полной мере.
Несмотря на неопровержимое преимущество интервенционной стратегии ведения больных с ИМпST, в т. ч. гемодинамически нестабильных, в реальной клинической практике это оказывается не всегда возможным. Особый драматизм эта ситуация приобретает, если в силу наличия абсолютных противопоказаний или организационных особенностей также не удается провести тромболизис. Как показали полученные результаты, в такой ситуации существенное значение приобретает типирование ОСН: пациенты с выраженным застоем на фоне гипоосмолярности плазмы имели худший прогноз при выборе консервативной тактики ведения. Логично предположить, что именно в этом случае проведение пЧКВ имело бы преимущества даже при невыполнении временных требований, что несомненно нуждается в дальнейшем исследовании.
Заключение
Гипоосмолярность плазмы крови (расчетная осмолярность <285 мОсм/кг) ассоциирована с повышением риска внутригоспитальной летальности при ОСН у больных ИМпST, статистически значимым в случае консервативного ведения пациента. Не установлено значимых различий интенсивности синтеза вазопрессина, оцениваемого по уровню копептина, при ОСН у больных ИМпST.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Терещенко С. Н., Жиров И. В., Насонова С. Н. и др. Патофизиология острой сердечной недостаточности. Что нового? Российский кардиологический журнал. 2016;(9):52-64. doi:10.15829/1560-4071-2016-9-52-64.
2. Levitt CV, Williams CA, Ahari J, et al. Approach to Decompensated Right Heart Failure in the Acute Setting. J Clin Med. 2024;13(3):869. doi:10.3390/jcm13030869.
3. Guzik M, Sokolski M, Hurkacz M, et al. Serum Osmolarity and Vasopressin Concentration in Acute Heart Failure-Influence on Clinical Course and Outcome. Biomedicines. 2022;10(8):2034. doi:10.3390/biomedicines10082034.
4. Tatlisu MA, Kaya A, Keskin M, et al. Can we use plasma hyperosmolality as a predictor of mortality for ST-segment elevation myocardial infarction? Coron Artery Dis. 2017;28(1):70-6. doi:10.1097/MCA.0000000000000426.
5. Yildiz I, Yildiz PO, Rencuzogullari I, et al. Association of Serum Osmolarity With Contrast-Induced Nephropathy in Patients With ST-Segment Elevation Myocardial Infarction. Angiology. 2019;70(7):627-32. doi:10.1177/0003319719826466.
6. Kaya H, Yücel O, Ege MR, et al. Plasma osmolality predicts mortality in patients with heart failure with reduced ejection fraction. Kardiol Pol. 2017;75(4):316-22. doi:10.5603/KP.a2016.0168.
7. Nakagawa A, Yasumura Y, Yoshida C, et al. Prognostic relevance of elevated plasma osmolality on admission in acute decompensated heart failure with preserved ejection fraction: insights from PURSUIT-HFpEF registry. BMC Cardiovasc Disord. 2021;21(1):281. doi:10.1186/s12872-021-02098-z.
8. Мареев В. Ю., Фомин И. В., Агеев Ф. Т. и др. Клинические рекомендации ОССН — РКО — РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение. Кардиология. 2018;58(6S):8-158. doi:10.18087/cardio.2475.
9. Dorwart WV, Chalmers L. Comparison of methods for calculating serum osmolality form chemical concentrations, and the prognostic value of such calculations. Clin Chem. 1975;21(2):190-4.
10. Gennari FJ. Current concepts. Serum osmolality. Uses and limitations. N Engl J Med. 1984;310(2):102-5.
11. Briongos Figuero S, Jiménez-Mena M, Ortega Marcos J, et al. Dehydration and serum hyperosmolarity as new predictors of mortality after acute coronary syndrome. Int J Cardiol. 2014;172(3):e472-4. doi:10.1016/j.ijcard.2014.01.033.
12. Rohla M, Freynhofer MK, Tentzeris I, et al. Plasma osmolality predicts clinical out-come in patients with acute coronary syndrome undergoing percutaneous coronary intervention. Eur Heart J Acute Cardiovasc Care. 2014;3(1):84-92. doi:10.1177/2048872613516018.
13. Lo KB, Salacup G, Pelayo J, et al. Serum and Urine Osmolality as Predictors of Adequate Diuresis in Acute Decompensated Heart Failure: A Prospective Cohort Study. Cardiorenal Med. 2022;12(4):173-8. doi:10.1159/000525730.
14. Zhai G, Wang J, Liu Y, et al. The Association Between Plasma Osmolarity and In-hospital Mortality in Cardiac Intensive Care Unit Patients. Front Cardiovasc Med. 2021;8:692764. doi:10.3389/fcvm.2021.692764.
15. Chen X, Lu G, Tang K, et al. The secretion patterns and roles of cardiac and circulating arginine vasopressin during the development of heart failure. Neuropeptides. 2015;51:63-73. doi:10.1016/j.npep.2015.03.003.
Об авторах
Л. И. МалиноваРоссия
Д.м.н., доцент, профессор кафедры терапии с курсами кардиологии, функциональной диагностики и гериатрии.
Саратов
Конфликт интересов:
Нет
В. Н. Елебергенов
Россия
Ординатор 2-го года обучения кафедры терапии с курсами кардиологии, функциональной диагностики и гериатрии.
Саратов
Конфликт интересов:
Нет
С. Н. Толстов
Россия
Д. м. н., доцент, профессор кафедры терапии с курсами кардиологии, функциональной диагностики и гериатрии ФГБОУ ВО СГМУ им. В.И. Разумовского Минздрава России; руководитель регионального сосудистого центра ГУЗ «ОККД».
Саратов
Конфликт интересов:
Нет
В. А. Дудаков
Россия
К.м. н., главный врач.
Саратов
Конфликт интересов:
Нет
Т. П. Денисова
Россия
Д. м. н., профессор кафедры терапии с курсами кардиологии, функциональной диагностики и гериатрии.
Саратов
Конфликт интересов:
Нет
Что уже известно о предмете исследования?
- Повышение осмолярности плазмы ассоциировано с риском неблагоприятных исходов при острой сердечной недостаточности или инфаркте миокарда.
Что нового?
- Гипоосмолярность плазмы сопровождается повышением риска внутригоспитальной летальности, значимым при консервативном ведении пациента с острой сердечной недостаточностью, осложнившей течение инфаркта миокарда с подъемом сегмента ST.
Возможный вклад в клиническую практику
- Оценка осмолярности плазмы крови при поступлении в стационар больного с острой сердечной недостаточностью, осложнившей течение инфаркта миокарда с подъемом сегмента ST, позволяет прогнозировать внутригоспитальную летальность и потенциально расширяет временные рамки для проведения реваскуляризации миокарда в категории больных высокого риска.
Рецензия
Для цитирования:
Малинова Л.И., Елебергенов В.Н., Толстов С.Н., Дудаков В.А., Денисова Т.П. Клиническое значение осмолярности плазмы крови при острой сердечной недостаточности у больных инфарктом миокарда с подъемом сегмента ST. Российский кардиологический журнал. 2025;30(1):5824. https://doi.org/10.15829/1560-4071-2025-5824. EDN: WHFSFB
For citation:
Malinova L.I., Elebergenov V.N., Tolstov S.N., Dudakov V.A., Denisova T.P. Clinical significance of plasma osmolarity in acute heart failure in patients with ST-segment elevation myocardial infarction. Russian Journal of Cardiology. 2025;30(1):5824. (In Russ.) https://doi.org/10.15829/1560-4071-2025-5824. EDN: WHFSFB
JATS XML


















































