ОРИГИНАЛЬНЫЕ СТАТЬИ
Операция Озаки является перспективной процедурой: не требует применения расходного материала в виде искусственного протеза с каркасом, сохраняет естественное участие кольца в сердечным цикле, тем самым приводит к отличным гемодинамическим показателям, таким как градиент давления на клапане и эффективная площадь открытия клапана.
Цель. Оценить гемодинамические характеристики аортального клапана (АК) после операции Ozaki по данным эхокардиографии (ЭхоКГ).
Материал и методы. В ретроспективное многоцентровое исследование включены 277 пациентов с патологией АК, которые были прооперированы с января 2017г по июнь 2022г в пяти центрах России. После проведения операции Ozaki оценивались следующие конечные точки: непосредственные ЭхоКГ-результаты (пиковый градиент на АК, средний градиент на АК, эффективная площадь открытия АК, степень аортальной регургитации), среднесрочные клинические (трехлетняя выживаемость, трехлетняя свобода от реоперации, трехлетняя свобода от аортальной регургитации ≤2 степени) и ЭхоКГ-результаты (пиковый и средний градиент на АК, эффективная площадь открытия АК, степень регургитации, степень кальциноза АК). Медиана периода наблюдения составила 23 (13-32) мес. Средний период ЭхоКГ наблюдения составил 21±10 мес.
Результаты. На фоне проводимого лечения наблюдалось снижение пикового градиента на АК с 74±30 мм рт.ст. перед операцией до 12 (8-16) мм рт.ст. через 1 нед. после операции, который сохранялся к среднесрочному периоду — 12 (9-15) мм рт.ст. Также наблюдалось снижение среднего градиента давления с 40 (27-53) мм рт.ст. перед операцией до 6 (4-8) мм рт.ст. через 1 нед. после операции; к среднесрочному периоду средний градиент составил 6 (4-8) мм рт.ст. Площадь открытия АК увеличилась с 1 (1-1) см2 до 2 (2-2) см2 в среднесрочном периоде наблюдения. Трехлетняя выживаемость составила 90,2%, свобода от реоперации — 95%, свобода от аортальной регургитации ³2 степени — 88%, ни у одного пациента не было кальциноза клапана.
Заключение. Операция Ozaki у больных с патологией АК имеет хорошие непосредственные и среднесрочные гемодинамические показатели по данным ЭхоКГ. Тем не менее сохраняется потребность в проведении крупномасштабных рандомизированных контролируемых исследований, сравнивающих хирургию Ozaki с протезированием АК с использованием биологического протеза.
- Острая боль в груди является основной причиной обращения в отделения неотложной помощи.
- Оптимальная тактика при подозрении на острый коронарный синдром без подъема сегмента ST невысокого риска остается предметом споров.
- Стратегия использования мультиспиральной компьютерной томографии коронарных артерий у пациентов с острым коронарным синдромом низкого и промежуточного рисков не уступает стандартной тактике ведения этих пациентов, значительно снижая при этом необходимость проведения инвазивной коронарографии.
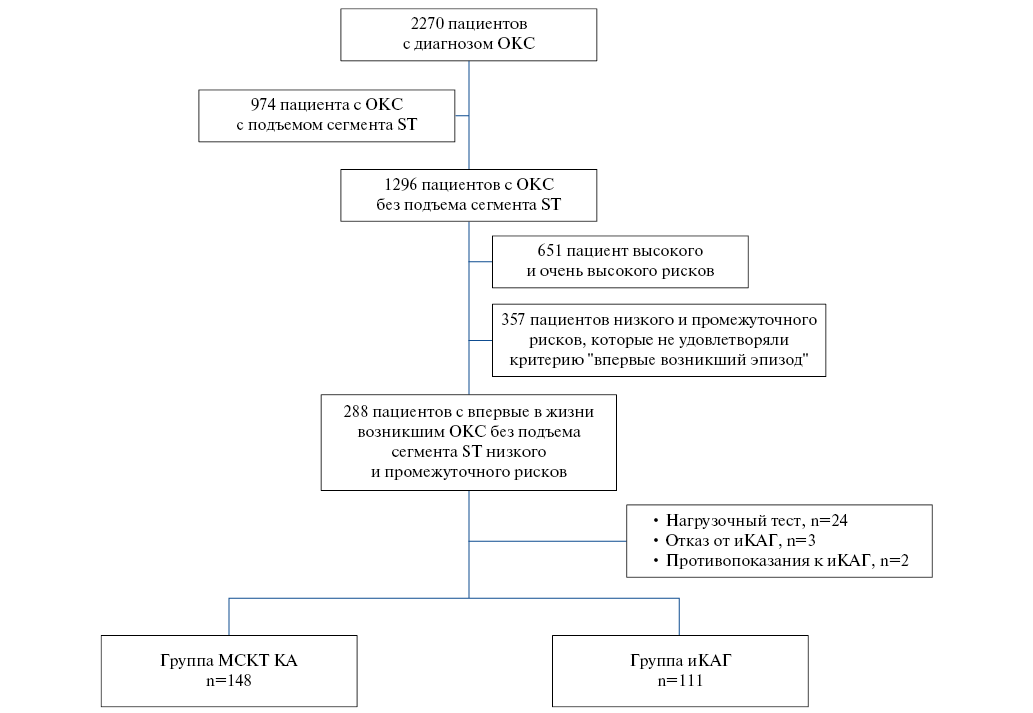
Цель. Оценить стратегию использования мультиспиральной компьютерной коронарографии (МСКТ) коронарных артерий (КА) у пациентов с острым коронарным синдромом без подъема сегмента ST (ОКСбпST) низкого и промежуточного рисков в отношении раннего (госпитального) и отдаленного прогноза в сравнении со стандартной тактикой ведения.
Материал и методы. В исследование было включено 259 пациентов (мужчины (М) 47,9%, средний возраст 62,2±9,4 лет). Пациентам группы 1 (n=148 человек, М 46,6%, средний возраст 61,99±9,92 лет) для оценки поражения коронарного русла выполнялась МСКТ КА, а пациентам группы 2 (n=111 человек, М 49,5%, средний возраст 62,4±8,6 лет) выполнялась инвазивная коронарная ангиография (иКАГ). Длительность наблюдения за пациентами составила 18 мес.
Результаты. Пациенты обеих групп были сопоставимы по возрасту, наличию сопутствующих хронических заболеваний и курению. Пациенты группы МСКТ КА в сравнении с группой иКАГ имели меньшее количество баллов по шкале GRACE и более низкие значения высокочувствительного тропонина I. У 85 пациентов (57,4%) группы 1 отсутствовало поражение КА, у 41 человека (27,7%) выявлен стеноз <50%, у 22 человек (14,9%) — >50% хотя бы в одной КА. В группе 2 большинство пациентов также имели чистые коронарные сосуды (n=76; 68,5%), гемодинамически-незначимые (20-40%) поражения выявлены у 20 пациентов (12,3%), значимое поражение — у 15 человек (13,5%). В группе 1 на иКАГ направлено 20 пациентов, из них выполнено 10 чрескожных коронарных вмешательств, у 2 пациентов выявлено многососудистое поражение, 4 пациентам интраоперационно был оценен фракционный резерв кровотока (стенозы оказались гемодинамически незначимыми), у 4 пациентов — неровности контуров КА. Смертность от всех причин составила в группе МСКТ КА 4,05%, а в группе иКАГ 7,2% (p=0,28). В группе МСКТ КА сердечно-сосудистая смертность составила 0%, а в группе иКАГ 0,9% (p=0,43).
Заключение. Стратегия использования МСКТ КА у пациентов с ОКС низкого и промежуточного рисков не уступает стандартной тактике ведения этих пациентов, значительно снижая при этом необходимость проведения иКАГ.
- Биомаркерный профиль пациентов в сыворотке крови с псориазом/ишемической болезнью сердца/ишемическая болезнь сердца + псориаз достоверно отличался между собой.
- Факторами риска сердечно-сосудистой госпитализации явились наличие псориаза и повышение биомаркера N-концевого промозгового натрийуретического пептида в сыворотке крови.
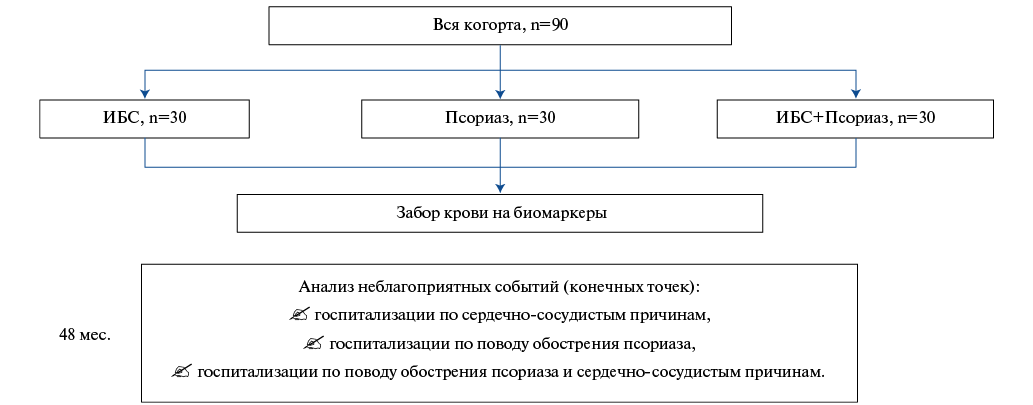
Цель. Исследование сывороточного биомаркерного профиля у пациентов с ишемической болезнью сердца (ИБС) и псориазом и влияние на частоту госпитализаций по сердечно-сосудистым причинам и псориазу.
Материал и методы. В исследование было включено 90 пациентов в 3 группах: с псориазом (n=30), ИБС (30) и ИБС + псориаз (n=30), у которых в начале исследования определялись сывороточные биомаркеры (стимулирующий фактор роста, экспрессируемый геном 2, N-концевой промозговой натрийуретический пептид (NT-proBNP), интерлейкин-17 и фактор некроза опухоли альфа) и в течение 4 лет отслеживалась частота госпитализаций.
Результаты. Имелась достоверная разница концентрации всех биомаркеров между группами (p<0,05), причем максимальные значения были в группе ИБС + псориаз, кроме NT-proBNP. В регрессионном анализе факторами риска сердечно-сосудистых госпитализаций были наличие псориаза (p=0,049) и повышение концентрации NT-proBNP (p<0,001).
Заключение. Наличие коморбидности приводит к повышению концентрации биомаркеров в сыворотке крови, и факторами риска госпитализации по сердечно-сосудистым причинам были наличие псориаза и сывороточный маркер NT-proBNP.
- Краткосрочная приверженность терапии кардиоваскулярной патологии и новой коронавирусной инфекции (COVID-19) сопоставима.
- Субъективная оценка своего состояния пациентом в период болезни COVID-19 влияет на соблюдение врачебных рекомендаций.
- Неблагоприятные события со стороны сердечно-сосудистой системы повышают комплаентность в течение 6 месяцев после выздоровления после COVID-19.
Цель. Оценить взаимосвязь различных факторов с приверженностью лекарственной терапии у пациентов с сердечно-сосудистыми заболеваниями (ССЗ), перенесших новую коронавирусную инфекцию (COVID-19).
Материал и методы. В исследование включено 284 пациента (n=176 — госпитальные, n=108 — амбулаторные) с заболеваниями сердечно-сосудистой системы (артериальная гипертония, хроническая сердечная недостаточность (ХСН), ишемическая болезнь сердца, фибрилляция предсердий), перенесших COVID-19. Проводился сбор анамнеза ССЗ, анкетирование о течении COVID-19 (симптомы, степень их выраженности, оценка степени тяжести болезни по субъективному мнению пациентов), лабораторно-инструментальная диагностика. Через 1, 3, 6 мес. после выздоровления все респонденты приглашались для осмотра и проведения лабораторных исследований, заполнялся опросник тревоги и депрессии HADS. Оценивалась приверженность лечению ССЗ через 1, 3 и 6 мес. после выздоровления и приверженность лечению COVID-19 через 1 мес. после включения в исследование посредством сравнения соответствия назначенных при выписке препаратов и реального приема лекарственных средств.
Результаты. 212 опрошенных продолжили участие в исследовании через 1 мес., 64,2% были привержены лечению ССЗ и 56,6% — терапии COVID-19. Комплаентность через 3 и 6 мес. составила 60,4% (n=212) и 52,8% (n=188), соответственно. Выявлена умеренная корреляционная связь приверженности лечению с сохранением чувства страха и тревожности через 1 мес. после выздоровления (r=0,33, p<0,05), появлением умеренной или выраженной слабости во время болезни (r=0,31, p<0,05), степенью тяжести COVID-19 (r=0,39, p<0,05). Респонденты стационара с поражением легочной ткани >25% (n=64, 36,4%) были более привержены стандартной терапии ССЗ (терапия, назначенная в соответствии с клиническими рекомендациями) (r=0,336, p<0,05). Наличие неблагоприятных событий в виде гипертонического криза, нарушения ритма, декомпенсации ХСН через 1, 3, 6 мес. после выздоровления достоверно повышало степень выполнения врачебных рекомендаций (p<0,05). Выполнение врачебных рекомендаций в отношении перенесенной COVID-19 было связано с тяжестью заболевания, наличием ХСН в анамнезе, чувством страха и тревожности, слабостью, снижением толерантности к физической нагрузке (р<0,05).
Заключение. Через 1 мес. приверженность лечению ССЗ и перенесенной COVID-19 достоверно не различались (p>0,05). На комплаентность через 1, 3, 6 мес. положительно влияла степень тяжести COVID-19, наличие субъективного чувства слабости, страха и тревоги во время болезни и сохранение субъективного чувства тревоги после выздоровления. Неблагоприятные события (гипертонический криз, нарушение ритма, декомпенсация ХСН) в течение 1, 3 и 6 мес. после COVID-19 достоверно (p<0,05) повышали приверженность лечению.
- При планировании обучения следует учитывать специальность и стаж работы врача.
- Необоснованно высокая самооценка знаний является препятствием к повышению квалификации.
- Непосредственное изучение текста клинических рекомендаций — это лучший способ самообразования врачей.
Цель. Выяснить связь между уровнем информированности о положениях клинических рекомендаций (КР) по лечению хронической сердечной недостаточности (ХСН) со сниженной фракцией выброса левого желудочка и рядом профессиональных особенностей врача: специальностью, стажем работы, самооценкой уровня знаний, отношением к применению КР, основным способом изучения этого документа. Для повышения эффективности и развития системы последипломного образования важно определить факторы, влияющие на информированность врачей о положениях КР.
Материал и методы. В исследование включены результаты анонимного анкетирования 207 врачей (155 — кардиологи, 44 — терапевты, 8 — врачи других специальностей). Для оценки достоверности различий использовались t-критерий Стьюдента, c2-критерий и точный критерий Фишера.
Результаты. Среднее количество правильных ответов на вопросы анкеты среди кардиологов было достоверно выше, чем среди терапевтов (p<0,001). В группе врачей со стажем работы <5 лет наблюдалась большая вариабельность среднего количества правильных ответов — 6,2±4,0. Врачи со стажем работы по специальности 6-10 лет и 11-20 лет чаще выбирали правильные ответы, чем врачи со стажем >20 лет. Врачи, считающие себя "полностью информированными" о положениях КР, давали меньше правильных ответов, чем врачи, которые имели менее высокую самооценку (p<0,001). Доля правильных ответов в подгруппе врачей, которые считают КР обязательными к исполнению, была больше, чем в подгруппах врачей, придерживающихся иного мнения (p<0,05). Лучшие результаты показали врачи, указавшие в качестве предпочтительного способа изучения КР непосредственную работу с их текстом (p<0,001).
Заключение. Уровень знаний положений КР по лечению ХСН кардиологами следует признать недостаточным, а терапевтами — крайне низким. Врачи недостаточно информированы о необходимости выполнения положений КР. При планировании обучения следует учитывать специальность и стаж работы врача. Необоснованно высокая самооценка знаний является препятствием к повышению квалификации. Лучшим способом самообразования следует считать непосредственное изучение текста КР.
- У больных с хронической сердечной недостаточностью с умеренно сниженной фракцией выброса (ХСНусФВ) показатели электрического ремоделирования предсердий, а также индекс массы тела играют важную роль в возникновении пароксизмальной/персистирующей фибрилляцией предсердий (ФП).
- Ухудшение диастолической функции левого желудочка и изменения геометрии левого предсердия являются возможными факторами риска при возникновении пароксизмальной/персистирующей формы ФП больных с ХСНусФВ
- Увеличение концентрации маркеров воспаления способствует появлению пароксизмальной/персистирующей ФП у больных с ХСНусФВ, а повышение уровня профибротического маркера способствует возникновению персистирующей формы ФП у этих больных.
Цель. Изучение возможных факторов риска (ФР) развития пароксизмальной и персистирующей фибрилляции предсердий (ФП) у пациентов с хронической сердечной недостаточностью с умеренно сниженной фракцией выброса (ХСНусФВ).
Материал и методы. В исследование были включены 193 пациента с ХСНусФВ и неклапанной пароксизмальной/персистирующей ФП. В качестве контрольной группы обследовались 76 сопоставимых пациентов, но без ФП. Все пациенты были подвергнуты детальному физикальному обследованию, включая электрокардиографию (ЭКГ), эхокардиографию, суточное мониторирование артериального давления и холтеровское мониторирование ЭКГ. Уровни маркеров воспаления, а именно высокочувствительного С-реактивного белка, интерлейкина-6, фактора некроза опухоли-a и фиброзного маркера, трансформирующего фактора роста-b1 (TGF-b1) измеряли с помощью метода ELISA. Полученные результаты анализировались, используя метод бинарной логистической регрессии и отношения шансов (OШ), который позволяет оценить взаимосвязь конкретного исхода с возможными ФР и сравнить группы исследования по частоте выявления данного ФР.
Результаты. Установлено, что более высокий уровень диастолического артериального давления (ДАД) (ОШ 1,09, доверительный интервал (ДИ): 1,011,17, р=0,017) является возможным ФР возникновения пароксизмальной ФП у больных с ХСНусФВ. Возможными ФР пароксизмальной и персистирующей ФП у подобных больных являются учащение эпизодов гипертонического криза (ОШ 1,17, ДИ: 1,07-1,43, р=0,001) и увеличение индекса массы тела (ИМТ) (ОШ 1,13, ДИ: 0,93-1,27, р=0,031). Увеличение индекса ОШ диастолических и систолических показателей левого желудочка ассоциировалось со значительным ремоделированием предсердий и желудочков, что способствует прогрессированию ФП от пароксизмальной к персистирующей. Более высокие уровни маркеров воспаления наблюдались у пациентов с ФП по сравнению с пациентами с ХСНусФВ без ФП. Увеличение ОШ уровня маркера фиброза TGF-b1 (ОШ 3,84, ДИ: 2,10-6,23, p=0,005) было статистически значимым у пациентов с персистирующей ФП.
Заключение. Используя метод ОШ, можно предположить, что повышение ДАД, частоты гипертонических кризов, ИМТ, ремоделирование левого предсердия и желудочков, увеличение маркеров системного воспаления и фиброза являются возможными ФР возникновения ФП у пациентов с ХСНусФВ.
МЕТОДЫ ОБУЧЕНИЯ ПАЦИЕНТОВ
- Люди с ограниченными возможностями здоровья составляют приблизительно 15% мировой популяции и нуждаются в освоении принципов и правил оказания первой помощи при остановке сердца.
- Установлено, что все проанализированные бесплатные онлайн-курсы по сердечно-легочной реанимации имеют нарушения доступности цифрового контента.
- Наиболее уязвимы в части ограничений доступности обучающиеся с дефектами зрения, когнитивными и двигательными расстройствами, в т. ч. пожилые люди, которые с высокой вероятностью могут становиться свидетелями развития остановки сердца дома у своих супругов и поэтому составляют приоритетную категорию для обучения реанимации.
Цель. Цифровое обучение основам оказания первой помощи (ПП) при остановке сердца открывает возможности массового распространения знаний, популяризации и мотивации населения к оказанию помощи, а также может выступать заменой теоретической части аудиторной подготовки, сокращая стоимость обучения. Однако в связи с несовершенным дизайном учебных курсов такое обучение может быть недоступно людям с ограниченными возможностями здоровья (ОВЗ), которые составляют обширный контингент потенциальных участников оказания ПП численностью более одного миллиарда человек. Цель исследования — изучить цифровую доступность (вебдоступность) массовых открытых онлайн-курсов по сердечно-легочной реанимации (СЛР) для людей с ОВЗ.
Материал и методы. Выполнен поиск бесплатных англоязычных онлайнкурсов, обучающих принципам и правилам оказания ПП при остановке сердца и проведена экспертная оценка цифрового содержимого онлайн-курсов на предмет соответствия международным Рекомендациям по доступности вебконтента WCAG 2.1.
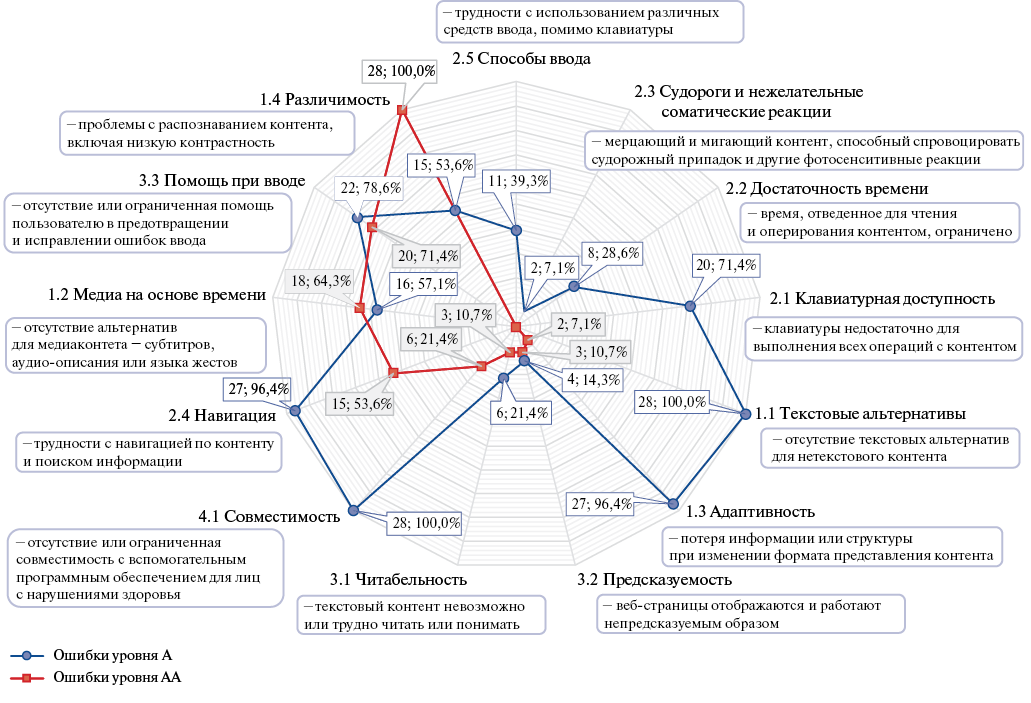
Результаты. Все проанализированные онлайн-курсы по базовой СЛР (n=28) характеризуются нарушениями веб-доступности. Для каждого курса не выполнены от 26,9% до 51,3% критериев успеха рекомендаций WCAG 2.1. Все курсы имеют ошибки веб-доступности, связанные с нарушениями контрастности и визуального оформления текста, отсутствием альтернативного текстового описания для нетекстового контента, отсутствием расшифровки аббревиатур и нарушениями разметки веб-страниц, которые препятствуют использованию вспомогательных технологий (например, программ для преобразования текста в речь). В целом ни один из курсов не удовлетворяет всем критериям минимального приемлемого уровня соответствия рекомендациям WCAG 2.1. Обнаруженные проблемы веб-доступности могут служить серьезными, иногда непреодолимыми препятствиями для освоения курсов слушателями (в т.ч. пожилыми людьми) с дефектами зрения, слуха, двигательными, когнитивными и неврологическими расстройствами.
Заключение. Все бесплатные массовые онлайн-курсы по базовой СЛР имеют недостатки доступности цифрового контента, существенно затрудняющие освоение учебных материалов пользователями с ОВЗ, вплоть до невозможности прохождения обучения. Разработка единых рекомендаций по формированию доступного образовательного контента, наряду с интенсификацией научных исследований и реализацией организационно-методических мероприятий по обеспечению доступности учебных ресурсов по ПП для различных категорий населения, должны способствовать созданию равных возможностей для качественного обучения ПП, существенному расширению охвата популяции обучением, повышению частоты и результативности оказания ПП.
КЛИНИЧЕСКИЙ СЛУЧАЙ
Молодой возраст пациентов не исключает возможности развития острого коронарного синдрома, даже при отсутствии широко известных факторов риска, в т. ч. генетических.
Инфаркт миокарда, как правило, возникает у людей старше 50 лет, однако ему могут быть подвержены и пациенты молодого возраста. В статье приводится клинический случай молодой пациентки 34 лет, которая поступила в кардиологическое отделение с диагнозом "острый коронарный синдром без подъема сегмента ST, низкий риск". Пациентка предъявляла жалобы на ангинальные боли, возникшие впервые в жизни. Вместе с тем у нее отсутствовали типичные факторы риска развития сердечно-сосудистых заболеваний. Коронарография показала критический стеноз 99% в проксимальной трети 2-го сегмента правой коронарной артерии. Клинический случай наглядно демонстрирует важность тщательного обследования молодых пациентов с жалобами на боли в грудной клетке, которые часто ошибочно интерпретируются как патология других органов и систем, кроме сердечно-сосудистой. Отсутствие известных нам факторов риска у пациента не гарантирует отсутствие возможности развития инфаркта миокарда, а подробное исследование пациента поможет избежать гиподиагностики острого коронарного синдрома.
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
- Артефакты записи ЭКГ при болезни Паркинсона относятся к высокочастотным (от 20 Гц) артефактам движения и чаще всего связаны с миографической помехой от интенсивно работающих мышц конечностей.
- Мышечные артефакты при болезни Паркинсона могут имитировать аномалии ЭКГ, что может привести к ошибкам в выборе тактики ведения пациентов.
- Наличие физиологических артефактов на ЭКГ может косвенно указывать на основную патологию, по поводу которой обратился пациент.
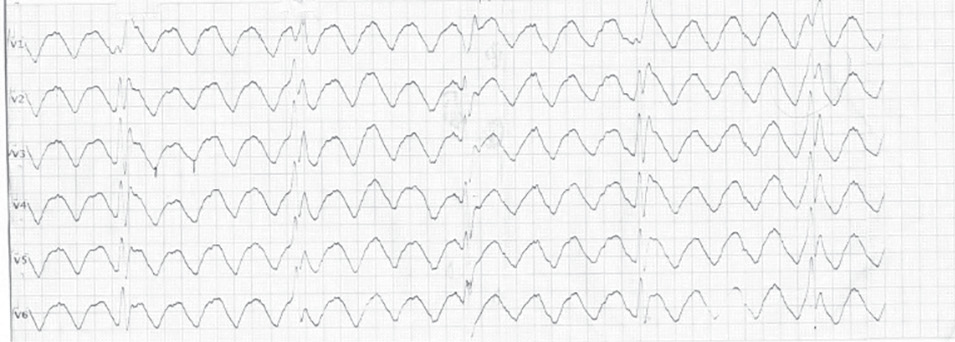
В статье представлено описание случая выявления артефактов на ЭКГ у пациентки с дрожательно-ригидной формой болезни Паркинсона.
ОБЗОРЫ ЛИТЕРАТУРЫ
- Рост распространенности ВИЧ-инфекции обусловливает неизбежное увеличение доли ВИЧ-инфицированных среди больных с острым коронарным синдромом (ОКС).
- Увеличение выживаемости пациентов с ВИЧ повышает значимость традиционных факторов риска инфаркта миокарда (ИМ).
- В действующих российских и европейских клинических рекомендациях по ОКС/ИМ отсутствуют основанные на доказательствах рекомендации по ведению пациентов с ВИЧ-инфекцией.
- В обзоре приведены новые данные об особенностях патогенеза, течения и лечения ИМ в данной популяции, что будет иметь практическое значение для врачей-кардиологов.
ВИЧ-инфекция увеличивает риск преждевременного развития инфаркта миокарда (ИМ) и других сердечно-сосудистых заболеваний, связанных с атеросклерозом, которые являются основной неинфекционной причиной смертности ВИЧ-инфицированных пациентов. В обзоре приведены результаты анализа литературы последних лет о заболеваемости, распространенности и факторах риска ИМ у ВИЧ-инфицированных. Установлено, что ИМ ассоциирован с комбинированным воздействием традиционных сердечнососудистых факторов риска, ВИЧ-инфекции и кардиометаболическими эффектами антиретровирусной терапии. Выделены особенности патогенеза острого коронарного синдрома при ВИЧ-инфекции в условиях системного иммуноопосредованного воспаления, гиперкоагуляции и прямого воздействия вируса. Описаны особенности клинической картины и поражения коронарных артерий при ИМ. В сравнительном аспекте приведены данные о методах лечения ИМ. Сделан вывод о недостаточном объеме и качестве оказания медицинской помощи пациентам с ВИЧ и ИМ. С позиции возможных лекарственных взаимодействий с антиретровирусной терапией проведен анализ эффективности и безопасности методов вторичной профилактики ИМ.
Работа освещает вопросы тактики ведения пациентов после оперативных вмешательств на клапанах сердца и отвечает на актуальные вопросы практической кардиологии: терапия пациентов после механического и биологического протезирования клапанов, применение антитромбоцитарных препаратов у пациентов без фибрилляции предсердий в анамнезе после транскатетерной имплантации аортального клапана, определение длительности приема антагонистов витамина К после пластики митрального или трикуспидального клапанов, тактика ведения пациента в случае возникновения тромботических осложнений на протезах клапанов.
После операций на клапанном аппарате сердца, как правило, рекомендуется проведение антикоагулянтной терапии. Длительность и необходимость сочетания пероральных антикоагулянтов с антитромбоцитарными препаратами зависит от типа проводимой манипуляции, коморбидности пациента и некоторых других факторов. Несколько рандомизированных исследований показали, что продолжение приема прямых пероральных антикоагулянтов в режиме монотерапии у некоторых групп пациентов, требующих кардиохирургических вмешательств, превосходит по эффективности и безопасности лечение, сочетающее антикоагулянтные и антитромбоцитарные лекарственные средства. В представленном литературном обзоре отражена тактика ведения пациентов после операций на клапанном аппарате сердца.
- Показатели пероральных антикоагулянтов сопоставимы с антагонистами витамина К в отношении эффективности и безопасности.
- Назначение прямых пероральных антикоагулянтов пациентам с 4 и 5 стадиями хронической болезни почек, включая находящихся на гемодиализе, сопровождалось статистически значимым уменьшением количества больших кровотечений по сравнению с терапией варфарином.
Цель. Сравнить эффективность и безопасность прямых пероральных антикоагулянтов (ПОАК) с антагонистом витамина К (АВК) у пациентов с фибрилляцией предсердий (ФП) и хронической болезнью почек (ХБП) 4 и 5 стадии.
Материал и методы. Был проведен поиск в базах данных PubMed, Google Scholar, Web of Science с 1990 по 2022гг исследований, в которых сравнивали ПОАК с АВК у пациентов с ФП и ХБП 4 и 5 стадии. Для поиска статей использовалась стратегия PICO: пациент, вмешательство, сравнение, исходы. Данные были извлечены независимыми исследователями и подвергнуты метаанализу.
Результаты. Всего в данный метаанализ были отобраны 6 исследований. В отношении эффективности ПОАК оказались сопоставимыми с АВК. В отношении безопасности ПОАК и АВК также не имели статистических различий: геморрагический инсульт, малые/желудочно-кишечные кровотечения, общая смертность, но была статистическая значимость в отношении больших кровотечений.
Заключение. В отношении эффективности и безопасности в общем показатели ПОАК оказались сопоставимыми с АВК, однако имелся ряд различий: назначение ПОАК пациентам с 4 и 5 стадиями ХБП, а также находящимся на гемодиализе, сопровождалось статистически значимым уменьшением количества больших кровотечений по сравнению с терапией варфарином.
AD MEMORIAM
ISSN 2618-7620 (Online)