Перейти к:
Выполнение стандартной трансторакальной эхокардиографии. Методические рекомендации 2024
https://doi.org/10.15829/1560-4071-2025-6271
EDN: TNLDFN
Аннотация
Российское кардиологическое общество (РКО)
При участии: МНОИ МГУ им. М. В. Ломоносова (Москва), ФГБУ НМИЦ кардиологии им. акад. Е.И. Чазова Минздрава России (Москва), ФГБУ НМИЦ ССХ им. А. Н. Бакулева Минздрава России (Москва), ГБУ НМИЦ им. В. А. Алмазова Минздрава России (Санкт-Петербург), ФГБУ НМИЦ им. акад. Е. Н. Мешалкина Минздрава России (Новосибирск), НИИ кардиологии Томского НИМЦ РАН (Томск), Тюменский кардиологический научный центр Томского НИМЦ РАН (Тюмень), ФГБОУ ВО РУДН им. Патриса Лумумбы (Москва), КГМА – филиал ФГБОУ ДПО РМАНПО Минздрава России (Казань), ФГБУ ФЦССХ Минздрава России (Хабаровск)
Ключевые слова
Для цитирования:
Мацкеплишвили С.Т., Саидова М.А., Мироненко М.Ю., Сафарова А.Ф., Павлюкова Е.Н., Бощенко А.А., Ярославская Е.И., Ахунова С.Ю., Скидан В.И., Иртюга О.Б., Козленок А.В., Федорова Д.Н. Выполнение стандартной трансторакальной эхокардиографии. Методические рекомендации 2024. Российский кардиологический журнал. 2025;30(2):6271. https://doi.org/10.15829/1560-4071-2025-6271. EDN: TNLDFN
For citation:
Matskeplishvili S.T., Saidova M.A., Mironenko M.Yu., Safarova A.F., Pavlyukova E.N., Boshchenko A.A., Yaroslavskaya E.I., Akhunova S.Yu., Skidan V.I., Irtyuga O.B., Kozlenok A.V., Fedorova D.N. Standard transthoracic echocardiography. Guidelines 2024. Russian Journal of Cardiology. 2025;30(2):6271. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6271. EDN: TNLDFN
Введение
Эхокардиография (ЭхоКГ) — один из ключевых методов диагностики сердечно-сосудистых заболеваний, оценки эффективности лечения, прогнозирования течения заболеваний и развития осложнений [1][2]. Особая ценность ЭхоКГ обусловлена наличием стандартов выполнения исследования и интерпретации результатов в норме и при различных патологиях. Неукоснительное соблюдение этих стандартов обеспечивает максимально объективную оценку состояния сердца.
Методические рекомендации, изложенные в данном документе, отражают современную международную практику в отношении стандартного протокола трансторакальной ЭхоКГ (ТТ-ЭхоКГ), с учетом правовой базы Российской Федерации, и представляют собой консенсус экспертов, согласующийся с мнением зарубежных профессиональных сообществ [1][3][4].
Цель методических рекомендаций — определение требований к технике сканирования, выполнения измерений и формированию протокола исследования при рутинной ТТ-ЭхоКГ, а также к хранению и обмену данными и возможности обеспечения совместной работы медицинских организаций и междисциплинарных команд специалистов.
Освещение вопросов трехмерной (3D), чреспищеводной, в том числе интраоперационной ЭхоКГ, стресс-ЭхоКГ, а также особенностей протоколов при отдельных состояниях являются предметом других методических рекомендаций.
Условия выполнения трансторакальной эхокардиографии
Правила организации деятельности кабинета или отделения ультразвуковой диагностики регламентированы Приказом Минздрава России от 8 июня 2020 г. № 557н "Об утверждении Правил проведения ультразвуковых исследований" 1.
Требования к состоянию помещений и условиям труда, в том числе эргономике рабочего места специалиста, выполняющего ЭхоКГ, изложены в "Гигиенических требованиях к условиям труда медицинских работников, выполняющих ультразвуковые исследования. Руководство Р 2.2.4/2.2.9.2266-07 (утв. Главным государственным санитарным врачом Российской Федерации 10.08.2007) 2.
Временные нормативы трудозатрат на выполнение ЭхоКГ в настоящее время юридически не закреплены и остаются на усмотрение руководителей медицинских организаций. В утратившем силу Приказе Минздрава РСФСР N 132 от 2 августа 1991 г. "О совершенствовании службы лучевой диагностики" 3, а также в необязательном к исполнению "Приложении 8 к приказу Минздрава РФ от 30.11.93 № 283 "О совершенствовании службы функциональной диагностики в учреждениях здравоохранения Российской Федерации" 4, рекомендованная продолжительность ЭхоКГ составляет 60 мин. Такой же продолжительности исследования придерживаются рабочие группы профильных ассоциаций Российская ассоциация ультразвуковой диагностики в медицине и Российская ассоциация специалистов функциональной диагностики [5].
Развитие технологий и повышение мобильности ультразвуковых сканеров, внедрение систем передачи, обработки и хранения данных, а также систем поддержки принятия врачебных решений привело к возможности выполнения ЭхоКГ в разных условиях — от операционной до места оказания первой медицинской помощи.
Ультразвуковые сканеры иих классификация
Обязательным требованием к ультразвуковому сканеру является наличие регистрационного удостоверения медицинского изделия. Выбор аппарата должен быть основан на соответствии технологических возможностей необходимому объему измерений. В настоящее время принята классификация ультразвуковых аппаратов, отражающая их размеры, мобильность и функции [6]:
- Стационарные системы. Обладают полным спектром режимов и функций: М-режим, 2D-режим, импульсно-волновой и постоянный допплер, цветовой допплер, тканевой миокардиальный допплер, 3D-режим, контрастная ЭхоКГ, возможность выполнения чреспищеводной ЭхоКГ, технологии мультимодальной визуализации в режиме реального времени (fusion-технологии).
- Мобильные системы. Отличаются меньшими размерами. Обладают полным спектром режимов и функций, позволяющих выполнить стандартное исследование.
- Портативные аппараты. Отличаются еще меньшими размерами и большей мобильностью. Обычно представлены в форм-факторе ноутбука. Предназначены для фокусных и стандартных исследований.
- Носимые устройства. Размеры данных аппаратов позволяют держать прибор в руках во время исследования. Как и другие виды аппаратов, могут передавать изображения в интеграционные системы управления данными, что обеспечивает возможность постпроцессинговой количественной оценки. В последнее время появились носимые устройства, позволяющие выполнить не только фокусное, но и стандартное ЭхоКГ исследование в полном объеме.
Получение изображений
Во время исследования пациент находится в положении на левом боку с левой рукой под головой, либо поднятой наверх. Для получения ЭхоКГ изображения необходимо вывести стандартное сечение из рекомендованных доступов.
4.1. Стандартные сечения и доступы
Ультразвуковые окна или доступы, через которые визуализируется сердце, представляют собой области грудной клетки, ограниченные проекциями анатомических образований, препятствующих получению качественного ультразвукового изображения (легкие, кости скелета). Ввиду анатомических особенностей пациентов, доступы представляют собой не фиксированные точки расположения датчика, а топографические области, внутри которых проводится поиск стандартных сечений. При врожденных пороках сердца, нарушении расположения внутренних органов, деформациях грудной клетки, патологиях средостения, пульмонэктомии сердце может располагаться нестандартно. В таких случаях поиск стандартных изображений должен проводиться по всей поверхности грудной клетки.
Для получения стандартных сечений в ЭхоКГ используются маневры, в основе которых лежит 3 ключевых движения датчика относительно продольной, короткой и апикальной осей сердца: смещение, изменение угла наклона, поворот вокруг оси (рис. 1).
Выделяют следующие стандартные доступы (рис. 2):
- Левый парастернальный доступ, который расположен слева от грудины. Из этого доступа визуализируются продольное парастернальное сечение (PLAX) и короткое парастернальное сечение (PSAX).
- Апикальный доступ, который находится в области верхушечного толчка сердца. Из него визуализируются четырехкамерное апикальное сечение (A4C), двухкамерное апикальное сечение (A2C), трехкамерное апикальное сечение (A3C) и пятикамерное апикальное сечение (A5C).
- Субкостальный доступ, расположенный под мечевидным отростком. Из субкостального доступа визуализируются нижняя и верхняя полая вена по длинной оси (SC НПВ и SC верхней полой вены) и субкостальное четырехкамерное сечение (SC 4C).
- Супрастернальный доступ, который находится в яремной ямке над рукояткой грудины. Из этого доступа визуализируется дуга аорты, устья брахиоцефальных сосудов, легочные вены, верхняя полая вена и ветви легочной артерии (SSN Дуга Ао).
Стандартные сечения, визуализируемые структуры и области интереса, а также критерии стандартности получаемых изображений приведены в таблице 1. Кроме перечисленных выше, существуют дополнительные и промежуточные сечения и доступы, например, модификация парастернального сечения по длинной оси для визуализации приносящего и выносящего трактов правого желудочка (PLAX RV inflow и PLAX RV outflow), сечения, увеличивающие область интереса (zoom), такие как модификация парастернального сечения по длинной оси для прицельной визуализации корня аорты (PLAX zoom Ao), модификация А4С для прицельной визуализации митрального клапана (А4С zoom MК), а также правый парастернальный доступ для диагностики аортального стеноза. В отдельных случаях они позволяют лучше рассмотреть некоторые области интереса. Однако морфометрия должна проводиться только из основных стандартных сечений. Это позволяет значительно снизить межисследовательскую вариабельность и, тем самым, повысить диагностическую ценность метода.
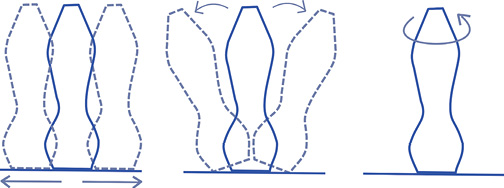
Рис. 1. Маневры, совершаемые датчиком для получения стандартных сечений.
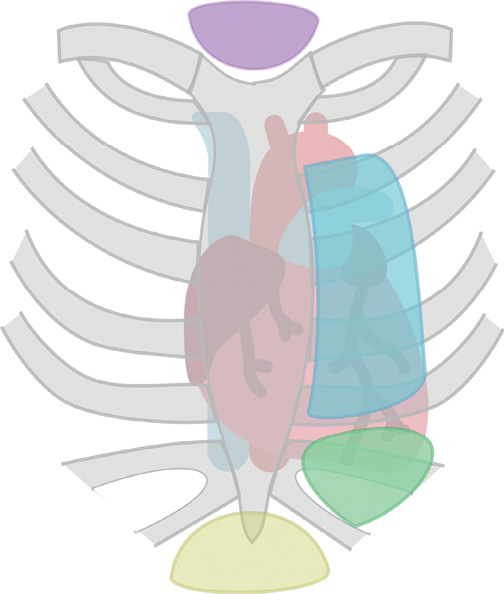
Рис. 2. Основные доступы при трансторакальном сканировании сердца.
Примечание: синим цветом обозначен парастернальный доступ, зеленым — апикальный доступ; желтым — субкостальный доступ, фиолетовым — супрастернальный доступ.
Таблица 1
Стандартные сечения, техника их получения и области интереса
Сечения | Структуры/области интереса | Получение | Критерии стандартности | Иллюстрация |
Сечения | Структуры/области интереса | Получение | Критерии стандартности | Иллюстрация |
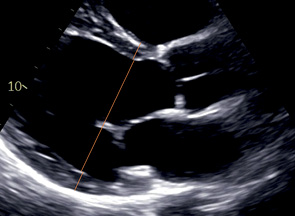
PLAХ | ЛП ЛЖ — Переднеперегородочная часть МЖП — Задняя стенка МК, сегменты A2, P2 АК — Правая коронарная створка — Некоронарная створка ВТЛЖ Прокс. прод. ВТПЖ Восх Ао Нисх Ао КС | Левый парастернальный доступ Маркер датчика Для оценки восх Ао: сместиться на одно межреберье выше Для оценки ВТЛЖ: увеличить изображение с фокусом на ВТЛЖ, АК и восх Ао | В центре изображения МК и АК Створки АК симметричны МЖП и задняя стенка расположены горизонтально МЖП перпендикулярна линии курсора M-режима Верхушка ЛЖ не видна Появление "ложной" верхушки означает укорочение ЛЖ | 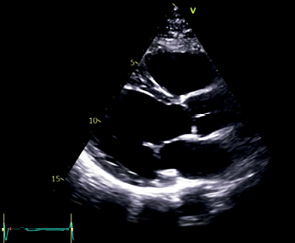 |
PSAX АК | АК ЛП МПП ПП ТК — Передняя створка — Перегородочная створка ВТПЖ ПК ЛА | Левый парастернальный доступ Получается из PLAX Для визуализации ВТПЖ — на 1 межреберье выше | Изображение по центру Створки АК симметричны | 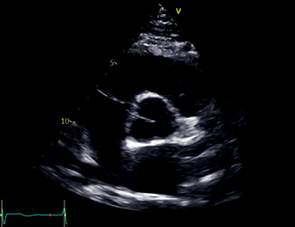 |
PSAX МК | МЖП ЛЖ: базальные сегменты МК сегменты A1, A2, A3, P1, P2, P3 ПЖ | Левый парастернальный доступ Модификация PSAX АК Наклонить датчик вниз к верхушке ЛЖ | В центре изображения ЛЖ округлой, а ПЖ серповидной формы Визуализируются обе створки МК | 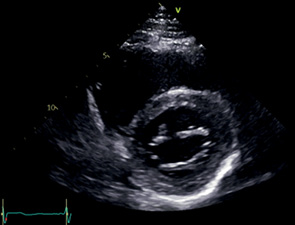 |
PSAX ПМ | Переднелатеральная ПМ Заднемедиальная ПМ МЖП ЛЖ ПЖ | Левый парастернальный доступ Модификация PSAX МК Наклонить или сместить датчик ниже к верхушке ЛЖ | В центре изображения ЛЖ округлой, а ПЖ серповидной формы Визуализируются ПМ Не визуализируется МК Размеры ЛЖ соответствуют измеренным в PLAX | 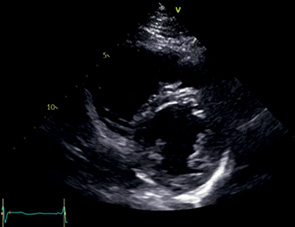 |
PSAX ЛА | Восх Ао ЛП МПП ПП ТК ВТПЖ ПК ЛА Бифуркация ЛА Нисх Ао | Левый парастернальный доступ Модификация PSAX АК Наклонить датчик вверх и медиально | Изображение Ао по центру ЛА видна на всем протяжении | 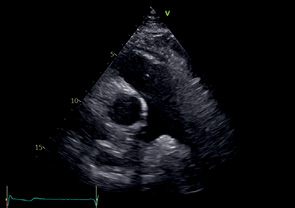 |
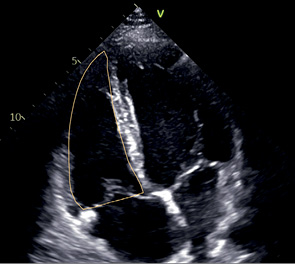
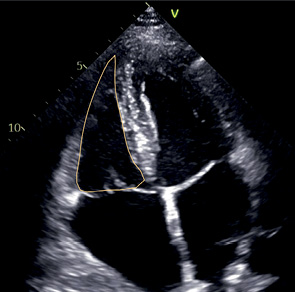
A4C | ЛЖ — Боковая стенка — Нижняя часть МЖП — Верхушка ПЖ боковая стенка МК сегменты A2, P1, фрагменты A1 и A3 ЛП МПП ПП ТК — Септальная створка — Передняя створка Левая нижняя легочная вена Правая верхняя легочная вена | Апикальный доступ Маркер датчика к кушетке Для фокуса на ПЖ: слегка повернуть датчик против часовой стрелки, чтобы площадь ПЖ была максимальной Для фокуса на предсердиях: вывести максимальную ширину оснований предсердий, а затем длинную ось предсердий | Видны все 4 камеры сердца МЖП расположена вертикально по центру изображения Верхушка ЛЖ тоньше остальных стенок и не утолщается, апикальные сегменты движутся по направлению друг к другу (верхушка не укорочена) Размер атриовентрикулярных колец максимальный Максимальный размер ЛП и ПП часто не выводится в A4C | 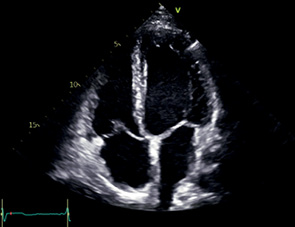 |
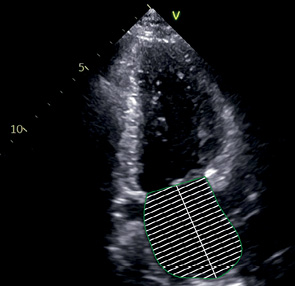
A2C | ЛЖ — Передняя стенка — Нижняя стенка — Верхушка МК сегменты A2, P1, P3, фрагменты A1 и A3 ЛП КС | Апикальный доступ Модификация A4C Повернуть маркер Для фокуса на ЛП: вывести максимальную ширину основания ЛП, а затем его длинную ось | Визуализируются ЛЖ, ЛП и МК Правые отделы не видны АК и ВТЛЖ не видны Коронарный синус округлой формы Верхушка ЛЖ тоньше остальных стенок и не утолщается, апикальные сегменты движутся по направлению друг к другу (верхушка не укорочена) Размер кольца МК максимальный Максимальный размер ЛП может не совпадать со стандартной A2C Длинная ось ЛП должна отличаться не более, чем на 5 мм от размера, полученного в A4C | 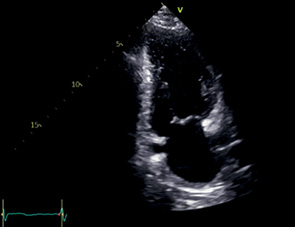 |
A3C (APLAX) | АК — Левая коронарная створка — Правая коронарная створка ЛЖ — Задняя стенка — Нижняя часть МЖП — Верхушка ВТЛЖ ВТПЖ МК сегменты A2, P2 ЛП | Апикальный доступ Модификация A2C Повернуть маркер против часовой стрелки и наклонить датчик вперед | Визуализируется АК и ВТЛЖ Створки АК симметричные МЖП расположена вертикально по центру Верхушка ЛЖ тоньше остальных стенок и не утолщается, апикальные сегменты движутся по направлению друг к другу (верхушка не укорочена) Размер кольца МК максимальный | 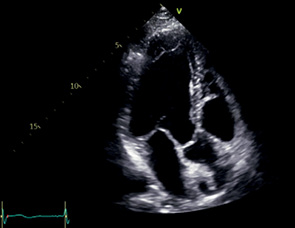 |
A5C | АК — Левая коронарная створка — Правая коронарная створка ЛЖ — Задняя стенка — Нижняя часть МЖП — Верхушка ВТЛЖ ВТПЖ МК сегменты A2, P2 ЛП МПП ПП | Апикальный доступ Модификация A4C наклонить датчик вперед | Визуализируется АК и ВТЛЖ Предсердия и МПП видны не полностью МЖП расположена вертикально по центру | 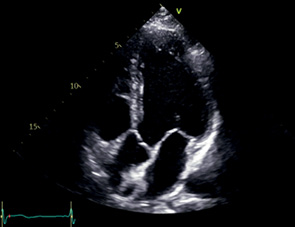 |
SC 4C | ЛЖ МЖП ПЖ ЛП МПП ПП МК ТК | Субкостальный доступ Пациент в положении лежа на спине Расположить датчик | Сечение предназначено | 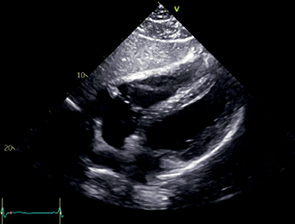 |
SC НПВ | НПВ ПП Печеночная вена | Субкостальный доступ Пациент в положении лежа на спине Модификация SC 4C повернуть датчик против часовой стрелки, удерживая ПП в поле зрения Маркер направлен в сторону головы Чтобы визуализировать печеночную вену: слегка отклонить датчик вправо и наверх | Видно место вхождения НПВ в ПП НПВ расположена горизонтально Визуализируется печеночная вена Аорта не видна Отличия НПВ от аорты: НПВ окружена печенью с обеих сторон Аорта пульсирует, НПВ — нет НПВ впадает в ПП Печеночная вена впадает в НПВ Диаметр аорты не зависит от акта дыхания | 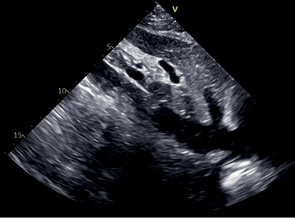 |
SSN Дуга Ао | Восх Ао Дуга Ао Нисх Ао Брахиоцефальный ствол Левая общая сонная артерия Левая подключичная артерия Правая ветвь ЛА Левая безымянная вена | Супрастернальный доступ Наклонить датчик вниз и кпереди Маркер направлен к левой надключичной ямке | Визуализируется грудная аорта и крупные артерии Иногда сечение используется |  |
Сокращения: АК — аортальный клапан, Восх Ао — восходящий отдел аорты, ВТЛЖ — выносящий тракт левого желудочка, ВТПЖ — выносящий тракт правого желудочка, КС — коронарный синус, ЛА — легочная артерия, ЛЖ — левый желудочек, ЛП — левое предсердие, МЖП — межжелудочковая перегородка, МК — митральный клапан, МПП — межпредсердная перегородка, Нисх Ао — нисходящий отдел аорты, НПВ — нижняя полая вена, ПЖ — правый желудочек, ПК — пульмональный клапан, ПМ — папиллярные мышцы, ПП — правое предсердие, прод. — продольный, прокс. — проксимальный, ТК — трикуспидальный клапан, A2C — двухкамерное апикальное сечение, A3C — трехкамерное апикальное сечение, A4C — четырехкамерное апикальное сечение, A5C — пятикамерное апикальное сечение, PLAX — продольное парастернальное сечение, PSAX — короткое парастернальное сечение, SC 4C — субкостальное четырехкамерное сечение, SC — субкостальное сечение, SSN — Дуга Ао супрастернальное сечение.
4.2. Оптимизация получаемых изображений
Стандартное изображение — это кадр или видеопоследовательность, отражающие область интереса и записанные из стандартных сечений в одном из режимов сканирования. В рутинной ЭхоКГ используются следующие режимы сканирования:
- 2D-режим;
- М-режим;
- Режим цветового допплеровского картирования (ЦДК — CDI);
- Режим импульсноволнового допплера (ИВД — PWD);
- Режим постоянноволнового допплера (ПВД — CWD);
- Режим тканевого миокардиального допплера (ТМД — TDI).
Общим правилом для всех получаемых изображений является оптимальная настройка параметров ультразвукового сканера. Она должна проводиться при каждом новом исследовании для обеспечения наилучшей временной и латеральной разрешающей способности метода.
Глубина и ширина сектора сканирования должны быть выставлены так, чтобы отображать только область интереса. Наличие неинформативного ("пустого") пространства в секторе сканирования недопустимо.
Усиление сигнала должно быть подобрано таким образом, чтобы изображение не было слишком ярким или тусклым. При необходимости следует использовать регуляторы компенсации усиления по глубине. Допускается применение любых карт псевдоокрашивания при неоптимальной визуализации в серошкальном режиме.
Частота кадров должна быть максимально возможной, но не менее 40 в секунду. Частоту ультразвуковой волны и значение динамического диапазона следует снижать при неоптимальной визуализации, и, напротив, увеличивать при необходимости выделить мелкие объекты на изображении. Кроме того, при наличии патологии, соответствующие области интереса необходимо рассматривать в режиме увеличения (zoom) для проведения максимально корректных измерений. Положение маркера фокусировки, при его наличии, должно соответствовать глубине нахождения области интереса.
Улучшение визуализации может быть достигнуто на фоне задержки дыхания.
В режиме цветового допплера необходимо подобрать оптимальный уровень усиления сигнала, уменьшить приоритет 2D-режима (снизить общее усиление или использовать специальную регулировку сканера) и избегать появления артефактов. Величина окна цветового допплера должна соответствовать размеру области интереса для обеспечения максимального временного разрешения метода. При оценке внутрисердечного кровотока по умолчанию используется симметричная шкала предела Найквиста от 50 до 70 (оптимально 65) см/с, которую следует регулировать в зависимости от рассматриваемой патологии.
В режимах ИВД и ПВД шкала и положение базовой линии должны быть выставлены так, чтобы каждый оцениваемый поток был визуализирован полностью на отдельном изображении и занимал максимальное полезное пространство. Контур спектра оцениваемого кровотока должен быть ярким и чётким.
Требования к записи изображений
Трудно переоценить важность записи ЭхоКГ исследований. Записанные и сохраненные изображения всегда могут быть использованы для оценки динамики состояния пациента, проведения консультаций, в том числе телемедицинских, и работы междисциплинарных команд специалистов. Отдельную ценность архивы изображений представляют для образовательной и научной деятельности.
Перед проведением исследования в соответствующие поля интерфейса ультразвукового сканера вносятся персональные данные пациента: фамилия, имя и отчество, дата рождения, пол, рост и вес. При необходимости можно добавить дополнительную информацию, например, показания к исследованию, диагноз, уровень артериального давления и прочее. Для удобного поиска пациентов в цифровом архиве рекомендовано присваивать исследованию идентификатор, отражающий уникальные характеристики пациента либо особенности выполненного исследования.
При проведении стандартной ТТ-ЭхоКГ рекомендована регистрация электрокардиограммы. Необходимо настроить сигнал таким образом, чтобы на экране ультразвукового сканера отчетливо наблюдался комплекс QRS.
Минимальный перечень изображений, необходимых для обязательной записи при стандартной ТТ-ЭхоКГ, представлен в таблице 2. Дополнительные изображения должны быть сохранены при выявлении патологий и особенностей ультразвуковой картины, требующих демонстрации.
Требования к выполнению измерений
Количественная оценка камер сердца и сосудов, а также параметров кровотока, выполненная при стандартной ТТ-ЭхоКГ, имеет важное значение для дальнейшей тактики ведения пациента [7]. Выполнение ЭхоКГ в условиях кардиореанимации меняет исходный план лечения почти в половине случаев [8]. В связи с антропометрической и гендерной вариабельностью, многие морфометрические показатели нормируются к площади поверхности тела и соотносятся с полом и возрастом, а потому эти данные обязательно должны указываться при каждом исследовании.
6.1. Морфометрия в 2D- и М-режиме
Измерение параметров, входящих в стандартный или расширенный протокол ТТ-ЭхоКГ должно выполняться на стандартных изображениях, полученных и оптимизированных в соответствии с рекомендациями, описанными в разделе 5 настоящего документа.
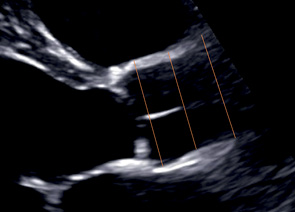
Использование М-режима для измерения большинства линейных параметров не рекомендовано [9]. Однако, в связи с высокой разрешающей способностью режима, его применение допускается при получении правильных перпендикулярных срезов. Нарушение принципа перпендикулярности приводит к систематической ошибке измерений линейных параметров, которая особенно сильно влияет на оценку выраженности гипертрофии миокарда (рис. 3). В М-режиме рекомендовано оценивать несколько специализированных показателей, входящих как в стандартный, так и расширенный протокол (Tricuspid Annular Plane Systolic Excursion (TAPSE), НПВ, открытие створок аортального клапана у пациентов с устройствами вспомогательного кровообращения). Также М-режим может быть полезен при диагностике SAM-синдрома, аномалий развития и пороков аортального и митрального клапана, оценке глобальной сократимости левого желудочка (ЛЖ) (EPSS, MAPSE), признаков повышения систолического давления в легочной артерии (W-sign) и конечно-диастолического давления в ЛЖ (b-bump).
Для параметров, измеряемых в 2D-режиме, важное значение имеет выбор кадра, соответствующего концу диастолы и концу систолы. В этих фазах сердечного цикла все клапаны сердца закрыты. Конец диастолы соответствует кадру, следующему за смыканием створок митрального клапана. На этом кадре измеряются наибольший размер желудочков и наименьший размер предсердий. Конец систолы — это кадр, предшествующий открытию створок митрального клапана. Он отражает наименьший размер желудочков и наибольший размер предсердий.
В случаях, когда движение створок невозможно достоверно оценить, например, после протезирования клапанов, рекомендовано ориентироваться именно на максимальный и минимальный размер камер. При поиске кадра, соответствующего искомой фазе сердечного цикла, не рекомендовано ориентироваться только на электрокардиограмму [10].
При морфометрии желудочков важно различать границы компактного и некомпактного миокарда. Измерение толщины стенок необходимо проводить только по компактному слою миокарда. Некомпактный миокард состоит из сети трабекул и глубоких эндомиокардиальных лакун, обращенных в полость желудочков. Наличие некомпактного миокарда характерно для правого желудочка. В ЛЖ он, как правило, находится в области верхушки, боковой и задней стенок или может вовсе отсутствовать. При проведении как линейных, так и объемных измерений, некомпактный миокард и другие структуры (хорды, трабекулы, папиллярные мышцы, модераторный пучок) включаются в состав полостей желудочков.
Важно отметить, что абсолютные значения толщины миокарда не всегда отражают наличие гипертрофии. В связи с этим обязательной является оценка геометрии ЛЖ (рис. 4). В случае отсутствия локальных особенностей миокарда ЛЖ, таких как асимметричная гипертрофия или нарушения регионарной сократимости, расчет массы миокарда может быть выполнен с измерениями, полученными как в М-, так и в 2D-режиме. Критерии гипертрофии ЛЖ, приведенные на рисунке 4, применимы при расчете индекса массы миокарда ЛЖ по формуле индекс массы миокарда ЛЖ (ИММЛЖ)=масса миокарда ЛЖ (ММЛЖ)/площадь поверхности тела на основе измерений, полученных в М-режиме. Данная формула использовалась в большинстве крупных клинических исследований, однако может приводить к недооценке гипертрофии миокарда при избыточной массе тела и ожирении [9]. В связи с этим, при индексе массы тела >25 кг/м2 рекомендовано использовать формулу ASE: ИММЛЖ=ММЛЖ/рост в степени 2,7, либо ее упрощенный вариант ИММЛЖ=ММЛЖ/рост 5. При ненормальной геометрии ЛЖ рекомендовано выполнять измерения только в 2D-режиме. Нормы значений ИММЛЖ при использовании различных формул приведены в таблице 5 и Приложении 3.
При измерении линейных параметров, не относящихся к желудочкам, используются техники измерения "от наружного края до внутреннего края" (leading edge-to-leading edge) и "от внутреннего края до внутреннего края" (inner edge-to-inner edge). При технике "от наружного края до внутреннего края" линейный размер структуры измеряется от наружного края стенки, ближней к датчику, до внутреннего края противоположной стенки (аорта, левое предсердие). При технике "от внутреннего края до внутреннего края", измеряется внутренний диаметр структуры без включения толщины стенок (выносящий тракт левого желудочка, выносящий тракт правого желудочка, кольцо аортального клапана, легочная артерия).
Методика измерения стандартных показателей ТТ-ЭхоКГ в 2D- и М-режимах представлена в таблице 3.
Таблица 2
Минимальный перечень изображений, необходимых для записи стандартного протокола ТТ-ЭхоКГ
№ | Режим | Область интереса | Запись |
Продольное парастернальное сечение | |||
1 | 2D | ЛЖ/ЛП/Ао/ПЖ | Клип — 1-3 сердечных цикла |
2 | ЦДК, предел Найквиста 50-70 см/с | МК и АК | Клип — 1 сердечный цикл |
Короткое парастернальное сечение | |||
3 | 2D | АК/ЛП/МПП/ПП/ВТПЖ | Клип — 1 сердечный цикл |
4 | 2D | ЛЖ на уровне митрального клапана | Клип — 1 сердечный цикл |
5 | 2D | ЛЖ на уровне папиллярных мышц | Клип — 1 сердечный цикл |
6 | ПВД, развертка 60-100 мм/с | ПК | 1-2 статичных изображения |
7 | ЦДК, предел Найквиста 50-70 см/с | ПК | Клип — 1 сердечный цикл |
Апикальное четырехкамерное сечение | |||
8 | 2D | ЛЖ/ЛП/ПЖ/ПП | Клип — 1-3 сердечных цикла |
9 | М-режим, оптимизированный для правых камер сердца | TAPSE | 1-2 статичных изображения |
10 | ЦДК, предел Найквиста 50-70 см/с | ТК | Клип — 1 сердечный цикл |
11 | ПВД, развертка 60-100 мм/с | ТК при наличии ТР | 1-2 статичных изображения |
12 | ЦДК, предел Найквиста 50-70 см/с | МК | Клип — 1 сердечный цикл |
13 | ИВД, развертка 60-100 мм/с | МК, трансмитральный поток | 1-2 статичных изображения |
14 | ТМД, импульсноволновой режим | латеральный сегмент кольца МК | 1-2 статичных изображения |
15 | ТМД, импульсноволновой режим | перегородочный сегмент кольца МК | 1-2 статичных изображения |
Апикальное двухкамерное сечение | |||
16 | 2D | ЛЖ/ЛП | Клип — 1-3 сердечных цикла |
Апикальное трёх-/пятикамерное сечение | |||
17 | 2D | ЛЖ/ЛП/Ао/ПЖ | Клип — 1-3 сердечных цикла |
18 | ИВД, развертка 60-100 мм/с | ВТЛЖ, систолический поток | 1-2 статичных изображения |
19 | ПВД, развертка 60-100 мм/с | АК, систолический поток | 1-2 статичных изображения |
20 | ЦДК, предел Найквиста 50-70 см/с | АК | Клип — 1 сердечный цикл |
Субкостальное сечение | |||
21 | 2D | НПВ | Клип с форсированным респираторным циклом |
Сокращения: АК — аортальный клапан, Ао — аорта, ВТЛЖ — выносящий тракт левого желудочка, ВТПЖ — выносящий тракт правого желудочка, ИВД — режим импульсно-волнового допплера, ЛЖ — левый желудочек, ЛП — левое предсердие, МК — митральный клапан, МПП — межпредсердная перегородка, НПВ — нижняя полая вена, ПВД — режим постоянноволнового допплера, ПЖ — правый желудочек, ПК — пульмональный клапан, ПП — правое предсердие, ТМД — режим тканевого миокардиального допплера, ТК — трикуспидальный клапан, ЦДК — режим цветового допплеровского картирования, TAPSE Tricuspid Annular Plane Systolic Excursion — систолическая экскурсия плоскости кольца трикуспидального клапана.
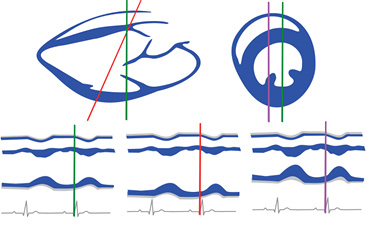
Рис. 3. Сложности при получении перпендикулярного среза структур и типичные ошибки измерений в М-режиме.
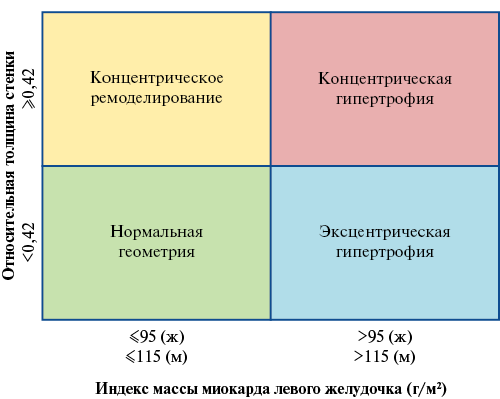
Рис. 4. Геометрия ЛЖ.
Таблица 3
Методика измерения стандартных показателей ТТ-ЭхоКГ в 2D- и М-режимах
Сечение | Параметр | Фаза цикла | Методика измерения | Иллюстрация |
Сечение | Параметр | Фаза цикла | Методика измерения | Иллюстрация |
2D-режим | ||||
PLAX | МЖП ЗС КДР | Конец диастолы | Перпендикулярно длинной оси ЛЖ чуть ниже кончика створок МК. МЖП и ЗС измеряются на том же уровне что и КДР. Если есть изолированное утолщение базального сегмента МЖП >30٪, нужно выполнить измерение на уровне базального и срединного сегментов. В отчет включаются оба измерения. В этом случае остальные измерения (КДР, КСР, ЗС) нужно выполнять на уровне срединных сегментов. |
|
КСР | Конец систолы | |||
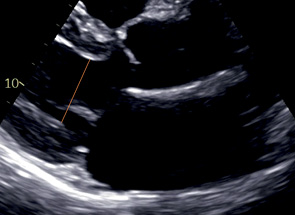
ПЗР ПЖ | Конец диастолы | Техника "от внутреннего края до внутреннего края". От эндокарда передней стенки ВТПЖ до МЖП. Измеряется минимальный размер ВТПЖ. | 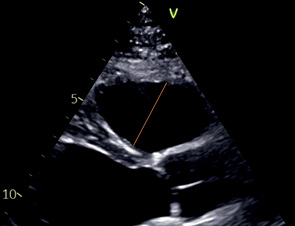 | |
ЛП | Конец систолы | Техника "от наружного края до внутреннего края". Перпендикулярно длинной оси ЛП от уровня некоронарного синуса Вальсальвы до переднего края задней стенки ЛП. | 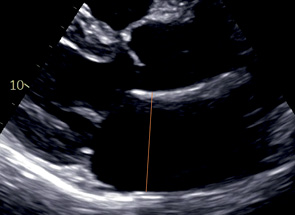 | |
Ао Синусы Вальсальвы | Конец диастолы | Техника "от наружного края до внутреннего края". Перпендикулярно длинной оси Ао на уровне максимального диаметра синусов | | |
СТС Ао | Конец диастолы | Техника "от наружного края до внутреннего края". Перпендикулярно длинной оси Ао в месте соединения синусов и начала Восх Ао | ||
Восх Ао | Конец диастолы | Техника "от наружного края до внутреннего края". Перпендикулярно длинной оси Ао в месте с наибольшим диаметром | ||
Кольцо АК | Середина систолы | Измеряется в момент максимального открытия створок АК. Техника "от внутреннего края до внутреннего края". Между точками прикрепления створок АК | 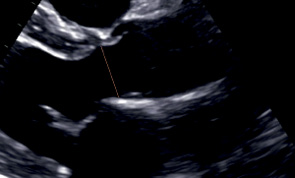 | |
ВТЛЖ | Середина систолы | Измеряется в момент максимального открытия створок АК Техника "от внутреннего края до внутреннего края". В 3-10 мм от плоскости кольца АК, перпендикулярно плоскости кольца АК | 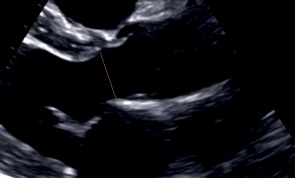 | |
PSAX АК | Прокс. ВТПЖ | Конец диастолы | Техника "от внутреннего края до внутреннего края". вертикально над АК | 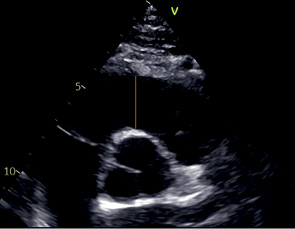 |
Дист. ВТПЖ | Конец диастолы | Техника "от внутреннего края до внутреннего края". сразу под ПК перпендикулярно длинной оси ВТПЖ | 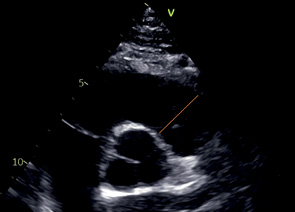 | |
ЛА | Конец диастолы | Техника "от внутреннего края до внутреннего края". на середине расстояния между ПК и бифуркацией ЛА перпендикулярно длинной оси ЛА | 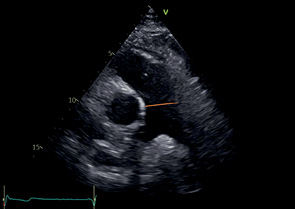 | |
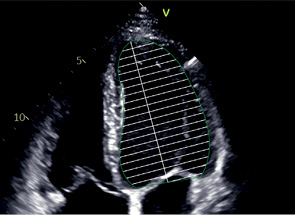
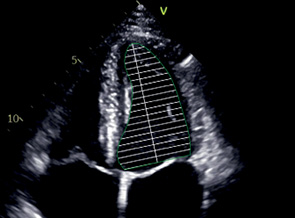
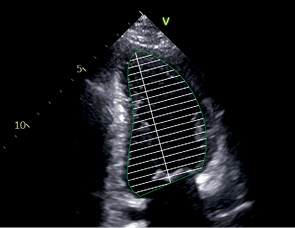
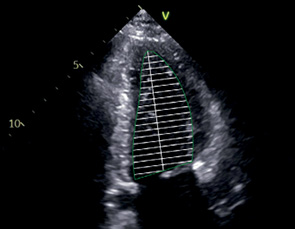
A4C, A2C | КДО | Конец диастолы | Используется метод дисков. Контур: трассировка от уровня кольца МК до того же уровне с другой стороны. Длина ЛЖ: из середины отрезка, проведенного по кольцу МК до наиболее отдаленной точки верхушки. |
|
КСО | Конец систолы | |||
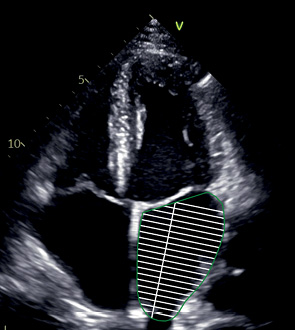
ОЛП | Конец систолы | Метод дисков предпочтительный для использования Трассировка от кольца МК с одной стороны до кольца МК на другой стороне Ушко ЛП и легочные вены не включаются в полость. |
| |
A4C ПЖ | Баз ПЖ | Конец диастолы | Максимальный поперечный размер в базальной части ПЖ | 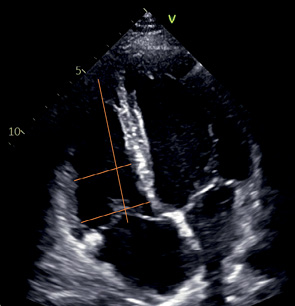 |
Сред. ПЖ | Конец диастолы | Поперечный размер на середине расстояния между базальным размером и верхушкой ПЖ на уровне папиллярных мышц | ||
Прод. ПЖ | Конец диастолы | От середины линии, соединяющей точки кольца ТК до границы компактного миокарда верхушки ПЖ. | ||
ФИП ПЖ (FAC%) | Конец диастолы Конец систолы | Измерение проводится при хорошей визуализации всего ПЖ. Площадь: от кольца ТК с одной стороны до кольца ТК с другой стороны. Папиллярные мышцы, трабекулы, модераторный пучок включаются в полость ПЖ. |
| |
Объем ПП | Конец систолы | Метод дисков или метод площадь-длина Площадь: от кольца ТК с одной стороны до кольца ТК на другой стороне. Длина: от середины линии, проведенной через кольцо ТК до середины верхней стенки ПП. Ширина: расстояние от боковой стенки до МПП на уровне середины ПП. | 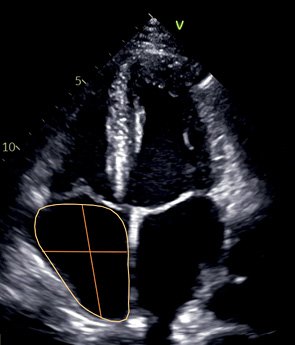 | |
SC НПВ | НПВ | — | 2D или М-режим Измерение перпендикулярно длинной оси НПВ на 1-2 см проксимальнее места впадения НПВ в ПП, сразу за устьем правой печеночной вены, если она видна. Максимальный диаметр: на выходе Минимальный диаметр: на форсированном вдохе | 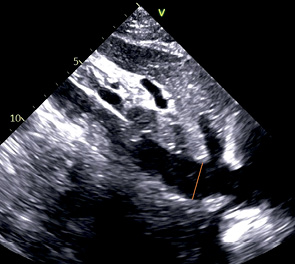 |
М-режим | ||||
A4C | TAPSE | — | Курсор вдоль свободной стенки ПЖ, расположен перпендикулярно плоскости кольца ТК (параллельно ее движению). Измеряется амплитуда продольного смещения плоскости кольца ТК в течение сердечного цикла. | 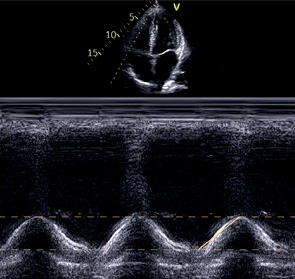 |
Деформация миокарда | ||||
A4C, A2C, | ГПД ЛЖ ГПД ЛП ГПД ПЖ ГПД ПП | Конец диастолы Конец систолы | Предпочтительно увеличение области интереса. Рассчитывается автоматически. При необходимости, производится ручная коррекция контура как для измерения объема. | 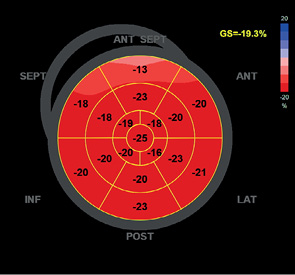 |
Сокращения: АК — аортальный клапан, Ао — аорта, Восх Ао — восходящий отдел аорты, ВТЛЖ — выносящий тракт левого желудочка, ВТПЖ — выносящий тракт правого желудочка, ГПД — глобальная продольная деформация, Дист. — дистальное, ЗС — задняя стенка, КДО — конечно-диастолический объем, КДР — конечно-диастолический размер, КСО — конечно-систолический объем, КСР — конечно-систолический размер, ЛА — легочная артерия, ЛЖ — левый желудочек, ЛП — левое предсердие, МЖП — межжелудочковая перегородка, МК — митральный клапан, МПП — межпредсердная перегородка, НПВ — нижняя полая вена, ОЛП — объем левого предсердия, ПЖ — правый желудочек, ПЗР — переднезадний размер, ПК — пульмональный клапан, Прокс. — проксимальное, ПП — правое предсердие, Сред. — срединное, СТС Ао — синотубулярное соединение аорты, ТК — трикуспидальный клапан, ФИП — фракция изменения площади, A2C — двухкамерное апикальное сечение, A3C — трехкамерное апикальное сечение, A4C — четырехкамерное апикальное сечение, FAC — Fractional Area Change, PLAX — продольное парастернальное сечение, PSAX — короткое парастернальное сечение, SC — субкостальное сечение, TAPSE Tricuspid Annular Plane Systolic Excursion — систолическая экскурсия плоскости кольца трикуспидального клапана.
6.2. Измерения в допплеровских режимах
Для корректного проведения измерений в любом из допплеровских режимов особенно важно оптимально настраивать изображения, как это указано в разделе 5 настоящих рекомендаций. При этом необходимо ориентироваться прежде всего на оптимальное отображение спектра кровотока, а не на соответствие стандартности сечения в 2D-режиме.
Режим ЦДК используется преимущественно как инструмент качественного анализа при поиске участков локального ускорения кровотока, возникающего из-за структурных особенностей или патологических изменений сердца и крупных сосудов. Также некоторые количественные параметры ЦДК и расчётные величины, являющиеся их производными, представляют собой критерии оценки степени тяжести клапанных пороков и транссептальных шунтов. При этом важно помнить, что аппаратные настройки ЦДК должны соответствовать рекомендациям по оценке конкретных патологий. Визуализация большинства внутрисердечных потоков может быть выполнена из нескольких анатомических областей (например, митральная регургитация, как правило, лоцируется в PLAX и всех апикальных сечениях).
После проведения скрининговой оценки локальных особенностей внутрисердечной гемодинамики при помощи ЦДК, используют режимы спектральной допплерографии для дальнейшей детализации характеристик кровотока. ИВД позволяет оценить скорость и продолжительность потока в конкретном участке сектора сканирования, куда устанавливается маркер контрольного объема. ПВД, напротив, отображает параметры потоков, встречающихся на всем протяжении направления распространения ультразвуковой волны, и используется в тех случаях, когда максимально возможный диапазон шкалы ИВД не позволяет измерить пиковую
скорость (элайзинг-эффект или превышение предела Найквиста).
Скорость, измеряемая при помощи спектральной допплерографии, зависит от величины угла между направлением оцениваемого потока и направлением распространения ультразвука. Рекомендовано стремиться к полному совпадению оси курсора допплеровского режима с осью кровотока (угол между ними равен 0), для получения максимально корректных значений измеряемых величин. При невозможности достичь соосности направлений используют инструмент коррекции угла измерений, величина которого не должна превышать 60.
Измерения в ИВД и ПВД должны выполняться по четкой границе, огибающей спектр. Слабые сигналы и шумы, находящиеся за пределами плотного сигнала основного контура, не должны включаться в измеряемую площадь спектра.
Для количественных измерений выбирается изображение с наилучшим качеством визуализации и максимальной скоростью потока. При выраженной вариабельности значений параметров, связанной, например, с фибрилляцией предсердий, в итоговый протокол вносятся усредненные значения скоростных показателей.
Методика измерения показателей ТТ-ЭхоКГ в режимах ИВД и ПВД представлена в таблице 4.
Таблица 4
Методика измерения стандартных показателей ТТ-ЭхоКГ в режимах ИВД и ПВД
Основной доступ | Область интереса | Режим | Измерения | Иллюстрация |
Основной доступ | Область интереса | Режим | Измерения | Иллюстрация |
PSAX АК | ВТПЖ | ИВД | Контрольный объем: по центру ВТПЖ на 5-10 мм проксимальнее ПК. Пиковый градиент ВТПЖ* | 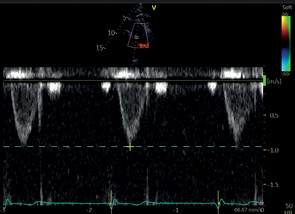 |
ПК | ПВД | Пиковая скорость ПК Пиковый градиент ПК* | 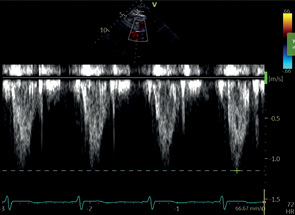 | |
ПР | ПВД | Период полуспада градиента давления (PHT) на ПК* Фракция пульмональной регургитации* | 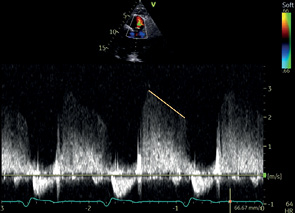 | |
A4C | ТК | ИВД | Контрольный объем: на кончиках открытых створок ТК. Пиковая скорость ТК* | 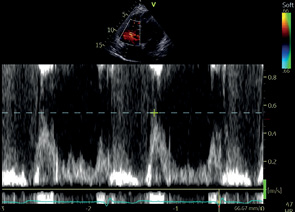 |
ПВД | Средний градиент ТК* VTI ТК* Период полуспада градиента давления (PHT) на ТК* | 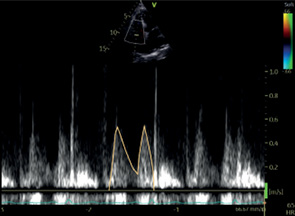 | ||
ТР | ПВД | Пиковая скорость ТР Пиковый градиент ТР с расчетом СДЛА | 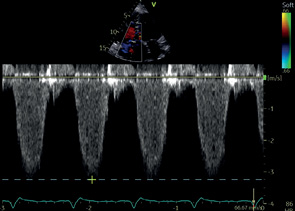 | |
A4C | ДФ ЛЖ | ИВД | Контрольный объем: на кончиках открытых створок МК Пик Е МК Пик А МК DT на МК* Длит. А МК* | 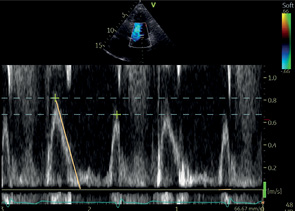 |
МК | ПВД | Пиковая скорость Средний градиент* | 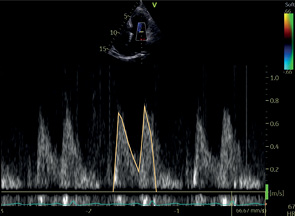 | |
МР | ПВД | Пиковая скорость Пиковый градиент VTI* | 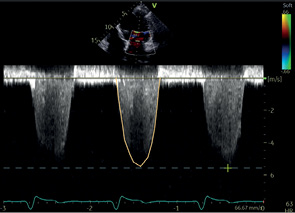 | |
A3C, А5С | ВТЛЖ | ИВД | Контрольный объем: в ВТЛЖ на 5 мм проксимальнее АК Пиковая скорость* Пиковый градиент* VTI* | 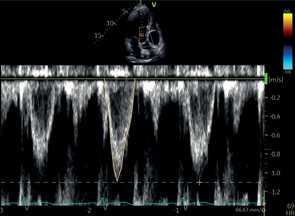 |
АК | ПВД | Пиковая скорость АК Пиковый градиент АК* Средний градиент АК* VTI* | 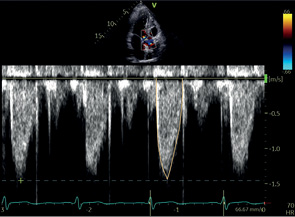 | |
АР | ПВД | Период полуспада градиента давления (PHT) на АК* | 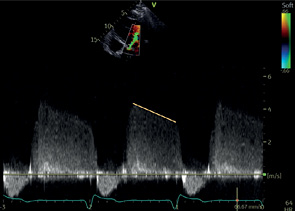 | |
А4C | ДФ ЛЖ | ТМД | е’ (л) МК | 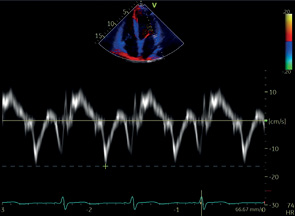 |
е’ (с) МК | 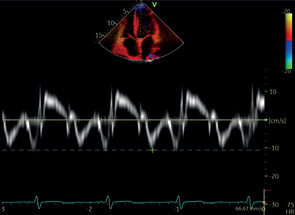 | |||
ПЖ | TASV* | 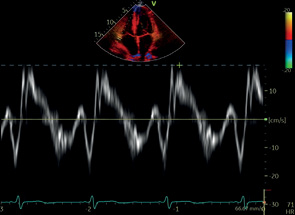 |
Примечание: * — параметры расширенного протокола ТТ-ЭхоКГ (Приложение 2).
Сокращения: АК — аортальный клапан, АР — аортальная регургитация, ВТЛЖ — выносящий тракт левого желудочка, ВТПЖ — выносящий тракт правого желудочка, ДФ — диастолическая функция, ИВД — режим импульсно-волнового допплера, МК — митральный клапан, МР — митральная регургитация, ПВД — режим постоянноволнового допплера, ПЖ — правый желудочек, ПК — пульмональный клапан, ПР — пульмональная регургитация, СДЛА — систолическое давление в легочной артерии, ТК — трикуспидальный клапан, ТР — трикуспидальная регургитация, ТМД — режим тканевого миокардиального допплера, ЦВД — центральное венозное давление, A3C — трехкамерное апикальное сечение, A4C — четырехкамерное апикальное сечение, A5C — пятикамерное апикальное сечение, DT — Deceleration time (время замедления потока), PHT — Pressure half time (период полуспада градиента давления), PSAX — короткое парастернальное сечение, TASV Tricuspid Annular Systolic Velocity — систолическая скорость латерального сегмента кольца трикуспидального клапана, VTI Velocity time integral — интеграл линейной скорости потока.
6.3. Оценка систолической и диастолической функции
При проведении ТТ-ЭхоКГ оценка глобальной и регионарной сократительной способности желудочков является обязательной.
Основным показателем, отражающим глобальную сократимость ЛЖ, до сих пор остается фракция выброса. Для расчета фракции выброса в 2D-режиме рекомендован модифицированный биплановый метод Симпсона, при котором измерение конечно-диастолического и конечно-систолического объема выполняется с использованием метода дисков из двух стандартных сечений А4С и А2С. Измерение фракции выброса в М-режиме, например, по формуле Тейхольц, в настоящее время не применяется.
Наиболее быстрым и воспроизводимым методом оценки глобальной сократимости правого желудочка является измерение амплитуды систолической экскурсии плоскости кольца трикуспидального клапана (Tricuspid Annular Plane Systolic Excursion, TAPSE). Наряду с этим показателем можно также использовать фракцию изменения площади правого желудочка (Fractional Area Change, FAC%) и систолическую скорость латерального сегмента кольца трикуспидального клапана (Tricuspid Annular Systolic Velocity, TASV). При выявлении патологии правого желудочка и снижении его систолической функции протокол следует дополнить всеми линейными размерами правого желудочка (табл. 3) и параметрами деформации свободной стенки правого желудочка и глобальной продольной деформации правого желудочка (Free Wall Longitudinal Strain, FWLS, и Global Longitudinal Strain of Right Ventricle, GLSRV).
Методом определения глобальной сократимости обоих желудочков, наиболее точно коррелирующим с "золотым стандартом" морфометрии сердца, — магнитно-резонансной томографией — является 3D-ЭхоКГ.
Для иллюстрации степени выраженности и распространенности асинергии миокарда используется классификация нарушений сократительной способности и схема деления желудочков на сегменты. Общеприняты следующие определения и числовые значения нарушений регионарной сократительной способности миокарда [11]:
1 — Нормальная кинетика или нормокинезия, при которой отсутствует снижение сократительной способности. При этом систолическое утолщение миокарда превышает 50%.
2 — Гипокинезия, характеризующаяся снижением сократительной способности миокарда. При гипокинезии систолическое утолщение миокарда определяется, но составляет <40%.
3 — Акинезия, то есть отсутствие систолического утолщения миокарда (<10%).
4 — Дискинезия, при которой отсутствует утолщение и возникает движение стенки кнаружи относительно центра желудочка.
5 — Аневризма. Несмотря на отсутствие этой градации нарушения регионарной сократимости в последней версии рекомендаций ASE и EACVI [9], наличие аневризмы следует отображать в протоколе исследования ввиду ее значительного влияния на прогноз и тактику ведения пациента [11].
Схема деления ЛЖ предусматривает наличие 16, 17 или 18 сегментов миокарда, в зависимости от количества выделяемых апикальных сегментов. Исходно ЛЖ разделяется по продольной оси от плоскости фиброзного кольца митрального клапана до верхушки на три равные по высоте части — базальную, срединную и апикальную. Окружность базального и срединного уровней миокарда делится равными частями на шесть сегментов: передний и нижний перегородочный, передний, боковой, задний и нижний. Апикальный уровень миокарда при 16-сегментной схеме делят на 4 сегмента — передний, боковой, нижний и перегородочный, при 17-сегментной схеме к перечисленным добавляют отдельный верхушечный сегмент. При 18-сегментной схеме названия апикальных сегментов повторяют названия сегментов базального и срединного уровня. В настоящее время для схематичного отображения распространенности нарушений сократимости рекомендовано использовать 17-сегментную схему (рис. 5). При этом каждому сегменту присваивается числовое значение нарушения сократимости, определяемое на этом участке миокарда. Сумма всех значений сократимости, отнесенная к количеству оцененных сегментов, называется индексом нарушений регионарной сократимости, который может использоваться для полуколичественной оценки сократительной способности миокарда ЛЖ.
Более чувствительным методом, характеризующим как глобальную, так и локальную сократимость, является оценка деформации миокарда с использованием технологии отслеживания дифракционных пятен (speckle-tracking imaging) — спекл-трекинг ЭхоКГ. Суть технологии состоит в автоматическом покадровом измерении удаленности друг от друга точек, составляющих ультразвуковое изображение миокарда, на всем протяжении сердечного цикла. При этом оценивается относительное изменение длины волокон миокарда за время систолы и диастолы в одном из направлений движения — продольном, радиальном или циркулярном. В настоящее время наибольшую клиническую значимость имеет измерение продольной глобальной и региональной деформации миокарда. Важно отметить существенную вариабельность значений этого показателя между производителями ультразвуковых сканеров, которая связана с использованием собственных алгоритмов измерения [12]. Поэтому на практике рекомендовано использовать вендорнейтральное программное обеспечение, выполняющее измерения деформации миокарда на сохранённых видеопоследовательностях любых производителей оборудования (см. раздел 9).
С учетом высокой распространенности сердечной недостаточности с сохраненной фракцией выброса [13], состояние диастолической функции ЛЖ необходимо обязательно оценивать и репортировать при каждом исследовании. Для этого достаточно измерить несколько параметров: усредненную скорость латерального и медиального сегментов кольца митрального клапана в раннюю диастолу (e’), соотношение скорости трансмитрального потока Е к скорости e’ (E/e’), индекс объема левого предсердия и пиковый градиент трикуспидальной регургитации (Приложение 2). Помимо того, соотношение E/e’ является мерой давления наполнения ЛЖ и обладает отдельной ценностью в отношении прогноза для жизни пациентов [14][15].
Формирование протокола исследования
По результатам выполненного исследования необходимо сформировать протокол, который должен содержать информацию о морфологических и функциональных характеристиках сердца, в объеме, необходимом для принятия клинических решений.
В январе 2023г на сайте Минздрава России были опубликованы три варианта протокола ТТ-ЭхоКГ (стандартный, расширенный и сокращенный) в форме структурированного электронного медицинского документа (СЭМД) 6. Каждый из вариантов протокола содержит паспортную часть, включающую общую информацию об исследовании и пациенте, результат исследования, включающий количественные измерения, полуколичественные и качественные характеристики структур сердца, а также текстовое описание результатов и заключение [1][3].
"Протокол ТТ-ЭхоКГ стандартный" включает пе-
речень необходимых к обязательному репортированию параметров, методика измерения которых является целью настоящего документа и описана в разделе 7. "Протокол ТТ-ЭхоКГ расширенный" помимо параметров, входящих в стандартный протокол, включает показатели, которые должны быть отображены при наличии дополнительных показаний или выявлении значимой структурной патологии, требующей детального описания. "Протокол ТТ-ЭхоКГ сокращенный" не содержит все обязательные к репортированию параметры, и не подходит в качестве отчета для стандартной ТТ-ЭхоКГ. Данный вариант протокола может быть использован только при фокусной и прицельной ЭхоКГ [16], когда показанием к проведению исследования является необходимость получения ответа на конкретный вопрос (например, количество жидкости в полости перикарда, динамика фракции выброса ЛЖ).
Печатная форма СЭМД "Протокол ТТ-ЭхоКГ стандартный" представлена в таблице 5. Она включает минимальный перечень обязательных для репортирования параметров, получаемых при стандартной ТТ-ЭхоКГ. При выявлении существенных структурных или функциональных отклонений (например, при наличии значимой клапанной патологии), протокол должен быть дополнен соответствующими параметрами, включенными в СЭМД "Протокол ТТ-ЭхоКГ расширенный". Освещение вопросов методики выполнения измерений, не входящих в стандартный протокол, не является целью данного документа. СЭМД "Протокол ТТ-ЭхоКГ расширенный" представлен в Приложении 2 к настоящему документу. Степени отклонения от нормы показателей стандартной ТТ-ЭхоКГ изложены в Приложениях 2 и 3.
Текстовое описание результатов исследования должно быть последовательным и содержать интерпретацию структурного и функционального состояния камер сердца, сосудов и клапанного аппарата. При описании степеней отклонения от нормы и выявленных анатомических особенностей рекомендовано применять устойчивые общепринятые определения и термины и не использовать сокращения во избежание появления сложностей в преемственности оказания медицинской помощи.
Заключение представляет собой краткое резюме результатов исследования. В заключении должны быть отражены клинически значимые отклонения от нормы и ультразвуковые признаки заболеваний. При доступности результатов предыдущих исследований, обязательно последовательное сравнение и отражение динамики.
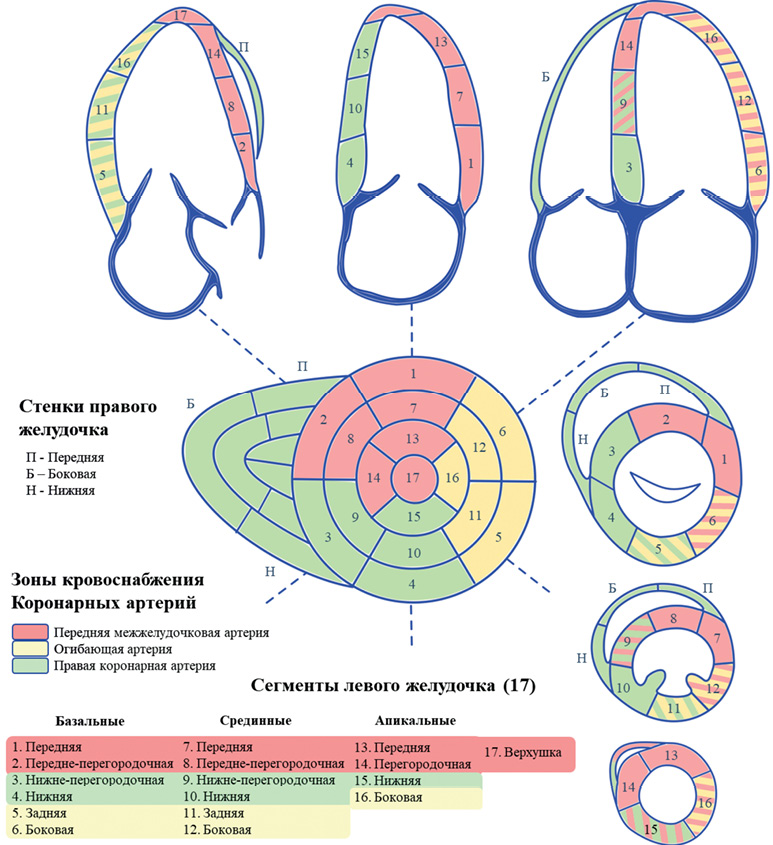
Рис. 5. Стенки, сегменты и зоны кровоснабжения ЛЖ и правого желудочков.
Таблица 5
Печатная форма протокола ТТ-ЭхоКГ
Паспортная часть:
Данные о пациенте
ФИО пациента: Пол: Дата рождения: Номер амбулаторной карты:
Данные об исследовании
Номер протокола исследования: Дата проведения: Выполнено по направлению: Вид обращения: Место проведения: Исследование: A04.10.002 | Направительный диагноз: Модель ультразвукового аппарата: Качество изображения: Оптимальное Субоптимальное Неоптимальное |
Результаты исследования:
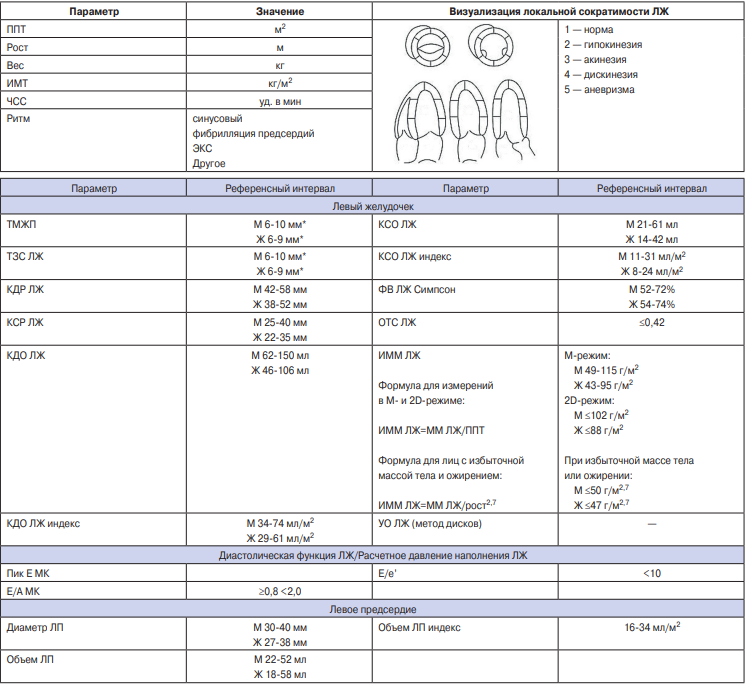
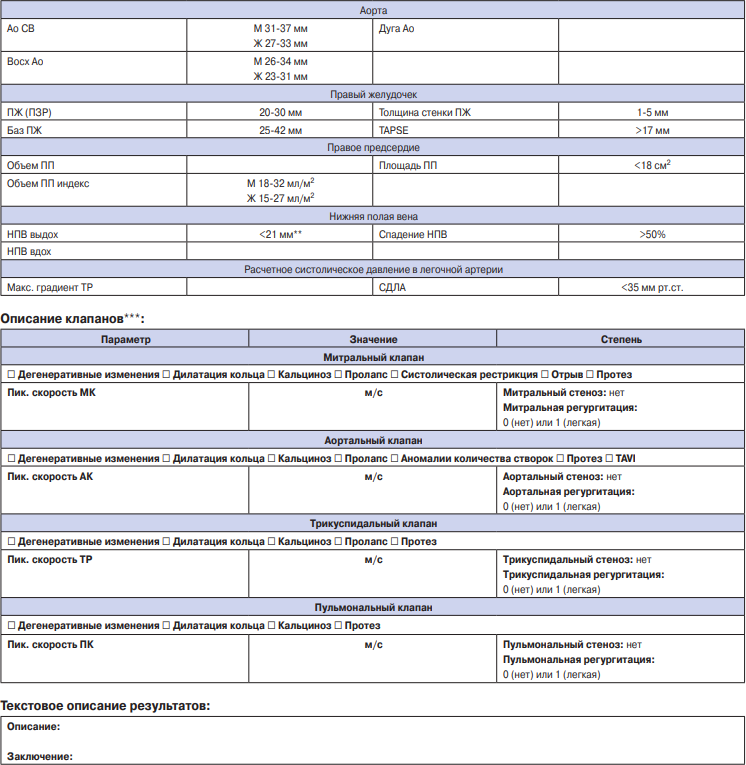
Примечание: * — абсолютные значения толщины стенок не учитывают анатомические особенности пациента. При выявлении утолщения необходимо обязательно оценивать ИММ ЛЖ (Приложение 3).
** — в некоторых случаях в норме НПВ может быть шире. Необходимо оценивать в совокупности с наличием структурных и функциональных изменений, реакцией на вдох.
*** — при выявлении клапанных патологий, кроме степеней, указанных в таблице, рекомендована оценка дополнительных параметров (Приложение 2, Приложение 4 настоящего документа).
Сокращения: АК — аортальный клапан, Ао — аорта, Восх Ао — восходящий отдел аорты, Ж — женщины, ИММ — индекс массы миокарда, ИМТ — индекс массы тела, КДО — конечно-диастолический объем, КДР — конечно-диастолический размер, КСО — конечно-систолический объем, КСР — конечно-систолический размер, ЛЖ — левый желудочек, ЛП — левое предсердие, М — мужчины, МК — митральный клапан, ММ — масса миокарда, НПВ — нижняя полая вена, ОЛП — объем левого предсердия, ОТС — общая толщина стенки, ПЖ — правый желудочек, ПЗР — переднезадний размер, ПК — пульмональный клапан, ПП — правое предсердие, ППТ — площадь поверхности тела, СДЛА — систолическое давление в легочной артерии, ТЗС — толщина задней стенки, ТМЖП — толщина межпредсердной перегородки, ТК — трикуспидальный клапан, УО — ударный объем, ФВ — фракция выброса, ЧСС — частота сердечных сокращений, ЭКС — электрокардиостимулятор, TAPSE Tricuspid Annular Plane Systolic Excursion — систолическая экскурсия плоскости кольца трикуспидального клапана.
Передача, хранение и обработка данных
Переход к цифровому документированию изображений позволил обеспечить передачу, хранение и обработку информации, полученной при ЭхоКГ исследовании, в общепринятом формате DICOM (Digital Imaging and Communications in Medicine). Передача данных может осуществляться по проводной и беспроводной сети, включая сети сотовой связи третьего поколения и выше.
Полученная информация может передаваться в интеграционные системы управления данными ультразвуковых исследований. Такие системы позволяют обеспечить импорт, экспорт, хранение, архивирование, просмотр, количественный анализ, составление отчетов и управление базами данных цифровых медицинских изображений, а также могут быть интегрированы в медицинские информационные системы.
Наличие единой базы результатов исследований позволяет избежать субъективности интерпретации и систематических ошибок, а в отдельных случаях и необходимости повторных исследований, а также обеспечивает возможность совместной работы медицинских организаций и междисциплинарных команд специалистов. Обеспечение дистанционной диагностической поддержки позволяет улучшить качество оказания медицинской помощи.
Подход, при котором аппараты всех визуализирующих модальностей подключены к единому информационному порталу, нашел широкое применение в зарубежной практике (США, Германия, Швеция, Норвегия, Дания, Ирландия, ОАЭ). В Российской Федерации также появляются примеры успешного внедрения ультразвуковых интеграционных систем в практику медицинских организаций (НМИЦ им. В. А. Алмазова, НМИЦ им. Е. И. Чазова).
Перспективы развития
За последние годы получили развитие системы поддержки принятия врачебных решений на основе средств искусственного интеллекта, которыми оснащены некоторые сканеры и интеграционные системы управления данными ультразвуковых исследований. Они обеспечивают возможность автоматически распознавать стандартные сечения, проводить автоматическую сегментацию структур сердца и осуществлять автоматический количественный анализ данных [17-19]. Внедрение таких систем позволит повысить доступность ТТ-ЭхоКГ, обеспечить снижение вариабельности и расширить круг специалистов, которые могут выполнять фокусную ЭхоКГ. Предпосылки к этому отражены в проекте профессионального стандарта "врач-кардиолог", опубликованном на сайте Российского кардиологического общества. В нем выполнение ТТ-ЭхоКГ относится не только к знаниям, но и необходимым умениям для всех кардиологов 7.
Уменьшение времени, затрачиваемого специалистами функциональной и ультразвуковой диагностики на рутинную работу, позволит сконцентрировать внимание и усилия на решении более сложных клинических задач и применении высокотехнологичных методов.
Два десятилетия назад 3D-ЭхоКГ казалась футуристической идеей, но уже сейчас зарубежные профессиональные сообщества рекомендуют ее использование не только при транспищеводной ЭхоКГ, но и для измерения объемов желудочков при трансторакальном исследовании [20]. В настоящее время технология занимает особое место в обеспечении интраоперационного мониторинга кардиохирургических вмешательств, которые проводятся как с торакотомией, так и с чрескожным доступом. В частности, малоинвазивные вмешательства на митральном и трикуспидальном клапанах (mitraclip, triclip), установка окклюдеров на перегородки сердца и в ушко левого предсердия не могут проводиться без контроля со стороны 3D-ЭхоКГ.
Определение глобальной продольной деформации нашло широкое применение в оценке сократимости всех камер сердца, и уже сейчас рекомендовано к обязательному измерению при отдельных клинических ситуациях, например при кардиотоксичности препаратов химиотерапии [21][22]. Также развитие получила перспективная методика дополнительной оценки систолической функции ЛЖ при различных клинических состояниях — миокардиальная работа [23][24].
Заключение
Данные методические рекомендации представляют собой подробную инструкцию, включающую всестороннее описание выполнения рутинной ТТ-ЭхоКГ. Стандартизация протокола позволит сделать исследование максимально полезным для интерпретации лечащим врачом и эффективно использовать его результаты в реальной клинической практике.
Приложение 1. Состав рабочей группы по разработке методических рекомендаций
Председатель рабочей группы:
Мацкеплишвили Симон Теймуразович (Москва)
Члены рабочей группы:
Саидова Марина Абдулатиповна (Москва)
Мироненко Марина Юрьевна (Москва)
Сафарова Айтен Фуадовна (Москва)
Павлюкова Елена Николаевна (Новосибирск)
Бощенко Алла Александровна (Томск)
Ярославская Елена Ильинична (Тюмень)
Ахунова Светлана Юрьевна (Казань)
Скидан Виктория Игоревна (Хабаровск)
Иртюга Ольга Борисовна (Санкт-Петербург)
Козленок Андрей Валерьевич (Санкт-Петербург)
Федорова Дарья Николаевна (Санкт-Петербург)
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов член(ы) рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов.
Приложение 2. Печатная форма СЭМД "Протокол ТТ-ЭхоКГ расширенный"
Паспортная часть:
Данные о пациенте
ФИО пациента: Пол: Дата рождения: Номер амбулаторной карты:
Данные об исследовании
Номер протокола исследования: Дата проведения: Выполнено по направлению: Вид обращения: Место проведения: Исследование: A04.10.002 | Направительный диагноз: Модель ультразвукового аппарата: Качество изображения: Оптимальное Субоптимальное Неоптимальное |
Результаты исследования:
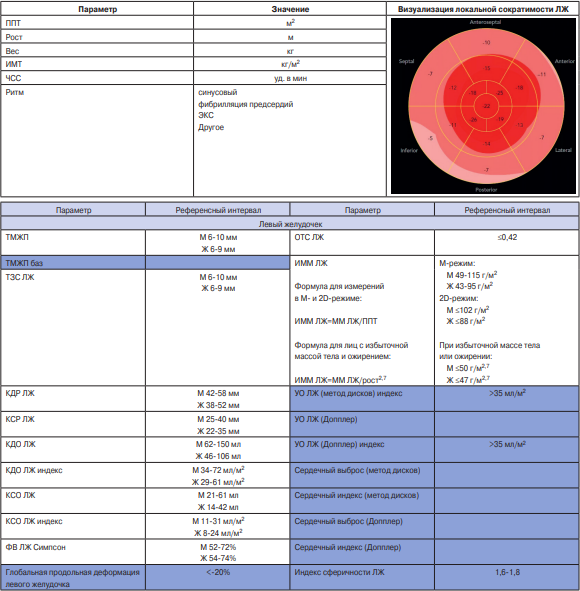
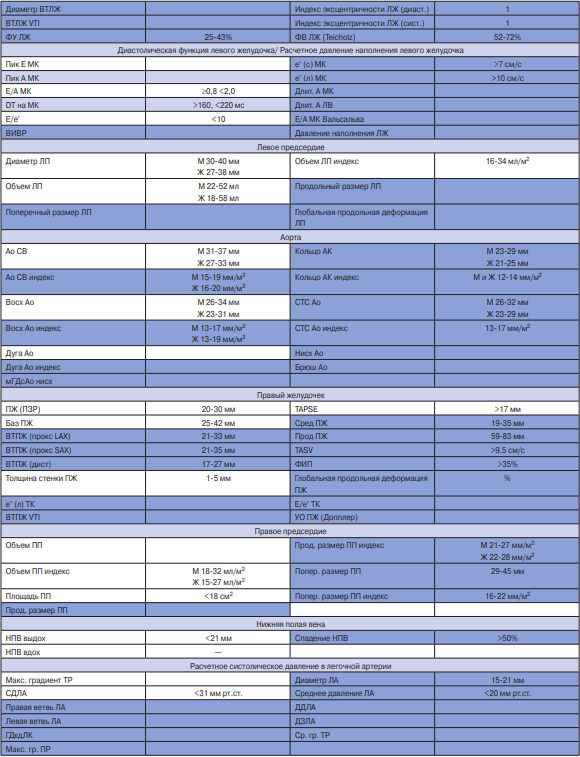
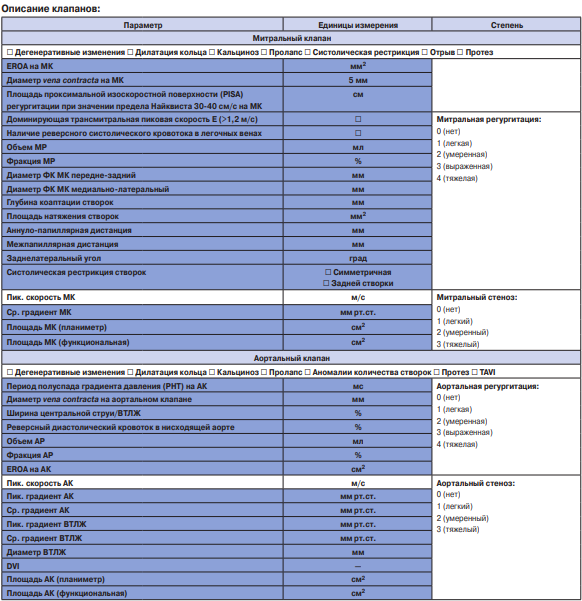
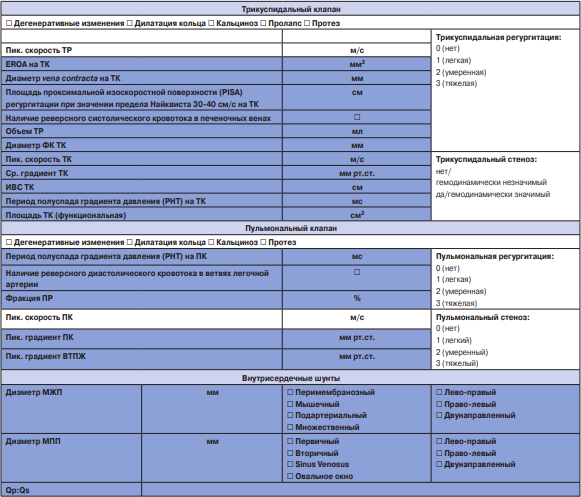
Примечание: темным цветом выделены параметры, входящие только в СЭМД расширенный.
Сокращения: АК — аортальный клапан, Ао — аорта, АР — аортальная регургитация, Восх Ао — восходящий отдел аорты, ВТЛЖ — выносящий тракт левого желудочка, ВТПЖ — выносящий тракт правого желудочка, Ж — женщины, ИММ — индекс массы миокарда, ИМТ — индекс массы тела, КДО — конечно-диастолический объем, КДР — конечно-диастолический размер, КСО — конечно-систолический объем, КСР — конечно-систолический размер, ЛА — легочная артерия, ЛЖ — левый желудочек, ЛП — левое предсердие, М — мужчины, МЖП — межжелудочковая перегородка, МК — митральный клапан, ММ — масса миокарда, МПП — межпредсердная перегородка, МР — митральная регургитация, НПВ — нижняя полая вена, ОТС — общая толщина стенки, ПЖ — правый желудочек, ПЗР — переднезадний размер, ПК — пульмональный клапан, ПП — правое предсердие, ППТ — площадь поверхности тела, ПР — пульмональная регургитация, СДЛА — систолическое давление в легочной артерии, СТС Ао — синотубулярное соединение аорты, ТЗС — толщина задней стенки, ТМЖП — толщина межпредсердной перегородки, ТК — трикуспидальный клапан, ТР — трикуспидальная регургитация, УО — ударный объем, ЧСС — частота сердечных сокращений, ЭКС — электрокардиостимулятор, ФИП — фракция изменения площади, DT — Deceleration time (время замедления потока), EROA — площадь эффективного отверстия регургитации, которая используется для оценки степени тяжести аортальной и митральной регургитации, PHT — Pressure half time (период полуспада градиента давления), TAPSE Tricuspid Annular Plane Systolic Excursion — систолическая экскурсия плоскости кольца трикуспидального клапана, TASV Tricuspid Annular Systolic Velocity — систолическая скорость латерального сегмента кольца трикуспидального клапана, VTI Velocity time integral — интеграл линейной скорости потока.
Приложение 3. Нормы и степени отклонения от нормы показателей стандартной ТТ-ЭхоКГ
Данные взяты из Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging (2015) [1] и Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging (2016) [2].
Нормы и степени отклонения от нормы размеров, систолической функции и массы миокарда ЛЖ
Мужчины | Женщины | |||||||
Степень отклонения от нормы | ||||||||
Норма | Легкая | Умеренная | Тяжелая | Норма | Легкая | Умеренная | Тяжелая | |
Линейные измерения | ||||||||
КДР (см) | 4,2-5,8 | 5,9-6,3 | 6,4-6,8 | >6,8 | 3,8-5,2 | 5,3-5,6 | 5,7-6,1 | >6,1 |
КДР/ППТ (см/м2) | 2,2-3,0 | 3,1-3,3 | 3,4-3,6 | >3,6 | 2,3-3,1 | 3,2-3,4 | 3,5-3,7 | >3,7 |
КСР (см) | 2,5-4,0 | 4,1-4,3 | 4,4-4,5 | >4,5 | 2,2-3,5 | 3,6-3,8 | 3,9-4,1 | >4,1 |
КСР/ППТ (см/м2) | 1,3-2,1 | 2,2-2,3 | 2,4-2,5 | >2,5 | 1,3-2,1 | 2,2-2,3 | 2,4-2,6 | >2,6 |
Объемы | ||||||||
КДО (мл) | 62-150 | 151-174 | 175-200 | >200 | 46-106 | 107-120 | 121-130 | >130 |
КДО/ППТ (мл/м2) | 34-74 | 75-89 | 90-100 | >100 | 29-61 | 62-70 | 71-80 | >80 |
КСО (мл) | 21-61 | 62-73 | 74-85 | >85 | 14-42 | 43-55 | 56–67 | >67 |
КСО/ППТ (мл/м2) | 11-31 | 32-38 | 39-45 | >45 | 8-24 | 25-32 | 33-40 | >40 |
Функция ЛЖ | ||||||||
ФВ (٪) | 52-72 | 41-51 | 30-40 | <30 | 54-74 | 41-53 | 30-40 | <30 |
Геометрия ЛЖ | ||||||||
ТМЖП (см) | 0,6-1,0 | 1,1-1,3 | 1,4-1,6 | >1,6 | 0,6-0,9 | 1,0-1,2 | 1,3-1,5 | >1,5 |
ТЗС (см) | 0,6-1,0 | 1,1-1,3 | 1,4-1,6 | >1,6 | 0,6-0,9 | 1,0-1,2 | 1,3-1,5 | >1,5 |
ММ ЛЖ (г), М-режим | 88-224 | 225-258 | 259-292 | >292 | 67-162 | 163-186 | 187-210 | >210 |
ИММ ЛЖ: ММ ЛЖ/ППТ (г/м2), М-режим | 49-115 | 116-131 | 132-148 | >148 | 43-95 | 96-108 | 109-121 | >121 |
ИММ ЛЖ: ММ ЛЖ/рост2,7 (г/м2,7), М-режим | 20-48 | 49-55 | 56-63 | ≥64 | 18-44 | 45-51 | 52-58 | ≥59 |
ИММ ЛЖ: ММ ЛЖ/рост (г/м), М-режим | 52-126 | 127-144 | 145-162 | ≥163 | 41-99 | 100-115 | 116-128 | ≥129 |
ММ ЛЖ (г), 2D-режим | 96-200 | 201-227 | 228-254 | >255 | 66-150 | 151-171 | 172-192 | >193 |
ИММ ЛЖ: ММ ЛЖ/ППТ (г/м2), 2D-режим | 50-102 | 103-116 | 117-130 | ≥131 | 44-88 | 89-100 | 101-112 | ≥113 |
Сокращения: ИММ — индекс массы миокарда, КДО — конечно-диастолический объем, КДР — конечно-диастолический размер, КСО — конечно-систолический объем, КСР — конечно-систолический размер, ЛЖ — левый желудочек, ММ — масса миокарда, ППТ — площадь поверхности тела, ТЗС — толщина задней стенки, ТМЖП — толщина межпредсердной перегородки, ФВ — фракция выброса.
Изменения, выявляемые при ЭхоКГ в соответствии со степенями диастолической дисфункции
Параметр | Норма | 1 степень | 2 степень | 3 степень |
Расслабление ЛЖ | Норма | Нарушено | Нарушено | Нарушено |
E/A МК | ≥0,8 | ≤0,8 | >0,8 и <2 | >2 |
E/e` МК | <10 | <10 | 10-14 | >14 |
Пик скорость ТР (м/сек) | <2,8 | <2,8 | >2,8 | >2,8 |
ИОЛП | Норма | Норма или увеличен | Увеличен | Увеличен |
Сокращения: ИОЛП — индекс объема левого предсердия, ЛЖ — левый желудочек, МК — митральный клапан, ТР — трикуспидальная регургитация.
Нормы размеров правого желудочка
Параметр | Среднее±SD | Норма |
Баз ПЖ (мм) | 33±4 | 25-41 |
Сред ПЖ (мм) | 27±4 | 19-35 |
Прод ПЖ (мм) | 71±6 | 59-83 |
ВТПЖ прокс LAX (мм) | 25±2,5 | 20-30 |
ВТПЖ прокс SAX (мм) | 28±3,5 | 21-35 |
ВТПЖ дист (мм) | 22±2,5 | 17-27 |
Толщина стенки ПЖ (мм) | 3±1 | 1-5 |
Сокращения: ВТПЖ — выносящий тракт правого желудочка, ПЖ — правый желудочек.
Нормы показателей функции правого желудочка
Параметр | Среднее±SD | Отклонение от нормы |
TAPSE (мм) | 24±3,5 | <17 |
TASV (см/сек) | 14,1±2,3 | <9,5 |
FAC (%) | 49±7 | <35 |
Деформация свободной стенки ПЖ (٪) | -29±4,5 | >-20 |
E/A | 1,4±0,3 | <0,8 или >2,0 |
e`/a` | 1,18±0,33 | <0,52 |
e` | 14,0±3,1 | <7,8 |
E/e` | 4,0±1,0 | >6,0 |
Сокращения: FAC — Fractional Area Change, TAPSE Tricuspid Annular Plane Systolic Excursion — систолическая экскурсия плоскости кольца трикуспидального клапана, TASV Tricuspid Annular Systolic Velocity — систолическая скорость латерального сегмента кольца трикуспидального клапана.
Нормы размеров левого предсердия
Параметр | Женщины | Мужчины |
Диаметр ЛП (см) | 2,7-3,8 | 3,0-4,0 |
Диаметр ЛП/ППТ (см/м2) | 1,5-2,3 | 1,5-2,3 |
Площадь ЛП в A4C/ППТ (см2/м2) | 9,3±1,7 | 8,9±1,5 |
Площадь ЛП в A2C/ППТ (см2/м2) | 9,6±1,4 | 9,3±1,6 |
ИОЛП A4C MOD (мл/м2) | 25,1±7,2 | 24,5±6,4 |
ИОЛП A4C AL (мл/м2) | 27,3±7,9 | 27,0±7,0 |
ИОЛП A2C MOD (мл/м2) | 26,1±6,7 | 27,1±7,9 |
ИОЛП A2C AL (мл/м2) | 28,0±7,3 | 28,9±8,5 |
Сокращения: ИОЛП — индекс объема левого предсердия, ЛП — левое предсердие, ППТ — площадь поверхности тела, A2C — двухкамерное апикальное сечение, A4C — четырехкамерное апикальное сечение.
Нормы размеров правого предсердия
Параметр | Женщины | Мужчины |
Поперечный размер ПП индекc (см/м2) | 1,9±0,3 | 1,9±0,3 |
Продольный размер ПП индекc (см/м2) | 2,5±0,3 | 2,4±0,3 |
Объем ПП индекс (мл/м2) | 21±6 | 25±7 |
Примечание: данные в формате среднее±SD.
Сокращение: ПП — правое предсердие.
Нормы размеров восходящей аорты
Параметр | Абсолютные значения (см) | Индексированные показатели (см/м2) | ||
Мужчины | Женщины | Мужчины | Женщины | |
Кольцо АК | 2,6±0,3 | 2,3±0,2 | 1,3±0,1 | 1,3±0,1 |
Ао СВ | 3,4±0,3 | 3,0±0,3 | 1,7±0,2 | 1,8±0,2 |
СТС Ао | 2,9±0,3 | 2,6±0,3 | 1,5±0,2 | 1,5±0,2 |
Восх Ао | 3,0±0,4 | 2,7±0,4 | 1,5±0,2 | 1,6±0,3 |
Сокращения: АК — аортальный клапан, Ао — аорта, Восх Ао — восходящий отдел аорты, СТС Ао — синотубулярное соединение аорты.
Расчет центрального венозного давления по диаметру и реакции нижней полой вены на вдох
Параметр | Центральное венозное давление* | |||
Нормальное 0-5 (3) мм рт.ст. | Умеренно повышенное 5-10 (8) мм рт.ст. | Высокое 15 мм рт.ст. | ||
Диаметр НПВ, мм | ≤21 | ≤21 | >21 | >21 |
Спадение НПВ на форсированном вдохе, % | >50 | <50 | >50 | <50 |
Косвенные признаки повышения центрального венозного давления | Диастолическая дисфункция ПЖ Е/е` ТК >6 Преобладание диастолического пика в кровотоке печеночной вены | |||
Примечание: * — при нормальном и умеренно повышенном ЦВД для простоты расчета предлагаются средние значения диапазонов (3 и 8 мм рт.ст.). При умеренном повышении ЦВД (8 мм рт.ст.) расчетное значение ЦВД может быть понижено до 3 мм рт.ст., если отсутствуют косвенные признаки повышения СДЛА. И, напротив, расчетное значение ЦВД может быть повышено до 15 мм рт.ст. при спадении НПВ на вдохе <35% и наличии косвенных признаков повышения СДЛА.
Сокращения: НПВ — нижняя полая вена, ПЖ — правый желудочек, ТК — трикуспидальный клапан, СДЛА — систолическое давление в легочной артерии, ЦВД — центральное венозное давление.
Список литературы
- Lang RM, Badano LP, Mor-Avi V, et al. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2015;28(1):1-39.e14. doi:10.1016/j.echo.2014.10.003.
- Nagueh SF, Smiseth OA, Appleton CP, et al. Recommendations for the Evaluation of Left Ventricular Diastolic Function by Echocardiography: An Update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2016;29(4):277-314. doi:10.1016/j.echo.2016.01.011.
Приложение 4. Классификация степени нарушения функции клапанов сердца
Оценка степени тяжести митрального стеноза
Степень | Лёгкий | Умеренный | Тяжёлый |
Основные показатели | |||
Площадь митрального отверстия (см2) | >1,5 | 1,0-1,5 | <1,0* |
Дополнительные показатели | |||
Средний градиент на митральном клапане (мм рт.ст.)** | <5 | 5-10 | >10 |
Расчётное систолическое давление в лёгочной артерии (мм рт.ст.) | <30 | 30-50 | >50 |
Примечание: данные взяты из 2021 ESC/EACTS Guidelines for the management of valvular heart disease [1] и Echocardiographic assessment of valve stenosis: EAE/ASE recommendations for clinical practice (2009) [2].
* — в документах Recommendations for the Use of Echocardiography in the Evaluation of Rheumatic Heart Disease: A Report from the American Society of Echocardiography (2023) [3] и 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [4] предлагается в дополнение к клиническим симптомам использовать менее строгие критерии тяжести по площади митрального отверстия, измеренного планиметрически (<1,5 см2). Представленные в таблице значения выбраны с учетом ограниченной доступности 3D-ЭхоКГ, рекомендованной в качестве предпочительного метода оценки площади в данных документах.
** — при частоте сердечных сокращений от 60 до 80 уд./мин на синусовом ритме.
Оценка степени тяжести митральной регургитации*
Степень тяжести МР | ||||
Лёгкая | Умеренная | Тяжёлая | ||
Структурные изменения | ||||
Морфология МК | Норма или незначительные изменения створок (например, лёгкое утолщение, мелкоочаговый кальциноз, небольшое натяжение) | Умеренные изменения створок или умеренное натяжение | Выраженные изменения створок Первичные: разрыв створки, отрыв папиллярной мышцы, выраженная ретракция, обширная перфорация; Вторичные: выраженное натяжение, недостаточность зоны смыкания | |
Размер ЛЖ и ЛП† | Обычно в пределах нормы | В пределах нормы или легко расширены | Расширены‡ | |
Качественные допплеровские показатели | ||||
Ширина струи МР в режиме ЦДК§ | Небольшая, центральная, узкая, часто непродолжительная | Варьирует | Большой центральный поток (занимает >50٪ площади ЛП) или эксцентричный поток различной ширины по всей длине любой из стенок ЛП | |
Зона конвергенции потока МР‖ | Не визуализируется вовсе, видна непостоянно или малого размера | Промежуточного размера и продолжительности | Большого размера, видна на протяжении всей систолы | |
Спектр МР в режиме ПВД | Низкой плотности/видимый частично/ параболической формы | Плотный, но видимый частично или параболической формы | Голосистолический/высокой плотности/треугольной формы | |
Полуколичественные показатели | ||||
Ширина vena contracta (см) | <0,3 | промежуточная | ≥0,7 (>0,8 при измерении в двух плоскостях сканирования) | |
Кровоток в легочных венах# | Преобладает систолическая фаза потока (может быть менее выраженной при дисфункции ЛЖ или фибрилляции предсердий) | Систолический пик в пределах нормы или сниженной амплитуды# | Систолический поток минимален или отсутствует вовсе/выявляется реверсивный систолический кровоток | |
Трансмитральный кровоток** | Преобладает пик А | Вариабельная картина | Преобладает пик Е (>1,2 м/с) | |
Количественные показател膆,‡‡ | ||||
Легкая | Умеренная | Выраженная | Тяжелая | |
EROA, 2D PISA*** (см2) | <0,20 | 0,20-0,29 | 0,30-0,39 | ≥0,40 |
Объем регургитации (мл) | <30 | 30-44 | 45-59†† | ≥60 |
Фракция регургитации (٪) | <30 | 30-39 | 40-49 | ≥50 |
Примечание: данные взяты из Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation: A Report from the American Society of Echocardiography Developed in Collaboration with the Society for Cardiovascular Magnetic Resonance (2017) [5].
* — все параметры имеют ограничения и должны рассматриваться в комплексе с учетом значимости каждого из измерений. Все признаки и измерения должны интерпретироваться индивидуально с учетом площади поверхности тела, пола, возраста и сопутствующей патологии.
† — в основном это относится к пациентам с первичной МР.
‡ — размеры ЛЖ и ЛП могут находиться в пределах нормы у пациентов с острой тяжелой МР или с хронической тяжелой МР, если до возникновения МР размер ЛЖ был небольшим.
‡ — предел Найквиста устанавливается в границах от 50 до 70 см/с.
‖ — зона конвергенции потока МР считается небольшой при радиусе <0,3 см и большой при радиусе ≥1,0 см при измерении в условиях предела Найквиста, установленного в границах от 30 до 40 см/с.
¶ — усредненное значение измерений в сечениях А2С и А4С.
# — подвержен влиянию многих факторов, помимо МР (диастолическая функция ЛЖ, фибрилляция предсердий, давление в ЛП).
** — критерий применим для пациентов старше 50 лет и также зависим от других причин повышения давления в ЛП.
†† — несоответствие значений параметров EROA, объема регургитации и фракции регургитации в определении степени тяжести МР может появляться при состояниях, сопровождающихся низким или высоким сердечным выбросом.
‡‡ — разделение умеренной регургитации на 2 субстепени необходимо для оценки дополнительных параметров, влияющих на выбор дальнейшей хирургической тактики.
*** — расчет EROA в 2D-режиме с ЦДК с использованием метода PISA подразумевает наличие зоны конвергенции потока митральной регургитации полусферической формы. При любой другой форме зоны конвергенции (плоской, эллиптической, неправильной), а также наличии нескольких струй МР, вероятно возникновение погрешностей измерений с неправильной оценкой степени тяжести МР*.
Сокращения: ЛЖ — левый желудочек, ЛП — левое предсердие, МК — митральный клапан, МР — митральная регургитация, ПВД — режим постоянноволнового допплера, ЦДК — режим цветового допплеровского картирования, A2C — двухкамерное апикальное сечение, A4C — четырехкамерное апикальное сечение, EROA — площадь эффективного отверстия регургитации, которая используется для оценки степени тяжести аортальной и митральной регургитации.
Оценка степени тяжести аортального стеноза
Лёгкий | Умеренный | Тяжёлый | |
Пиковая скорость кровотока через АК (м/с) | 2,0-2,9 | 3,0-3,9 | ≥4,0 |
Средний градиент (мм рт.ст.) | <20 | 20-39 | ≥40 |
Площадь АК (функц.) (см2) | >1,5 | 1,1-1,5 | ≤1,0 |
Площадь АК (функц.), индексированная к ППТ (см2/м2) | >0,85 | 0,61-0,85 | ≤0,6 |
Соотношение пиковых скоростей кровотока (в ВТЛЖ)/(через АК) | >0,50 | 0,25-0,50 | <0,25 |
Примечание: данные взяты из из Recommendations on the Echocardiographic Assessment of Aortic Valve Stenosis: A Focused Update from the European Association of Cardiovascular Imaging and the American Society of Echocardiography (2017) [6] с учетом изменений, предложенных в документе 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [4].
Сокращения: АК — аортальный клапан, ВТЛЖ — выносящий тракт левого желудочка, ППТ — площадь поверхности тела.
Оценка степени тяжести аортальной регургитации
Степень тяжести АР | ||||
Лёгкая | Умеренная | Тяжёлая | ||
Морфологические признаки | ||||
Створки АК | Нормальные или изменены | Нормальные или изменены | Изменены/разрушены | |
Размер ЛЖ | В пределах нормы* | В пределах нормы или увеличен | Обычно увеличен† | |
Качественные допплеровские показатели | ||||
Струя АР в ВТЛЖ | Узкий центральный поток | Промежуточной величины | Широкий центральный поток; эксцентричные потоки с различными характеристиками | |
Зона конвергенции потока АР при ЦДК | Не визуализируется вовсе | Промежуточного размера и продолжительности | Большого размера | |
Поток АР при ПВД | Низкой плотности/ | Плотный | Плотный | |
PHT АР, мс‡ | Не поддается оценке из-за нечеткости спектра, либо продолжительность >500 | Промежуточной продолжительности, 500-200 | Резко убывающий склон плоскости спектра, продолжительность <200 | |
Реверсивный поток в нисходящей аорте | Непродолжительный, раннедиастолический | Промежуточной продолжительности | Хорошо заметный реверсивный поток на протяжении всей диастолы | |
Полуколичественные параметры§ | ||||
Легкая** | Умеренная | Выраженная | Тяжелая | |
Ширина vena contracta (см) | <0,3 | 0,3-0,6 | >0,6 | |
Соотношение ширины потока АР к диаметру ВТЛЖ (при центральном потоке), % | <25 | 25-45 | 46-64 | ≥65 |
Соотношение площади потока АР к площади ВТЛЖ (при центральном потоке), ٪ | <5 | 5-20 | 21-59 | ≥60 |
Количественные параметры§ | ||||
Объем регургитации (мл) | <30 | 30-44 | 45-59 | ≥60 |
Фракция регургитации (%) | <30 | 30-39 | 40-49 | ≥50 |
EROA (см2) | <0,10 | 0,10-0,19 | 0,20-0,29 | ≥0,30 |
Примечания: данные взяты из Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation: A Report from the American Society of Echocardiography Developed in Collaboration with the Society for Cardiovascular Magnetic Resonance (2017) [5].
Предел Найквиста устанавливается в границах от 50 до 70 см/с.
* — если нет других причин дилатации ЛЖ, † — признак является специфичным при нормальной функции ЛЖ, в отсутствие других причин объемной перегрузки. Исключение: Острая АР, когда камеры сердца еще не успели увеличиться, ‡ — PHT укорачивается при повышении диастолического давления ЛЖ и может удлиняться при хронической тяжелой аортальной регургитации, § — разделение умеренной регургитации на 2 субстепени необходимо для оценки дополнительных параметров, влияющих на выбор дальнейшей хирургической тактики.
Сокращения: АК — аортальный клапан, АР — аортальная регургитация, ВТЛЖ — выносящий тракт левого желудочка, ИВД — режим импульсно-волнового допплера, ЛЖ — левый желудочек, ПВД — режим постоянноволнового допплера, ЦДК — режим цветового допплеровского картирования, EROA — площадь эффективного отверстия регургитации, которая используется для оценки степени тяжести аортальной и митральной регургитации, PHT — Pressure half time (период полуспада градиента давления).
Оценка значимости трикуспидального стеноза
Критерии значимости стеноза | |
Средний градиент на трикуспидальном клапане (мм рт.ст.) | ≥5 |
Интеграл времени-скорости на трикуспидальном клапане, см | >60 |
Период полуспада градиента давления (PHT) на трикуспидальном клапане, мс | ≥190 |
Площадь трикуспидального клапана (функциональная, по уравнению непрерывности потока)a, см2 | ≤1 |
Дополнительные параметры | |
• Умеренное или значительное расширение правого предсердия • Расширение нижней полой вены | |
Примечания: данные взяты из Echocardiographic assessment of valve stenosis: EAE/ASE recommendations for clinical practice (2009) [2] и 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [4].
a — при наличии умеренной или тяжелой трикуспидальной регургитации расчетная площадь может быть недооценена. Тем не менее, площадь ≤1 см2 всегда подразумевает значительную гемодинамическую нагрузку, вызванную комбинированным поражением клапана.
Сокращение: PHT — Pressure half time (период полуспада градиента давления).
Оценка степени тяжести трикуспидальной регургитации
Лёгкая | Умеренная | Тяжёлая | |
Структурные изменения | |||
Морфология ТК | Норма | Умеренные изменения створок | Выраженные изменения створок (разрыв створки, отрыв папиллярной мышцы, выраженная ретракция, обширная перфорация) |
Размер ПЖ и ПП | Обычно в пределах нормы | В пределах нормы | Расширены* |
Диаметр НПВ | Норма (<2,1 см) | В пределах нормы | Значительно расширена >2,5 см |
Качественные допплеровские показатели | |||
Струя ТР в режиме ЦДК† | Небольшая, центральная, узкая | Умеренная центральная | Большой центральный поток |
Зона конвергенции потока ТР | Не визуализируется вовсе, | Промежуточного размера и продолжительности | Большого размера, |
Спектр ТР в режиме ПВД | Низкой плотности/ | Плотный, но видимый частично | Голосистолический/ |
Полуколичественные показатели | |||
Площадь струи ТР | Не определена | Не определена | >10 |
Ширина vena contracta (см)† | <0,3 | 0,3-0,69 | ≥0,7 |
Радиус PISA (см)‡ | ≤0,5 | 0,6-0,9 | >0,9 |
Кровоток в печеночных венах§ | Преобладает систолическая | Систолический пик | Реверсивный |
Трикуспидальный кровоток§ | Преобладает пик А | Вариабельная картина | Преобладает пик Е (>1,0 м/с) |
Количественные показатели | |||
EROA (см2) | <0,20 | 0,20-0,39‖ | ≥0,40 |
Объем регургитации (2D PISA) (мл) | <30 | 30-44‖ | ≥45 |
Примечания: данные взяты из Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation: A Report from the American Society of Echocardiography Developed in Collaboration with the Society for Cardiovascular Magnetic Resonance (2017) [5] и и 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [4]. Выделенные жирным параметры наиболее специфичны для соответствующей степени ТР,
* — размеры ЛЖ и ЛП могут находиться в пределах нормы у пациентов с острой тяжелой ТР, † — предел Найквиста устанавливается в границах от 50 до 70 см/с., ‡ — при смещении базовой линии предела Найквиста до 28 см/с., § — подвержен влиянию многих факторов, помимо ТР (диастолическая функция ПЖ, фибрилляция предсердий, давление в ПП), ‖ — данные, позволяющие использовать эти показатели в классификации, ограничены.
Сокращения: НПВ — нижняя полая вена, ПВД — режим постоянноволнового допплера, ПЖ — правый желудочек, ПП — правое предсердие, ТК — трикуспидальный клапан, ТР — трикуспидальная регургитация, ЦДК — режим цветового допплеровского картирования, EROA — площадь эффективного отверстия регургитации, которая используется для оценки степени тяжести аортальной и митральной регургитации, PISA — площадь проксимальной изоскоростной поверхности.
Оценка степени тяжести пульмонального стеноза
Лёгкий | Умеренный | Тяжёлый | |
Пиковая скорость на пульмональном клапане (м/с) | <3 | 3-4 | >4 |
Пиковый градиент на пульмональном клапане (мм рт.ст.) | <36 | 36-64 | >64 |
Примечания: данные взяты из Echocardiographic assessment of valve stenosis: EAE/ASE recommendations for clinical practice (2009) [2] и 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [4].
Оценка степени тяжести пульмональной регургитации
Лёгкая | Умеренная | Тяжёлая | |
Морфология ПК | Норма | Норма | Изменения створок |
Размер ПЖ | В пределах нормы* | В пределах нормы | Увеличен† |
Ширина струи ПР в режиме ЦДК‡ | Узкая (обычно <10 мм в длину) с узким началом | Промежуточного размера | Широкое начало; |
Отношение ширины струи ПР к кольцу ПК | >0,7§ | ||
Поток ПР при ПВД | Мягкий | Плотный | Плотный; |
DT потока ТР в режимах спектрального допплера | Укорочено, <260 мсек | ||
PHT ПР | <100 мсек|| | ||
Индекс ПР | <0,77 | <0,77 | |
Реверсивный диастолический кровоток в легочной артерии или ее ветвях (ИВД) | Выраженный | ||
Отношение VTI на ПК по отношению к системному кровотоку (ВТЛЖ VTI) (ИВД)# | Легко увеличено | Промежуточное | Значительно увеличено |
Фракция регургитации (%)** | <20 | 20-40 | >40 |
Примечания: данные взяты из Recommendations for Noninvasive Evaluation of Native Valvular Regurgitation: A Report from the American Society of Echocardiography Developed in Collaboration with the Society for Cardiovascular Magnetic Resonance (2017) [5] и и 2020 ACC/AHA Guideline for the Management of Patients With Valvular Heart Disease: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines [4].
* — если нет других причин дилатации ПЖ, † — исключение: острая ПР, ‡ — предел Найквиста устанавливается в границах от 50 до 70 см/с., § — определяют фракцию ПР, полученную при МРТ(≥40%), ¶ — определяется как отношение продолжительности сигнала ПР к общей продолжительности диастолы, полученную при МРТ (>25%), || — недостоверен при высоком конечно-диастолическом давлении в ПЖ, # — значения фракции и объема регургитации недостаточно хорошо валидированы, § — значительная разница не характерна для тяжелой пульмональной регургитации, ** — значения фракции регургитации получены преимущественно при МРТ сердца и имеют ограниченное применение в ЭхоКГ.
Сокращения: ВТЛЖ — выносящий тракт левого желудочка, ИВД — режим импульсно-волнового допплера, МРТ — магнитно-резонансная томография, ПВД — режим постоянноволнового допплера, ПЖ — правый желудочек, ПК — пульмональный клапан, ПР — пульмональная регургитация, ТР — трикуспидальная регургитация, ЦДК — режим цветового допплеровского картирования, ЭхоКГ — эхокардиография, DT — Deceleration time (время замедления потока), PHT — Pressure half time (период полуспада градиента давления), VTI Velocity time integral — интеграл линейной скорости потока.
1 https://www.consultant.ru/document/cons_doc_LAW_362485/.
2 https://www.consultant.ru/document/cons_doc_LAW_99107/.
3 https://www.consultant.ru/cons/cgi/online.cgi?req=doc&base=EXP&n=437472#Q13SMGU0YeP8JVa31.
4 https://www.consultant.ru/cons/cgi/online.cgi?req=doc&base=EXP&n=437472#LmFOMGU8cdPQYYn5.
5 Саидова М. А., Сергакова Л. М., Атауллаханова Д. М. и др. Современные эхокардиографические подходы к оценке гипертрофии миокарда и структурного состояния левого желудочка у больных артериальной гипертонией: метод. пособие. ФА по здравоохранению и соц. развитию РФ, ФГУ Рос. кардиологический науч.-производствен. комплекс. Москва: [б.и.], 2007.
6 Портал оперативного взаимодействия участников ЕГИСЗ. Руководство по реализации СЭМД (270) Протокол трансторакальной эхокардиографии (CDA) Редакция 1: https://portal.egisz.rosminzdrav.ru/materials/4773.
7 Профессиональный стандарт Врач-кардиолог [Electronic resource]. URL: https://scardio.ru/proekty/obrazovatelnyy_proekt/professionalnyy_standart_vrachkardiolog/.
Список литературы
1. Mitchell C, Rahko PS, Blauwet LA, et al. Guidelines for Performing a Comprehensive Transthoracic Echocardiographic Examination in Adults: Recommendations from the American Society of Echocardiography. J Am Soc Echocardiogr. 2019;32(1):1-64. doi:10.1016/j.echo.2018.06.004.
2. Steeds RP, Garbi M, Cardim N, et al. EACVI appropriateness criteria for the use of transthoracic echocardiography in adults: a report of literature and current practice review. Eur Heart J Cardiovasc Imaging. 2017;18(11):1191-204. doi:10.1093/ehjci/jew333.
3. Galderisi M, Cosyns B, Edvardsen T, et al. Standardization of adult transthoracic echocardiography reporting in agreement with recent chamber quantification, diastolic function, and heart valve disease recommendations: an expert consensus document of the European Association of Cardiovascular Imaging. Eur Heart J Cardiovasc Imaging. 2017;18(12):1301-10. doi:10.1093/ehjci/jex244.
4. Robinson S, Rana B, Oxborough D, et al. A practical guideline for performing a comprehensive transthoracic echocardiogram in adults: the British Society of Echocardiography minimum dataset. Echo Res Pract. 2020;7(4):G59-G93. doi:10.1530/ERP-20-0026.
5. Алехин М. Н., Бартош-Зеленая С. Ю., Берестень Н. Ф. и др. Стандартизация проведения трансторакальной эхокардиографии у взрослых: консенсус экспертов Российской ассоциации специалистов ультразвуковой диагностики в медицине (РАСУДМ) и Российской ассоциации специалистов функциональной диагностики (РАСФД). Медицинский алфавит. 2021;(39):8-18.
6. Cardim N, Dalen H, Voigt JU, et al. The use of handheld ultrasound devices: a position statement of the European Association of Cardiovascular Imaging (2018 update). Eur Heart J Cardiovasc Imaging. 2019;20(3):245-52. doi:10.1093/ehjci/jey145.
7. Kou S, Caballero L, Dulgheru R, et al. Echocardiographic reference ranges for normal cardiac chamber size: results from the NORRE study. Eur Heart J Cardiovasc Imaging. 2014;15(6):680-90. doi:10.1093/ehjci/jet284.
8. Hall DP, Jordan H, Alam S, et al. The impact of focused echocardiography using the Focused Intensive Care Echo protocol on the management of critically ill patients, and comparison with full echocardiographic studies by BSE-accredited sonographers. J Intensive Care Soc. 2017;18(3):206-11. doi:10.1177/1751143717700911.
9. Lang RM, Badano LP, Mor-Avi V, et al. Recommendations for cardiac chamber quantification by echocardiography in adults: an update from the American Society of Echocardiography and the European Association of Cardiovascular Imaging. J Am Soc Echocardiogr. 2015;28(1):1-39.e14. doi:10.1016/j.echo.2014.10.003.
10. Рекомендации по количественной оценке структуры и функции камер сердца. Российский кардиологический журнал. 2012;(4s4):1-27. doi:10.15829/1560-4071-2012-4s4.
11. Pellikka PA, Arruda-Olson A, Chaudhry FA, et al. Guidelines for Performance, Interpretation, and Application of Stress Echocardiography in Ischemic Heart Disease: From the American Society of Echocardiography. J Am Soc Echocardiogr. 2020;33(1):1-41.e8. doi:10.1016/j.echo.2019.07.001.
12. Farsalinos KE, Daraban AM, Ünlü S, et al. Head-to-Head Comparison of Global Longitudinal Strain Measurements among Nine Different Vendors: The EACVI/ASE InterVendor Comparison Study. J Am Soc Echocardiogr. 2015;28(10):1171-e2. doi:10.1016/j.echo.2015.06.01.
13. Redfield MM, Borlaug BA. Heart Failure With Preserved Ejection Fraction: A Review. JAMA. 2023;329(10):827-38. doi:10.1001/jama.2023.2020.
14. Hillis GS, Møller JE, Pellikka PA, et al. Noninvasive estimation of left ventricular filling pressure by E/e’ is a powerful predictor of survival after acute myocardial infarction. J Am Coll Cardiol. 2004;43(3):360-7. doi:10.1016/j.jacc.2003.07.044.
15. Sharp AS, Tapp RJ, Thom SA, et al. Tissue Doppler E/E’ ratio is a powerful predictor of primary cardiac events in a hypertensive population: an ASCOT substudy. Eur Heart J. 2010;31(6):747-52. doi:10.1093/eurheartj/ehp498.
16. Мареев Ю. В., Джиоева О. Н., Зоря О. Т. и др. Фокусное ультразвуковое исследование в практике врача-кардиолога. Российский согласительный документ. Кардиология. 2021;61(11):4-23. doi:10.18087/cardio.2021.11.n1812.
17. Narang A, Bae R, Hong H, et al. Utility of a Deep-Learning Algorithm to Guide Novices to Acquire Echocardiograms for Limited Diagnostic Use. JAMA Cardiol. 2021;6(6):624-32. doi:10.1001/jamacardio.2021.0185.
18. Madani A, Arnaout R, Mofrad M, Arnaout R. Fast and accurate view classification of echocardiograms using deep learning. NPJ Digit Med. 2018;1:6. doi:10.1038/s41746-017-0013-1.
19. Huang MS, Wang CS, Chiang JH, Liu PY, Tsai WC. Automated Recognition of Regional Wall Motion Abnormalities Through Deep Neural Network Interpretation of Transthoracic Echocardiography. Circulation. 2020;142(16):1510-20. doi:10.1161/CIRCULATIONAHA.120.047530.
20. Lang RM, Addetia K, Narang A, Mor-Avi V. 3-Dimensional Echocardiography: Latest Developments and Future Directions. JACC Cardiovasc Imaging. 2018;11(12):1854-78. doi:10.1016/j.jcmg.2018.06.024.
21. Sławiński G, Hawryszko M, Liżewska-Springer A, et al. Global Longitudinal Strain in CardioOncology: A Review. Cancers (Basel). 2023;15(3):986. doi:10.3390/cancers15030986.
22. Mor-Avi V, Lang RM, Badano LP, et al. Current and evolving echocardiographic techniques for the quantitative evaluation of cardiac mechanics: ASE/EAE consensus statement on methodology and indications endorsed by the Japanese Society of Echocardiography. J Am Soc Echocardiogr. 2011;24(3):277-313. doi:10.1016/j.echo.2011.01.015.
23. Marzlin N, Hays AG, Peters M, et al. Myocardial Work in Echocardiography. Circ Cardiovasc Imaging. 2023;16(2):e014419. doi:10.1161/CIRCIMAGING.122.014419.
24. Moya A, Buytaert D, Penicka M, et al. State-of-the-Art: Noninvasive Assessment of Left Ventricular Function Through Myocardial Work. J Am Soc Echocardiogr. 2023;36(10): 1027-42. doi:10.1016/j.echo.2023.07.002.
Об авторах
С. Т. МацкеплишвилиРоссия
Член-корр. РАН, профессор, д.м.н.
Москва
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
М. А. Саидова
Россия
Профессор, д.м.н.
Москва
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
М. Ю. Мироненко
Россия
Доцент, к.м.н.
Москва
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
А. Ф. Сафарова
Россия
Профессор, д.м.н.
Москва
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
Е. Н. Павлюкова
Россия
Профессор, д.м.н.
Новосибирск
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
А. А. Бощенко
Россия
Доцент, д.м.н.
Томск
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
Е. И. Ярославская
Россия
Профессор, д.м.н.
Тюмень
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
С. Ю. Ахунова
Россия
к.м.н.
Казань
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
В. И. Скидан
Россия
к.м.н.
Хабаровск
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
О. Б. Иртюга
Россия
Доцент, д.м.н.
Санкт-Петербург
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
А. В. Козленок
Россия
к.м.н.
Санкт-Петербург
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
Д. Н. Федорова
Россия
Санкт-Петербург
Конфликт интересов:
Члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов. В случае сообщения о наличии конфликта интересов, член(ы) Рабочей группы был(и) исключен(ы) из обсуждения разделов, связанных с областью конфликта интересов
Рецензия
Для цитирования:
Мацкеплишвили С.Т., Саидова М.А., Мироненко М.Ю., Сафарова А.Ф., Павлюкова Е.Н., Бощенко А.А., Ярославская Е.И., Ахунова С.Ю., Скидан В.И., Иртюга О.Б., Козленок А.В., Федорова Д.Н. Выполнение стандартной трансторакальной эхокардиографии. Методические рекомендации 2024. Российский кардиологический журнал. 2025;30(2):6271. https://doi.org/10.15829/1560-4071-2025-6271. EDN: TNLDFN
For citation:
Matskeplishvili S.T., Saidova M.A., Mironenko M.Yu., Safarova A.F., Pavlyukova E.N., Boshchenko A.A., Yaroslavskaya E.I., Akhunova S.Yu., Skidan V.I., Irtyuga O.B., Kozlenok A.V., Fedorova D.N. Standard transthoracic echocardiography. Guidelines 2024. Russian Journal of Cardiology. 2025;30(2):6271. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6271. EDN: TNLDFN
JATS XML