Перейти к:
Инфаркт миокарда у молодого мужчины с язвенным колитом и истинной полицитемией. Клинический случай
https://doi.org/10.15829/1560-4071-2025-6085
EDN: FYROYX
Аннотация
Введение. Инфаркт миокарда (ИМ), развившийся в возрасте до 45 лет, не является казуистическим, но часто связан наряду с традиционными факторами риска с хроническими внекардиальными заболеваниями, являясь первой причиной обращения больного за медицинской помощью. Пациенты с воспалительными заболеваниями кишечника подвергаются повышенному риску сердечно-сосудистых заболеваний, рака желудочно-кишечного тракта и внекишечных злокачественных опухолей, включая миелопролиферативные новообразования. Описана общая генетическая предрасположенность при миелопролиферативных и воспалительных заболеваниях, включая воспалительные заболевания кишечника. Напротив, миелопролиферативные заболевания часто ассоциированы с абдоминальным болевым синдромом, тромбозами различных локализаций.
Краткое описание. Описан клинический случай ИМ у мужчины 40 лет на фоне инициации терапии кортикостероидами и месалазином при впервые установленном диагнозе язвенного колита. Была выполнена чрескожная коронарная ангиопластика со стентированием передней нисходящей артерии. Ранний послеоперационный период осложнился острым тромбозом стента, что потребовало рестентирования и выполнения внутриаортальной баллонной контрпульсации. Несмотря на прием в течение года после выписки из стационара двойной антитромбоцитарной терапии (ДАТ), кишечные кровотечения на фоне лечения язвенного колита не возобновлялись. Иммуносупрессивная терапия включала азатиоприн, от назначения глюкокортикостероидов было решено отказаться в связи с высокими рисками тромбоза, противовоспалительная терапия осуществлялась месалазином. При госпитализации был впервые диагностирован тромбоцитоз, проведено обследование гематологом, установлен диагноз истинной полицитемии, JAK+, назначена циторедуктивная терапия гидроксикарбамидом.
Дискуссия. ИМ, очевидно, был связан с тромбозом на фоне хронического миелопролиферативного заболевания и воспалительного заболевания кишечника. Сложности представляет ведение таких пациентов в связи с высоким риском тромботических и геморрагических осложнений. Назначение ДАТ не было ассоциировано с развитием кровотечений. Миелопролиферативные заболевания, воспалительные заболевания кишечника следует учитывать у пациентов и ранним дебютом ишемической болезни сердца для своевременной их диагностики и разработки плана вторичной профилактики.
Ключевые слова
Для цитирования:
Гордеева Е.В., Татаринцева З.Г., Алексеенко М.В., Барбухатти К.О., Космачёва Е.Д. Инфаркт миокарда у молодого мужчины с язвенным колитом и истинной полицитемией. Клинический случай. Российский кардиологический журнал. 2025;30(5S):6085. https://doi.org/10.15829/1560-4071-2025-6085. EDN: FYROYX
For citation:
Gordeeva E.V., Tatarintseva Z.G., Alexeenko M.V., Barbuhatti K.О., Kosmacheva E.D. Myocardial infarction in a young man with ulcerative colitis and polycythemia vera: а case report. Russian Journal of Cardiology. 2025;30(5S):6085. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6085. EDN: FYROYX
Введение
Хроническое системное воспаление (ХВ) связано c развитием атеросклероза [1] и является причиной более высокой частоты ишемической болезни сердца (ИБС) и сердечной недостаточности (СН) у пациентов с хроническими воспалительными заболеваниями кишечника (ВЗК). Выявлены иммунные механизмы, общие для сердечно-сосудистых заболеваний (ССЗ) и системных воспалительных заболеваний, зарегистрировано множество внекишечных проявлений ВЗК, включая ССЗ, основной причиной смерти при язвенном колите (ЯК) и болезни Крона [2][3].
Истинная полицитемия (ИП) входит в группу классических/негативных по филадельфийской хромосоме миелопролиферативных новообразований (МПН), отличительной особенностью которых является ХВ, играющее важную роль в развитии симптоматики, тромбозов, прогрессировании заболевания и связанное с повышенным риском ССЗ [4][5].
Обсуждается связь возникновения МПН и ВЗК, описано появление симптомов кишечной диспепсии и развитие патологии кишечника при МПН [6]. Влияние этих заболеваний на риск возникновения кардиоваскулярной патологии не вызывает сомнений и требует дополнительной оценки пациентов с ВЗК и МПН [7][8]. Вместе с тем симптомы ИБС могут быть первой причиной обращения таких пациентов к врачу.
Мы представляем описание клинического случая инфаркта миокарда (ИМ) у молодого мужчины с ЯК и ИП.
Клинический случай
Мужчина 40 лет с диагнозом "ИБС. Стенокардия напряжения I функциональный класс. Гипертоническая болезнь III стадии, контролируемая. Риск 4. Хроническая СН I стадии, функциональный класс I по классификации NYHA" был направлен в кардиохирургический центр для решения вопроса о необходимости реваскуляризации миокарда. В анамнезе артериальная гипертензия, в течение 2 мес. беспокоят боли в области сердца. В региональном сосудистом центре была выполнена коронароангиография (КАГ), выявлен стеноз передней нисходящей артерии (ПНА) 50%, были назначены розувастатин, периндоприл, метопролол. При поступлении объективный статус без особенностей, в лабораторных анализах обращало внимание: значительный тромбоцитоз 1047×109/л, умеренный лейкоцитоз 11,97×109/л; повышение уровня гемоглобина до 168 г/л, ускорение скорости оседания эритроцитов до 21 мм/ч. В биохимическом анализе крови: повышение аланинаминотрансферазы до 73 ед./л, общий холестерин 4,08 ммоль/л, холестерин липопротеинов низкой плотности 2,44 ммоль/л. Другие показатели анализов крови, коагулограммы были в пределах референсных значений. Электрокардиограмма (ЭКГ) (рис. 1), эхокардиографическое исследование, рентгенограмма органов грудной клетки без патологических изменений.
Выполнен тредмил-тест (проба отрицательна, толерантность к физическим нагрузкам высокая — 7,3 метаболических единиц). Учитывая умеренное поражение коронарного русла, отсутствие признаков ишемии по данным нагрузочного тестирования, принято решение воздержаться от реваскуляризации миокарда.
Пациент консультирован гематологом, заподозрено МПН, рекомендовано обследование. Дополнительно пациент предъявлял жалобы на боль в животе, метеоризм, частый жидкий стул с примесью слизи, крови до 20 раз/сут. Кишечные кровотечения беспокоили в течение 10 лет, к врачу не обращался, расценивая их как геморроидальные. Выполнена фиброколоноскопия с биопсией, диагностирован ЯК с левосторонним поражением умеренной степени активности. Пациент переведен в отделение гастроэнтерологии, начато лечение (месалазин перорально и ректально, системные глюкокортикостероиды (ГКС) внутривенно, метронидазол, фолиевая кислота). На 8 сут. лечения в отделении гастроэнтерологии развился приступ ангинозной боли, сопровождающийся распространенной элевацией сегмента ST по передней, боковой стенке с реципрокной депрессией на ЭКГ (рис. 2).
Инициирована антитромботическая терапия (нагрузочные дозы ацетилсалициловой кислоты (АСК), тикагрелора, болюс гепарина), экстренно выполнена КАГ, выявлена проксимальная окклюзия ПНА (рис. 3), выполнена чрескожная коронарная ангиопластика (ЧТКА) проксимального отдела ПНА с имплантацией стента (рис. 3 Б).
После реваскуляризации миокарда проводилась двойная антитромбоцитарная терапия (ДАТ), гипотензивная, липидснижающая терапия.
Через 11 ч возобновились ангинозные боли, на ЭКГ сохранялась элевация сегмента ST, сформировался патологический зубец Q (рис. 4).
Была выполнена повторная КАГ и баллонная реканализация острого тромбоза стента ПНА (рис. 5), сохранялось нарушение кровотока в дистальном отделе, многочисленные попытки реканализации дистального русла были безуспешны. После тромбоза стента течение ИМ осложнилось кардиогенным шоком.
Проводилась многокомпонентная антитромботическая терапия (тирофибан, тикагрелор, АСК, гепарин), лечение острой СН (вазопрессоры, внутриаортальная баллонная контрпульсация), продолжалась терапия ЯК препаратами 5-аминосалициловой кислоты. Состояние стабилизировалось.
Был сформулирован клинический диагноз. Основное заболевание:
ИБС. Первичный Q-позитивный ИМ переднеперегородочной стенки левого желудочка. ЧТКА ПНА с имплантацией стента. Острый тромбоз стента. ЧТКА (реканализация) ПНА. Постановка внутриаортальной баллонной контрпульсации.
Осложнения: Острая СН IV класс по Killip (кардиогенный шок). Формирующаяся аневризма левого желудочка.
Фоновые заболевания: Гипертоническая болезнь III стадии. Контролируемая. Риск 4. Целевой уровень артериального давления 130-139/80 мм рт.ст.
Сопутствующие заболевания: ЯК, впервые выявленный, левостороннее поражение, среднетяжелая атака, активная фаза, индекс Мейо 9 баллов.
Пациент на 20 сут. от развития ИМ был переведен в стационар по месту жительства. С учетом риска тромбоза стента и рецидива желудочно-кишечного кровотечения, рекомендовано продолжить прием ДАТ (АСК и тикагрелор), пантопразол, месалазин, учитывая клинку СН (кардиогенный шок в остром периоде ИМ, дилатация полости левого желудочка, формирующаяся аневризма верхушки, снижение фракции выброса левого желудочка до 20% на момент перевода) назначены эмпаглифлозин, бисопролол, спиронолактон и торасемид, аторвастатин, периндоприл.
Пациент продолжает наблюдение в центре. Ангинозные боли не рецидивировали. Сохраняется умеренное ограничение толерантности к физическим нагрузкам (одышка), значительное снижение фракции выброса левого желудочка (25%). Несмотря на прием в течение года ДАТ, кишечные кровотечения на фоне лечения ЯК не возобновлялись. Иммуносупрессивная терапия включает азатиоприн, от назначения ГКС решено отказаться в связи с высокими рисками тромбоза, противовоспалительная — месалазин в комбинации пероральной и ректальной форм.
В связи с впервые диагностированным тромбоцитозом было проведено обследование гематологом, установлен диагноз ИП, JAK+, проводится циторедуктивная терапия гидроксикарбамидом (рис. 6).
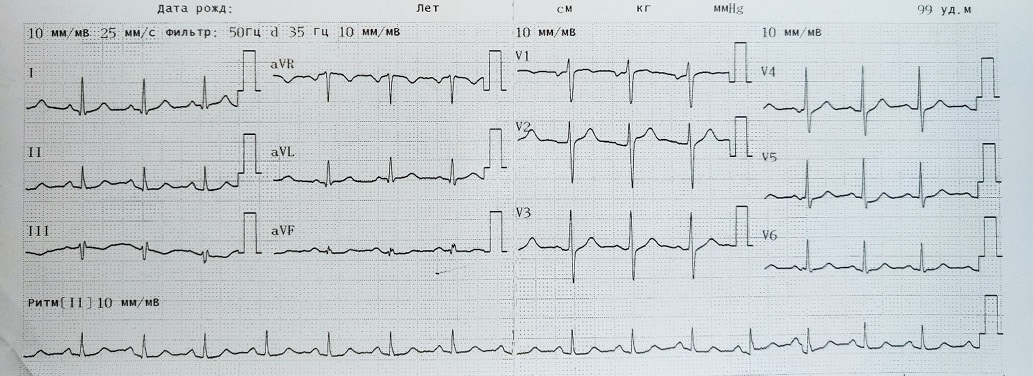
Рис. 1. ЭКГ при поступлении. Синусовая тахикардия, 100 в мин. Нормальное положение электрической оси сердца.
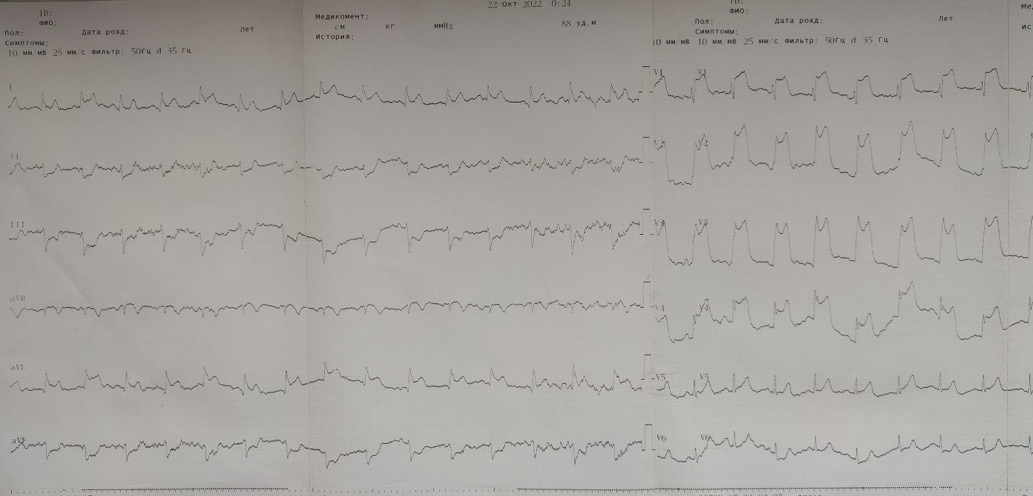
Рис. 2. ЭКГ в момент ангинозного приступа.
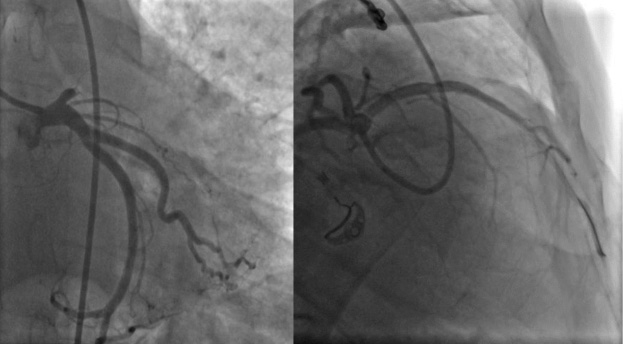
Рис. 3. КАГ. Острая окклюзия ПНА (А), имплантация стента, просвет ПНА проходим (Б).
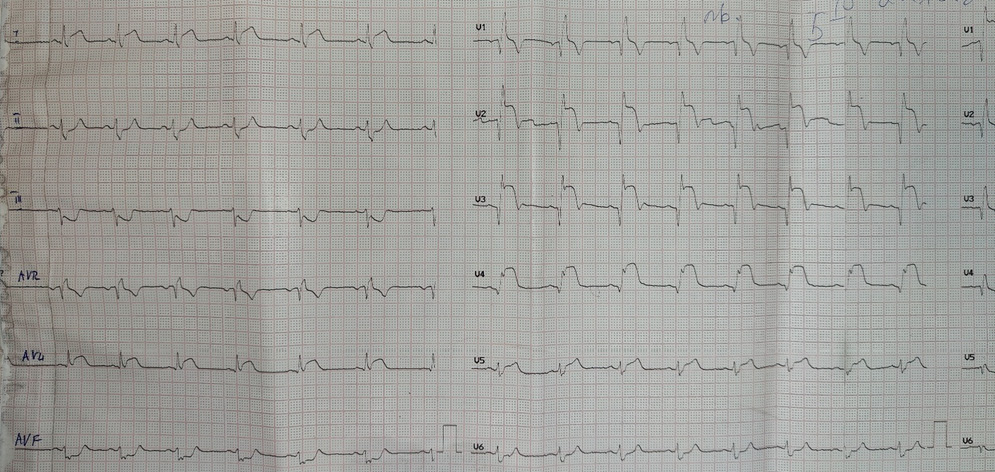
Рис. 4. ЭКГ при рецидиве ангинозных болей.
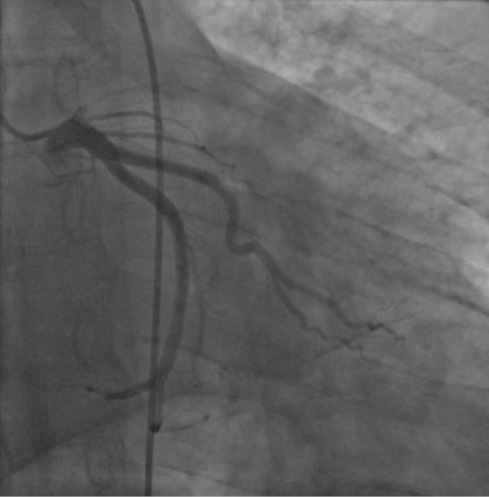
Рис. 5. КАГ. Острый тромбоз стента ПНА.
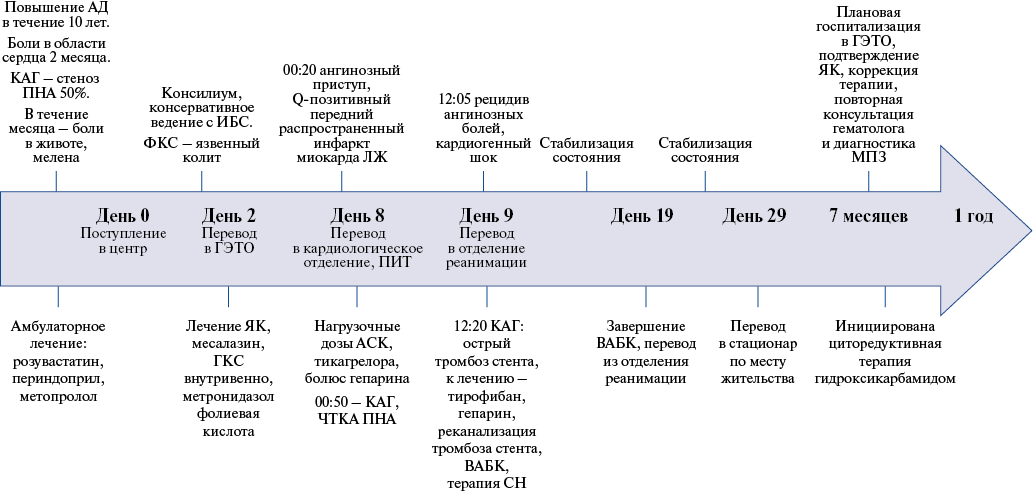
Рис. 6. Пациент Ф., хронология течения болезни, ключевые события.
Сокращения: АД — артериальное давление, АСК — ацетилсалициловая кислота, ВАБК — внутриаортальная баллонная контрпульсация, ГКС — глюкокортикостероиды, ГЭТО — отделение гастроэнтерологии, ИБС — ишемическая болезнь сердца, КАГ — коронароангиография, ЛЖ — левый желудочек, МПЗ — миелопролиферативное заболевание, ПИТ — палата интенсивной терапии, ПНА — передняя нисходящая артерия, СН — сердечная недостаточность, ФКС — фиброколоноскопия, ЧТКА — чрескожная коронарная ангиопластика, ЯК — язвенный колит.
Обсуждение
У 40-летнего мужчины, с клиникой ИБС, умеренным поражением коронарного русла, наряду с "традиционными" фактором риска — артериальной гипертензией, гиперхолестеринемией, обращали внимание значительный тромбоцитоз и клиника ЯК, по поводу которых ранее пациент обследован не был. Хронические воспалительные заболевания, в т. ч. ВЗК, ассоциированы с более ранним развитием атеросклероза [8], гиперкоагуляцией [9], повышенным риском ИБС, ИМ и СН [10][11]. Клиническая активность ВЗК в значительной степени коррелирует с ССЗ и системным воспалением [12][13].
Терапия ЯК с использованием ГКС ассоциирована с более высоким риском тромбоза и геморрагических осложнений. При назначении системных ГКС пациентам с ВЗК описано 5-кратное увеличение риска острого коронарного синдрома, 2,5-кратное риска СН по сравнению с контрольной группой [10]. В нашем случае на фоне лечения развился передний распространенный Q-позитивный ИМ, осложнившийся кардиогенным шоком вследствие острого тромбоза ПНА, тромбоза стента в раннем послеоперационном периоде, потребовавшем ре-стентирования и усиления ДАТ.
Такое драматическое развитие событий было связано с дополнительным риском тромбоза, обусловленным ИП, характеризующейся аберрантным миелоидным кроветворением с избыточной выработкой форменных элементов, активацией тромбоцитов, повышенной адгезивностью лейкоцитов и синтезом провоспалительных цитокинов [14]. У пациентов с МПН распространенность тромботических событий достигает 38,6% на момент постановки диагноза [5] и является причиной смерти в 41% случаев. Чаще (70%) это артериальные тромбозы (острый коронарный синдром, ишемический инсульт, тромбоз периферических артерий) [15][16].
Обсуждается связь ЯК и ИП: ВЗК чаще наблюдался у пациентов с МПН до того, как у них возникла гематологическая злокачественность [6]. Дискомфорт и боль в животе присутствуют у 45-50% пациентов с МПН, продемонстрировано увеличение риска ВЗК в 2,4 раза при МПН по сравнению с общей популяцией. ХВ ответственно за большую часть симптомов и способствует развитию и прогрессированию как ВЗК, в частности ЯК, так и МПН [1][4].
Определение тактики ведения пациента вызывало трудности в связи с ассоциацией высокого риска тромботических и геморрагических осложнений вследствие сочетания ВЗК и ИП, осложненного коронарного тромбоза и необходимости длительной ДАТ. Терапия комбинацией АСК и тикагрелора, в сочетании с азатиоприном и месалазином, а также циторедуктивной терапией гидроксикарбамидом позволила стабилизировать течение заболеваний и избежать осложнений.
Заключение
ИБС явилась первой причиной обращения пациента за медицинской помощью, позволила установить диагноз ЯК и ИП. Вместе с тем ИМ, очевидно, был связан с тромбозом на фоне хронического МПН и ВЗК. Сложности представляет ведение таких пациентов в связи с высоким риском тромботических и геморрагических осложнений. Назначение ДАТ в нашем случае не было ассоциировано с развитием кровотечений. МПН, ВЗК следует учитывать у пациентов и ранним дебютом ИБС для своевременной их диагностики и разработки плана вторичной профилактики. Лечение острого ИМ требует мультидисциплинарного и ориентированного на пациента подхода для обеспечения безопасности и улучшения результатов.
Информированное согласие. От пациента получено письменное добровольное информированное согласие на публикацию описания клинического случая (дата подписания 30.07.2024).
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Lazou A, Ikonomidis I, Bartekova M, et al. Chronic inflammatory diseases, myocardial function and cardioprotection. Br J Pharmacol. 2020;177(23):5357-74. doi:10.1111/bph.14975.
2. Harbord M, Annese V, Vavricka SR, et al. European Crohn's and Colitis Organisation. The First European Evidence-based Consensus on Extra-intestinal Manifestations in Inflammatory Bowel Disease. J Crohns Colitis. 2016;10(3):239-54. doi:10.1093/ecco-jcc/jjv213.
3. Fumery M, Xiaocang C, Dauchet L, et al. Thromboembolic events and cardiovascular mortality in inflammatory bowel diseases: a meta-analysis of observational studies. J Crohns Colitis. 2014;8(6):469-79. doi:10.1016/j.crohns.2013.09.021.
4. Soyfer EM, Fleischman AG. Myeloproliferative neoplasms — blurring the lines between cancer and chronic inflammatory disorder. Front Oncol. 2023;13:1208089. doi:10.3389/fonc.2023.1208089.
5. Rungjirajittranon T, Owattanapanich W, Ungprasert P, et al. A systematic review and metaanalysis of the prevalence of thrombosis and bleeding at diagnosis of Philadelphianegative myeloproliferative neoplasms. BMC Cancer. 2019;19(1):184. doi:10.1186/s12885-019-5387-9.
6. Bak M, Jess T, Flachs EM, et al. Risk of Inflammatory Bowel Disease in Patients with Chronic Myeloproliferative Neoplasms: A Danish Nationwide Cohort Study. Cancers (Basel). 2020;12(9):2700. doi:10.3390/cancers12092700.
7. Benevolo G, Marchetti M, Melchio R, et al. Diagnosis and Management of Cardiovascular Risk in Patients with Polycythemia Vera. Vasc Health Risk Manag. 2023;19:765-78. doi:10.2147/VHRM.S429995.
8. Cappello M, Licata A, Calvaruso V, et al. Increased expression of markers of early atherosclerosis in patients with inflammatory bowel disease. Eur J Intern Med. 2017;37: 83-
9. doi:10.1016/j.ejim.2016.10.004. 9. Andrade AR, Barros LL, Azevedo MFC, et al. Risk of thrombosis and mortality in inflammatory bowel disease. Clin Transl Gastroenterol. 2018;9(4):142. doi:10.1038/s41424-018-0013-8.
10. Aniwan S, Pardi DS, Tremaine WJ, Loftus EV Jr.Increased Risk of Acute Myocardial Infarction and Heart Failure in Patients With Inflammatory Bowel Diseases. Clin Gastroenterol Hepatol. 2018;16(10):1607-15.e1. doi:10.1016/j.cgh.2018.04.031.
11. Cainzos-Achirica M, Glassner K, Zawahir HS, et al. Inflammatory Bowel Disease and Atherosclerotic Cardiovascular Disease: JACC Review Topic of the Week. J Am Coll Cardiol. 2020;76(24):2895-905. doi:10.1016/j.jacc.2020.10.027.
12. Kristensen SL, Ahlehoff O, Lindhardsen J, et al. Disease activity in inflammatory bowel disease is associated with increased risk of myocardial infarction, stroke and cardiovascular death — a Danish nationwide cohort study. PLoS One. 2013;8(2):e56944. doi:10.1371/journal.pone.0056944.
13. Jaaouani A, Ismaiel A, Popa S‐L, Dumitrascu DL. Acute coronary syndromes and inflammatory bowel disease: the gut—heart connection. J Clin Med. 2021;10:4710. doi:10.3390/jcm10204710.
14. Kroll MH, Michaelis LC, Verstovsek S.Mechanisms of thrombogenesis in polycythemia vera. Blood Rev. 2015;29(4):215-21. doi:10.1016/j.blre.2014.12.002.
15. Hultcrantz M, Björkholm M, Dickman PW, et al. Risk for Arterial and Venous Thrombosis in Patients With Myeloproliferative Neoplasms: A Population-Based Cohort Study. Ann Intern Med. 2018;168(5):317-25. doi:10.7326/M17-0028.
16. Драпкина О.М., Алмазова И.И., Смирнова А.В. и др. Нарушение мозгового кровообращения у пациента с полицитемией: клинический случай. Рациональная Фармакотерапия в Кардиологии. 2022;18(1):79-84. doi:10.20996/1819-6446-2022-02-10.
Об авторах
Е. В. ГордееваРоссия
к.м.н., врач-терапевт НИИ ККБ № 1, доцент кафедры терапии № 1
Краснодар
Конфликт интересов:
Нет
З. Г. Татаринцева
Россия
к.м.н., зав. кардиологическим отделением; врач-кардиолог высшей категории, ассистент кафедры кардиохирургии и кардиологии ФПК и ППС
Краснодар
Конфликт интересов:
Нет
М. В. Алексеенко
Россия
врач-кардиолог ГБУЗ "НИИ-ККБ № 1 им С. В. Очаповского"
Краснодар
Конфликт интересов:
Нет
К. О. Барбухатти
Россия
д.м.н., профессор, кардиохирург, зав. отделением кардиохирургии; зав. кафедрой кардиохирургии и кардиологии ФПК и ППС
Краснодар
Конфликт интересов:
Нет
Е. Д. Космачёва
Россия
д.м.н., профессор, зав. кафедрой терапии № 1 ФПК и ППС; зам. главного врача по лечебной части
Краснодар
Конфликт интересов:
Нет
Дополнительные файлы

|
1. Презентация случая | |
| Тема | ||
| Тип | Исследовательские инструменты | |
Скачать
(3MB)
|
Метаданные ▾ | |
- Инфаркт миокарда может быть связан с хроническими воспалительными и неопластическими заболеваниями, являясь первой причиной обращения больного за медицинской помощью.
- Хронические воспалительные заболевания кишечника, истинная полицитемия ассоциированы с высоким риском тромбозов.
- Клинический случай демонстрирует развитие инфаркта миокарда у пациента с язвенным колитом и истинной полицитемией, обращает внимание на важность системного подхода к диагностике и лечению таких коморбидных больных.
Рецензия
Для цитирования:
Гордеева Е.В., Татаринцева З.Г., Алексеенко М.В., Барбухатти К.О., Космачёва Е.Д. Инфаркт миокарда у молодого мужчины с язвенным колитом и истинной полицитемией. Клинический случай. Российский кардиологический журнал. 2025;30(5S):6085. https://doi.org/10.15829/1560-4071-2025-6085. EDN: FYROYX
For citation:
Gordeeva E.V., Tatarintseva Z.G., Alexeenko M.V., Barbuhatti K.О., Kosmacheva E.D. Myocardial infarction in a young man with ulcerative colitis and polycythemia vera: а case report. Russian Journal of Cardiology. 2025;30(5S):6085. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6085. EDN: FYROYX
JATS XML

















































