Перейти к:
Особенности течения и лечения острого инфаркта миокарда без подъема сегмента ST по данным регистра РЕГИОН-ИМ
https://doi.org/10.15829/1560-4071-2024-5843
EDN: ZBWORB
Аннотация
Цель. Охарактеризовать пациентов с острым инфарктом миокарда без подъема сегмента ST (ОИМбпST), госпитализированных в российские стационары, изучить их анамнестические, демографические и клинические характеристики, особенности лечения и госпитальные исходы, а также сравнить полученные результаты с данными предыдущих российских и зарубежных регистров острого коронарного синдрома.
Материал и методы. РЕГИОН-ИМ — Российский рЕГИстр Острого иНфаркта миокарда — многоцентровое проспективное наблюдательное исследование. В индивидуальную регистрационную карту пациента вносятся демографические и анамнестические данные, сведения о настоящем случае ИМ: время возникновения первых симптомов, первого контакта с медицинским персоналом и поступления в стационар; данные коронарографии (КАГ) и чрескожного коронарного вмешательства (ЧКВ), медикаментозной терапии, исходы индексной госпитализации.
Результаты. Всего за период с 01.11.2020 по 30.06.2023 в исследование было включено 3253 пациента с ОИМбпST из 73 стационаров (30 первичных сосудистых отделений, 17 из которых оснащены ангиографическими установками, и 43 региональных сосудистых центра) из 45 субъектов РФ. Пациенты очень высокого риска — 55% от всех пациентов. КАГ была выполнена 83,73% пациентов, у 81% КАГ была проведена ≤24 ч от госпитализации. ЧКВ проведено 62% пациентов с ОИМбпST. Медиана времени от первых симптомов до ЧКВ — 27 ч [10;77]; медиана времени от момента госпитализации до ЧКВ — 5 ч [1;20]. Госпитальная смертность составила 3%. В группе с КАГ, по сравнению с группой без КАГ, госпитальная смертность оказалась ниже (2% и 6%, соответственно; p<0,05). Пациентам с более высоким риском по шкалам GRACE, СRUSADE и ARC-HBR КАГ проводилась реже.
Заключение. У пациентов с ОИМбпST в российских регионах отмечается высокая частота выполнения КАГ и ЧКВ, в т. ч. в ранние сроки. Госпитальная смертность на низком уровне, особенно в группе инвазивной тактики лечения, и соответствует данным международных регистров. У тяжелых пациентов реваскуляризация проводится реже, чем у пациентов невысокого риска. Есть резерв в отношении увеличения частоты назначения современных эффективных антикоагулянтов и антиагрегантов. В целом можно говорить об улучшении качества лечения пациентов с ОИМбпST в последние годы.
Ключевые слова
Для цитирования:
Бойцов С.А., Шахнович Р.М., Терещенко С.Н., Эрлих А.Д., Певзнер Д.В., Гулян Р.Г., Рытова Ю.К., Хегя Д.В., Хафизов А.А., Кузьмичева Т.В., Потапова А.Н., Гаськова Е.Ю., Медведева Н.А., Горожанкина Т.А., Ставцева М.А., Ромах И.В. Особенности течения и лечения острого инфаркта миокарда без подъема сегмента ST по данным регистра РЕГИОН-ИМ. Российский кардиологический журнал. 2024;29(4):5843. https://doi.org/10.15829/1560-4071-2024-5843. EDN: ZBWORB
For citation:
Boytsov S.A., Shakhnovich R.M., Tereshchenko S.N., Erlikh A.D., Pevzner D.V., Gulyan R.G., Rytova Yu.K., Khegya D.V., Khafizov A.A., Kuzmicheva T.V., Potapova A.N., Gaskova E.Yu., Medvedeva N.A., Gorozhankina T.A., Stavtseva M.A., Romakh I.V. Particularities of the course and treatment of non-ST elevation acute myocardial infarction: data from the REGION-IM registry. Russian Journal of Cardiology. 2024;29(4):5843. (In Russ.) https://doi.org/10.15829/1560-4071-2024-5843. EDN: ZBWORB
Болезни системы кровообращения все еще занимают ведущее место по причинам инвалидности и смертности, в т. ч. среди трудоспособного населения, как в Российской Федерации (РФ), так и в большинстве стран мира.
Так, по данным крупного регистра GRACE (Global Registry of Acute Coronary Events), у пациентов, перенесших острый коронарный синдром (ОКС), смертность в течение 5 лет достигает 20%, при этом различий в смертности от острого инфаркта миокарда (ИМ) с подъемом сегмента ST (ОИМпST) и острого ИМ без подъема сегмента ST (ОИМбпST) не было (19% и 22%, соответственно) [1]. Госпитальная смертность от ОИМбпST по последним данным в среднем составляет 3,4% [2]. В РФ в 2020г в структуре смертности от болезней системы кровообращения 54,2% составила ишемическая болезнь сердца, число смертей от ИМ достигло 58079 [3].
ОИМбпST является наиболее частой формой манифестации ОКС [4][5]. По данным российской Автоматизированной системы мониторинга медицинской статистики, доля ОКС без подъема сегмента ST среди всех зарегистрированных случаев ОКС составляет 67,6%. При этом глобальной тенденцией последних лет является снижение заболеваемости ОИМпST при увеличении заболеваемости ОИМбпST по мере старения и большей коморбидности населения [6]. Дополнительной причиной увеличения частоты постановки диагноза ОИМбпST является появление высокочувствительных тестов для определения тропонинов [7].
Несмотря на заметные улучшения исходов у пациентов с ИМпST за последние два десятилетия, достигнутые благодаря правильной организации догоспитальной помощи, ранней реваскуляризации и активным стратегиям вторичной профилактики, по литературным данным краткосрочные и долгосрочные исходы у пациентов с ОИМбпST улучшаются в меньшей степени по сравнению с пациентами с ОИМпST, что, вероятно, отражает более сложный клинический фенотип пациентов с ОИМбпST, в т. ч. более старший возраст, большее количество сопутствующих заболеваний и более высокую вероятность перенесенного ранее ИМ и рецидивирующей ишемии, а также недостаточное использование реваскуляризации [8][9].
Клинические исходы ОИМбпST могут быть улучшены при своевременной верификации диагноза ОИМбпST, верной стратификации рисков и быстром направлении пациентов в специализированные стационары, где будет оказано лечение, в соответствии с клиническими рекомендациями. Наиболее достоверную информацию о характеристиках пациентов с тем или иным заболеванием, а также о лечении в реальной клинической практике предоставляют специально организованные наблюдательные клинические исследования — регистры. С 2020г в РФ проводится Регистр инфаркта миокарда, целью которого является получение и анализ данных об особенностях диагностики и лечения больных с острым ИМ в стационарах российских регионов, краткосрочных и отдаленных исходах.
Цель исследования заключается в том, чтобы на основании данных регистра РЕГИОН-ИМ охарактеризовать пациентов с ОИМбпST, госпитализированных в российские стационары, изучить их анамнестические, демографические и клинические характеристики, особенности лечения и госпитальные исходы, а также сравнить полученные результаты с данными предыдущих российских и зарубежных регистров ОКС.
Материал и методы
РЕГИОН-ИМ — Российский рЕГИстр Острого иНфаркта миокарда — многоцентровое проспективное наблюдательное исследование [10]. В регистр включались все пациенты, госпитализированные в стационары с установленным диагнозом острый ИМ на основании критериев Четвертого универсального определения ИМ Европейского общества кардиологов (ЕОК) (2018г). Включение пациентов в исследование проводилось после подписи пациентом или его законным представителем информированного согласия на участие в исследовании и согласия на обработку персональных данных. Протокол и информированное согласие одобрены Этическим комитетом ФГБУ "НМИЦК им. ак. Е. И. Чазова" Минздрава России. Данный проект был разработан и проводится в соответствии с этическими принципами Хельсинкской декларации, трехсторонним соглашением Международной конференции по гармонизации и Российским ГОСТом по надлежащей клинической практике. Исследование ведется на платформе "Quinta" (свидетельство о государственной регистрации программы ЭВМ № 2016615129 "Универсальный программный комплекс для сбора, обработки и управления территориально распределенными клинико-эпидемиологическими данными в режиме удаленного доступа, правообладатель АО "Астон Консалтинг"). В индивидуальную регистрационную карту вносились: демографические характеристики, клинико-анамнестические данные, сведения о настоящем случае ИМ (время возникновения первых симптомов, первого контакта с медицинским персоналом и поступления в стационар); данные лабораторных и инструментальных методов исследования, данные коронарографии (КАГ) и чрескожного коронарного вмешательства (ЧКВ), сведения о тромболитической терапии; лекарственная терапия (принимаемая пациентом на момент госпитализации, полученная на этапе догоспитальной помощи, проводимая в стационаре); клинические исходы в период стационарного лечения. Период наблюдения за пациентами разделен на 3 этапа: наблюдение в период пребывания в стационаре, через 6 и 12 мес. после включения в регистр.
Статистическая обработка данных проводилась с помощью программы IBM SPSS Statistic ver.24, R. Все полученные анамнестические, клинические, лабораторные данные были обработаны методом вариационной статистики. Для количественных параметров определяли среднее значение (М), среднеквадратическое отклонение (σ), ошибку среднего (m), медиану (Me), интерквартильный размах (IQR). Для сравнения двух независимых выборок по уровню какого-либо признака, измеренного количественно, использовался непараметрический статистический U-критерий Манна-Уитни. Для качественных данных определяли частоту встречаемости признака или события. Для сравнения частоты признака использовался критерий хи-квадрат.
Результаты
В регистре РЕГИОН-ИМ принимают участие стационары, входящие в инфарктную сеть в Центральном, Уральском, Сибирском, Приволжском, Дальневосточном и Северо-Западном федеральных округах (всего 45 субъектов РФ). Всего в исследовании участвовали 73 стационара — 30 с первичными сосудистыми отделениями и 43 региональных сосудистых центра. Из 30 отделений 17 оснащены ангиографическими установками (АУ). За период с 01.11.2020 по 30.06.2023 включено 3253 пациента с ОИМбпST.
Характеристика популяции. Демографические и клинико-анамнестические данные пациентов, включенных в исследование, представлены в таблице 1. Медиана возраста пациентов c ОИМбпST составила 66 лет, минимальный возраст — 27 лет, максимальный — 98 лет. При этом одну пятую от всех пациентов составляли пациенты ≥75 лет. Женщины составляли 36% от общего числа всех пациентов. По данным анамнеза подавляющее большинство пациентов имеет артериальную гипертензию; у порядка трети пациентов есть указание на перенесенный ИМ, хроническую сердечную недостаточность (ХСН), гиперлипидемию и курение.
В таблице 2 представлены основные временные интервалы, отражающие своевременность оказания медицинской помощи и реперфузии миокарда, и распределение пациентов относительно времени появления первых симптомов.
Данные при поступлении. У 54% пациентов на момент госпитализации сохранялись симптомы, при этом основным проявлением ОИМбпST являлись боль и дискомфорт в груди (42% от общего числа пациентов), причем у 54% за последние сутки до госпитализации зарегистрировано >1 болевого приступа (табл. 1). Пациентов с синкопе и остановкой кровообращения на момент поступления не зарегистрировано (табл. 1). Класс по Killip >I имели 12% пациентов, класс ≥III имели 5%.
Медиана времени от первых симптомов до первой электрокардиографии (ЭКГ) в общей группе пациентов с ОИМбпST составила 4 ч [ 1;15]; медиана времени от первых симптомов до госпитализации составила 5 ч [ 2;18] (табл. 2). Доля пациентов с временем "симптом-дверь" <24 ч составила 79,2%, доля пациентов с временем "симптом-дверь" ≥24 ч 20,7%.
Получить валидные данные индексов GRACE, CRUSADE и ARC-HBR оказалось возможным у 99,6% больных с ОИМбпST. Средний балл по шкале GRACE был равен 112,6 баллам, у 21% пациентов был >140, а 55% пациентов имели хотя бы один критерий "очень высокого риска". Средний балл по шкале CRUSADE составлял 35 баллов, что соответствует умеренному риску кровотечений, при этом 15% пациентов имели очень высокий риск кровотечений. Высокий риск кровотечений по шкале ARC-HBR имели 38% пациентов (табл. 1).
При первом определении средние значения уровней общего холестерина — 5,23±0,03 ммоль/л, расчетная скорость клубочковой фильтрации (рСКФ) — 65,65±0,41 мл/мин/1,72 м2. Среднюю или тяжелую степень анемии имели 5% пациентов.
Особенности лечения в стационаре. Лечение 91% пациентов проводилось в стационаре с АУ, при этом КАГ была выполнена 83,73% пациентов, у большинства (81%) КАГ была проведена в течение первых суток от момента госпитализации, у 69% пациентов использовался радиальный доступ. Поражение >1 коронарной артерии (КА) имели 67% пациентов, которым была проведена КАГ; при этом стентирование >1 КА за индексное событие было проведено у 5%. ЧКВ проведено 62% пациентов с ОИМбпST (табл. 3). На рисунке 1 отражен анализ частоты проведения ЧКВ в различных группах пациентов с ОИМбпST, составленных согласно возрастной и половой принадлежности. Медиана времени от первых симптомов до ЧКВ составила 27 ч [ 10;77]; медиана времени от момента госпитализации до ЧКВ составила 5 ч [ 1;20] (табл. 2).
В таблице 3 приведено сравнение демографических, клинико-анамнестических и ангиографических данных пациентов с ОИМбпST в зависимости от избранной тактики лечения. Пациенты, которым была проведена КАГ в течение госпитализации, сравнивались с пациентами, которым КАГ не проводилась. Пациенты, которым проводилась КАГ, в свою очередь, разделены на пациентов с ранней инвазивной и отложенной инвазивной стратегиями лечения.
Сравнение пациентов с КАГ и без КАГ
Пациенты, которым КАГ не проводилась, были старше, чаще относились к женскому полу, чаще имели такие факторы риска и коморбидные состояния, как перенесенный ранее ИМ, ХСН, фибрилляция предсердий и сахарный диабет в анамнезе, вес <60 кг, хроническая болезнь почек (ХБП), более высокая рСКФ и низкая средняя фракция выброса левого желудочка на момент поступления, при этом реже имели отягощенную наследственность и гиперлипидемию (табл. 3).
Группа пациентов, которым не была проведена КАГ, при поступлении имела статистически значимо более высокий риск ожидаемой смертности в течение 6 мес. по шкале GRACE и больший геморрагический риск согласно шкалам СRUSADE и ARC-HBR. Доля пациентов с систолическим артериальным давлением <90 мм рт.ст. при поступлении также оказалась больше в группе без КАГ.
Среди пациентов, в отношении которых не применялась КАГ, при поступлении чаще присутствовали такие жалобы, как одышка, слабость, сердцебиение.
При этом в группе с КАГ, по сравнению с пациентами, которым не проводилась КАГ, оказалась статистически значимо длительнее средняя продолжительность госпитализации (9,01 и 6,55 дней, соответственно), однако госпитальная смертность оказалась ниже (2% и 6%, соответственно; p<0,05). У 26,3% пациентов из группы выполненной КАГ в дальнейшем ЧКВ не проводилось. Среди пациентов, которым была проведена КАГ без последующего ЧКВ, 26,5% не имели стенотического поражения коронарного русла, а у 59,8% было поражено >1 КА.
Сравнение пациентов с ранней инвазивной и отложенной инвазивной тактиками лечения
У пациентов из группы ранней инвазивной стратегии по сравнению с отложенной инвазивной стратегией лечения статистически значимо выше была средняя рСКФ (67,2 и 64,6 мл/мин/1,72 м2, соответственно; p<0,05), ниже средний балл по CRUSADE (33,71 и 35,88, соответственно; p<0,05), а также чаще сохранялись симптомы на момент поступления, в т. ч. боль и дискомфорт в грудной клетке (табл. 3).
При этом средний балл по шкале GRACE был невысоким в обеих группах. Среди пациентов с выполненной КАГ в течение суток от госпитализации ЧКВ проводилось чаще, чем у пациентов с отложенной инвазивной стратегией лечения (76% и 66%, соответственно; p<0,05). Таким образом, приблизительно треть пациентов с КАГ >24 ч от момента поступления получили только медикаментозную терапию.
В ранней инвазивной группе средняя продолжительность госпитализации была ниже (8,71 и 10,3 дней, соответственно; p<0,05), при этом различие в госпитальной смертности между ранней и отложенной инвазивными стратегиями лечения не достигало статистической значимости (3% и 1%, соответственно; p>0,05).
Пациенты очень высокого риска
В таблице 4 отражено сравнение пациентов с ОИМбпST очень высокого и высокого рисков. К категории очень высокого риска согласно действующим клиническим рекомендациям ЕОК в нашем исследовании отнесены пациенты с гемодинамической нестабильностью или кардиогенным шоком, рецидивирующей или продолжающейся стенокардией, рефрактерной к медикаментозной терапии, острой сердечной недостаточностью, обусловленной продолжающейся ишемией миокарда, остановкой кровообращения, возникшей после поступления в стационар, механическими осложнениями [11]. Данные о жизнеугрожающих аритмиях и рецидивирующих динамических изменениях ЭКГ, соответствующих ишемии, также являющиеся критериями очень высокого риска, недоступны в нашем регистре, т. к. тип аритмии при поступлении не уточняется, а данные ЭКГ доступны только на момент поступления, что делает невозможным анализ их динамики. Примерно 55% пациентов, включенных в наше исследование, в ходе анализа были отнесены к очень высокому риску, при этом основным критерием, на основании которого больных относили к категории очень высокого риска, была продолжающаяся боль за грудиной (96%). Частота других критериев: 9% пациентов соответствовали Killip ≥III, 5% имели при поступлении симптомы острой сердечной недостаточности, а 3% — кардиогенного шока.
В группе очень высокого риска по сравнению с группой высокого риска статистически значимо больше женщин (41,3% и 29,8%, соответственно; p<0,05), пациентов ≥75лет (24,1% и 16,3%, соответственно; p<0,05), реже проводились КАГ (77,8% и 91,1%, соответственно; p<0,05) и ЧКВ (55,7% и 69,6%, соответственно; p<0,05), при этом госпитальная смертность была выше (5,0% и 0,7%, соответственно; p<0,05) (табл. 4).
Медикаментозная терапия ОИМбпST
Парентеральные антикоагулянты в стационаре получали 68% пациентов. В таблице 5 приведена частота применения различных парентеральных антикоагулянтов в течение госпитализации при лечении пациентов с ОИМбпST. В таблице 6 отражена частота назначения различных медикаментозных препаратов на момент выписки.
Таблица 1
Демографическая и клинико-анамнестическая характеристика пациентов с ОИМбпST, включенных в исследование (n=3253)
|
Возраст, годы (M±m) |
66,07±0,2 |
|
Возраст, годы (Ме, min-max) |
66,08 (27-98) |
|
Возраст <50 лет, % |
8 |
|
Возраст ≥75 лет, % |
21 |
|
Женщины, % |
36 |
|
Пациенты с высшим образованием, % |
13 |
|
Работающие, % |
27 |
|
Пациенты, проживающие с семьей, % |
81 |
|
Вес <60 кг, % |
7 |
|
Средний ИМТ, кг/м2 (M±m) |
28,83±0,09 |
|
Среднее значение общего холестерина, ммоль/л (M±m) |
5,23±0,03 |
|
Среднее значение ЛНП, ммоль/л (M±m) |
3,26±0,02 |
|
Гемоглобин ≤10 г/дл, % |
5 |
|
Средняя рСКФ, мл/мин/1,72 м2 (M±m) |
65,65±0,38 |
|
ХБП (рСКФ по CKD-EPI <60 мл/мин/1,72 м2), % |
34 |
|
Средняя ФВ ЛЖ при поступлении, % (M±m) |
51,59±0,18 |
|
Кардиоваскулярные коморбидные состояния |
|
|
Перенесенный инфаркт миокарда в анамнезе, % |
28 |
|
ЧКВ/АКШ, % |
16 |
|
Инсульт/транзиторная ишемическая атака в анамнезе, % |
9 |
|
Хроническая сердечная недостаточность, % |
34 |
|
Фибрилляция предсердий, % |
14 |
|
Кардиоваскулярные факторы риска |
|
|
Артериальная гипертензия, % |
91 |
|
Гиперлипидемия, % |
29 |
|
Сахарный диабет, % |
22 |
|
Курение, % |
31 |
|
Наследственность, % |
19 |
|
Общее состояние и сохраняющиеся симптомы при поступлении |
|
|
Кардиогенный шок, % |
2 |
|
Killip >1, % |
12 |
|
Killip ≥3, % |
5 |
|
Средняя ЧСС, уд./мин (M±m) |
78,2±0,3 |
|
Среднее САД, мм рт.ст. (M±m) |
139,49±0,4 |
|
Среднее ДАД, мм рт.ст. (M±m) |
82,97±0,2 |
|
Сохраняются симптомы на момент госпитализации, % |
54 |
|
>1 приступа боли за последние 24 ч, % |
54 |
|
Боль, дискомфорт в груди, % |
42 |
|
Одышка, удушье, % |
20 |
|
Слабость, % |
33 |
|
Сердцебиение, % |
8 |
|
Остановка кровообращения, % |
0 |
|
Синкопе, % |
0 |
|
Тошнота, рвота, % |
2 |
|
Другие симптомы, % |
3 |
|
Тип стационара, в который был госпитализирован пациент |
|
|
Госпитализированы в РСЦ и ПСО с АУ, % |
91 |
|
Госпитализированы в ПСО без АУ, % |
9 |
|
Характеристика популяции по шкалам GRACE, CRUSADE и ARC-HBR |
|
|
Балл по шкале GRACE >140, % |
21 |
|
Средний балл по шкале GRACE (M±m) |
112,57±0,6 |
|
Медиана балла по шкале GRACE (Ме [IQR]) |
111 [ 90;135] |
|
Средний балл по шкале CRUSADE (M±m) |
35,21±0,2 |
|
Балл по шкале CRUSADE >50, % |
15 |
|
Высокий риск кровотечений по ARC-HBR, % |
38 |
|
Пациенты очень высокого риска, % |
55,27 |
|
Глобальные тактики лечения |
|
|
КАГ, % |
83,73 |
|
— КАГ ≤24 ч от поступления, %* |
81 |
|
— КАГ >24 ч от поступления, %* |
19 |
|
ЧКВ, % |
62 |
|
АКШ, % |
0,6 |
|
Медикаментозное лечение, % |
37,4 |
|
Средняя продолжительность госпитализации, день (M±m) |
8,6±0,1 |
|
Госпитальная смертность, %** |
3 |
Примечание: M±m — среднее ± стандартная ошибка среднего, Me [IQR] — медиана [межквартильный размах]; * — доля от числа пациентов, которым провели КАГ, ** — все зарегистрированные случаи смерти были обусловлены сердечно-сосудистой причиной.
Сокращения: АКШ — аортокоронарное шунтирование, АУ — ангиографическая установка, ДАД — диастолическое артериальное давление, ИМТ — индекс массы тела, КАГ — коронарография, ЛНП — липопротеин низкой плотности, ПСО — первичное сосудистое отделение, рСКФ — расчетная скорость клубочковой фильтрации, РСЦ — региональный сосудистый центр, САД — систолическое артериальное давление, ФВ ЛЖ — фракция выброса левого желудочка, ХБП — хроническая болезнь почек, ЧКВ — чрескожное коронарное вмешательство, ЧСС — частота сердечных сокращений, ЭКГ — электрокардиограмма, шкала GRACE — Global Registry of Acute Coronary Events score, шкала CRUSADE — Can Rapid risk stratification of Unstable angina patients Suppress ADverse outcomes with Early implementation of the ACC/AHA guidelines.
Таблица 2
Временные интервалы (индикаторы качества оказания медицинской помощи)
|
Медиана времени от первых симптомов до первой ЭКГ, ч (Me [IQR]) |
4,00 [ 1;15] |
|
Медиана времени от первых симптомов до госпитализации, ч (Me [IQR]) |
5 [ 2;18] |
|
Пациенты, у которых время от первых симптомов до госпитализации <24 ч, % |
79,2 |
|
Медиана времени от первых симптомов до ЧКВ, ч (Me [IQR]) |
27,00 [ 10;77] |
|
Медиана времени от госпитализации до ЧКВ, ч (Me [IQR]) |
5,00 [ 1;20] |
|
Время появления симптомов |
|
|
— с 0:00 до 06:00, % |
24 |
|
— с 06:01 до 12:00, % |
38 |
|
— с 12:01 до 18:00, % |
22 |
|
— с 18:01 до 23:59, % |
16 |
Примечание: Me [IQR] — медиана [интерквартильный размах].
Сокращения: ЧКВ — чрескожное коронарное вмешательство, ЭКГ — электрокардиограмма.
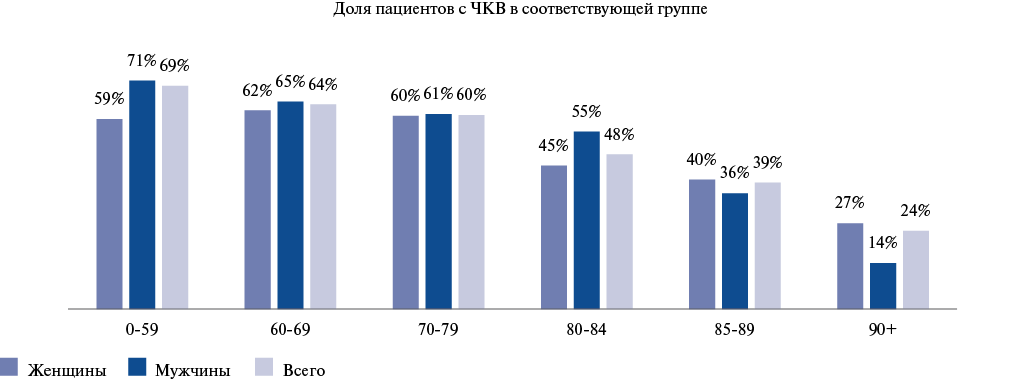
Рис. 1. Частота проведения ЧКВ у пациентов с ОИМбпST в группах, распределенных согласно полу и возрасту.
Сокращение: ЧКВ — чрескожное коронарное вмешательство.
Таблица 3
Сравнение демографических, клинико-анамнестических и ангиографических характеристик пациентов с ОИМбпST, включенных в исследование, в зависимости от реализации КАГ и времени его выполнения
|
С КАГ, n=2724 |
Без КАГ, n=529 |
p-value |
КАГ от поступления |
КАГ от поступления >24 ч, n=526 |
p-value |
|
|
Возраст, годы (M±m) |
65,18±0,21 |
70,62±1 |
<0,001 |
65,29±0,24 |
64,78±0,46 |
0,321 |
|
Возраст, годы (Ме, IQR) |
65,45 [ 58;72] |
70,76 [ 63;81] |
<0,001 |
65,48 [ 58;73] |
65,34 [ 58;72] |
0,291 |
|
Возраст <50 лет, % |
9 |
4 |
<0,001 |
9 |
8 |
0,496 |
|
Возраст ≥75 лет, % |
18 |
36 |
<0,001 |
18 |
16 |
0,252 |
|
Мужчины, % |
66 |
52 |
<0,001 |
66 |
67 |
0,739 |
|
Женщины, % |
34 |
48 |
<0,001 |
34 |
33 |
0,739 |
|
Вес <60 кг, % |
6 |
9 |
0,026 |
6 |
6 |
0,964 |
|
Средний ИМТ, кг/м2 (M±m) |
28,84±0,12 |
28,74±0,24 |
0,684 |
28,82±0,11 |
28,97±0,22 |
0,538 |
|
Среднее значение общего холестерина, |
5,22±0,03 |
5,28±0,07 |
0,644 |
5,23±0,03 |
5,13±0,06 |
0,161 |
|
Среднее значение ЛНП, ммоль/л (M±m) |
3,26±0,02 |
3,26±0,07 |
0,888 |
3,27±0,03 |
3,19±0,06 |
0,169 |
|
Гемоглобин ≤10 г/дл, % |
4 |
10 |
<0,001 |
4 |
3 |
0,270 |
|
Средняя рСКФ, мл/мин/1,72 м2 (M±m) |
66,73±0,04 |
60,27±1,06 |
<0,001 |
67,23±0,45 |
64,61±0,9 |
0,004 |
|
ХБП (рСКФ по CKD-EPI <60 мл/мин/1,72 м2), % |
32 |
45 |
<0,001 |
31 |
38 |
0,007 |
|
Средняя ФВ ЛЖ при поступлении, % (M±m) |
52,26±0,2 |
48,43±0,55 |
<0,001 |
52,32±0,25 |
51,41±0,46 |
0,567 |
|
Сердечно-сосудистые факторы риска |
||||||
|
Перенесенный ИМ в анамнезе, % |
26 |
38 |
<0,001 |
26 |
25 |
0,471 |
|
ЧКВ/АКШ, % |
17 |
12 |
0,002 |
17 |
16 |
0,497 |
|
Инсульт/ТИА, % |
9 |
10 |
0,406 |
9 |
10 |
0,696 |
|
ХСН, % |
31 |
50 |
<0,001 |
31 |
32 |
0,976 |
|
Фибрилляция предсердий, % |
13 |
18 |
0,005 |
14 |
12 |
0,306 |
|
Артериальная гипертензия, % |
91 |
91 |
0,554 |
91 |
89 |
0,196 |
|
Гиперлипидемия, % |
30 |
24 |
0,006 |
30 |
28 |
0,281 |
|
Сахарный диабет, % |
21 |
25 |
0,052 |
22 |
20 |
0,272 |
|
Курение, % |
34 |
20 |
<0,001 |
34 |
33 |
0,718 |
|
Наследственность, % |
20 |
12 |
<0,001 |
19 |
23 |
0,071 |
|
Общее состояние и симптомы при поступлении |
||||||
|
Кардиогенный шок, % |
1 |
2 |
0,220 |
1 |
1 |
0,985 |
|
Killip >1, % |
12 |
15 |
0,044 |
12 |
11 |
0,675 |
|
Killip ≥3, % |
5 |
7 |
0,014 |
5 |
5 |
0,999 |
|
САД <90 мм рт.ст., % |
0,8 |
2,1 |
0,013 |
0,7 |
0,6 |
0,918 |
|
Среднее САД, мм рт.ст. (M±m) |
140,10±0,47 |
136,49±1,1 |
0,003 |
140,24±0,5 |
139,61±1 |
0,593 |
|
Среднее ДАД, мм рт.ст. (M±m) |
83,24±0,23 |
81,66±0,6 |
0,013 |
83,33±0,3 |
82,92±0,5 |
0,471 |
|
Средняя ЧСС, уд./мин (M±m) |
77,8±0,3 |
80,5±0,8 |
0,004 |
78,03±0,38 |
76,85±0,69 |
0,135 |
|
Сохраняются симптомы на момент госпитализации, % |
50 |
74 |
<0,001 |
51 |
45 |
0,015 |
|
>1 приступа боли за последние 24 ч, % |
56 |
45 |
<0,001 |
56 |
52 |
0,092 |
|
Боль, дискомфорт в груди, % |
40 |
59 |
<0,001 |
40 |
33 |
0,001 |
|
Одышка, удушье, % |
16 |
40 |
<0,001 |
16 |
17 |
0,544 |
|
Слабость, % |
30 |
51 |
<0,001 |
30 |
28 |
0,244 |
|
Сердцебиение, % |
5 |
23 |
<0,001 |
5 |
5 |
0,999 |
|
Остановка кровообращения, % |
0 |
0 |
— |
0,00 |
0,00 |
— |
|
Синкопе, % |
0,2 |
0,4 |
0,706 |
0,00 |
0,00 |
— |
|
Тошнота, рвота, % |
2 |
2 |
0,710 |
2 |
1 |
0,439 |
|
Другие симптомы, % |
2 |
7 |
<0,001 |
2 |
3 |
0,415 |
|
Госпитализированы в РСЦ и ПСО с АУ, % |
99,96 |
45 |
<0,001 |
100,0 |
99,8 |
0,438 |
|
Госпитализированы в ПСО без АУ, % |
0,04 |
55 |
<0,001 |
0,00 |
0,2 |
0,438 |
|
Характеристика популяции по шкалам GRACE, CRUSADE и ARC-HBR |
||||||
|
Балл по шкале GRACE >140, % |
16 |
45 |
<0,001 |
17 |
14 |
0,131 |
|
Cредний балл по шкале GRACE (M±m) |
108,17±0,6 |
135,23±1,5 |
<0,001 |
108,60±0,7 |
106,39±1,3 |
0,126 |
|
Средний балл по CRUSADE score (M±m) |
34,13±0,26 |
40,78±0,7 |
<0,001 |
33,71±0,3 |
35,88±0,6 |
0,001 |
|
Таблица 3. Продолжение |
||||||
|
С КАГ, n=2724 |
Без КАГ, n=529 |
p-value |
КАГ от поступления |
КАГ от поступления >24 ч, n=526 |
p-value |
|
|
Балл по шкале CRUSADE score >50, % |
13 |
27 |
<0,001 |
12 |
16 |
0,005 |
|
Высокий риск кровотечений по ARC-HBR, % |
35 |
51 |
<0,001 |
35 |
35 |
0,973 |
|
Количество пораженных артерий |
||||||
|
>1 КА, % (без ствола) |
65 |
— |
66 |
61 |
0,024 |
|
|
>1 КА, % (со стволом) |
67 |
— |
68 |
63 |
0,029 |
|
|
1. 1 КА за исключением ствола ЛКА, % |
26 |
— |
26 |
29 |
0,165 |
|
|
2. 1 КА ствола ЛКА, % |
1 |
— |
0 |
1 |
0,591 |
|
|
3. 2 КА за исключением ствола ЛКА, % |
28 |
— |
29 |
25 |
0,061 |
|
|
4. 3 КА за исключением ствола ЛКА, n % |
37 |
— |
38 |
37 |
0,670 |
|
|
5. Нормальные КА (нет стенозов ≥50% и окклюзий), % |
7 |
— |
7 |
9 |
0,129 |
|
|
Инфаркт-связанная артерия |
||||||
|
Дисфункция шунта, % |
1 |
— |
1 |
0,2 |
0,412 |
|
|
Ствол ЛКА, % |
3 |
— |
3 |
3 |
0,725 |
|
|
ПНА, % |
31 |
— |
32 |
29 |
0,300 |
|
|
ОА, % |
20 |
— |
22 |
15 |
<0,001 |
|
|
ПКА, % |
19 |
— |
19 |
19 |
0,836 |
|
|
Тактика лечения |
||||||
|
ЧКВ, % |
74 |
— |
76 |
66 |
<0,001 |
|
|
АКШ, % |
0,7 |
— |
0,7 |
0,6 |
0,918 |
|
|
Медикаментозная терапия, % |
25,3 |
100 |
<0,001 |
23,3 |
33 |
<0,001 |
|
Количество и наименование стентированных КА |
||||||
|
Стент(ы) в 1 артерии, % |
59 |
— |
61 |
53 |
0,003 |
|
|
Стент(ы) в 2 артериях, % |
5 |
— |
6 |
4 |
0,192 |
|
|
Стент(ы) в 3 артериях, % |
1 |
— |
1 |
1 |
0,999 |
|
|
Стентирование ствола ЛКА, % |
3 |
— |
3 |
3 |
0,560 |
|
|
Стентирование ПНА, % |
30 |
— |
31 |
28 |
0,259 |
|
|
Стентирование ОА, % |
19 |
— |
21 |
13 |
<0,001 |
|
|
Стентирование ПКА, % |
19 |
— |
19 |
18 |
0,617 |
|
|
Стентирование шунта, % |
0,48 |
— |
0,55 |
0,19 |
0,475 |
|
|
Средняя сумма покрытых стентов, (M±m) |
1,43±0,17 |
— |
1,44±0,19 |
1,39±0,04 |
0,003 |
|
|
Реваскуляризация у многососудистых пациентов |
||||||
|
ЧКВ на 1 КА (ИСА), % |
86 |
— |
86 |
88 |
0,329 |
|
|
ЧКВ на >1 КА, % |
11 |
— |
12 |
10 |
0,284 |
|
|
Нет информации |
3 |
— |
2 |
2 |
0,999 |
|
|
Применение ингибитора GP IIb/IIIa, % |
0,55 |
— |
0,55 |
0,38 |
0,887 |
|
|
Тромбоаспирация, % |
2,94 |
— |
3,28 |
1,52 |
0,045 |
|
|
Радиальный доступ при ЧКВ, % |
69 |
— |
71 |
63 |
<0,001 |
|
|
Медиана времени от первых симптомов до первой ЭКГ, ч |
3 [ 1;14] |
6 [ 2;23] |
<0,001 |
3,5 [ 1;13] |
3 [ 1;15] |
0,380 |
|
Медиана времени от первых симптомов до ЧКВ, ч |
27 [ 10;77] |
— |
— |
20 [ 8;60] |
77 [ 48;167] |
0,567 |
|
Средняя продолжительность госпитализации, день (M±m) |
9,01 |
6,55±0,2 |
<0,001 |
8,71±0,1 |
10,3 |
<0,001 |
|
Госпитальная смертность, % |
2 |
6 |
<0,001 |
3 |
1 |
<0,001 |
Примечание: M±m — среднее ± стандартная ошибка среднего, Me [IQR] — медиана [межквартильный размах].
Сокращения: АКШ — аортокоронарное шунтирование, АУ — ангиографическая установка, ДАД — диастолическое артериальное давление, ИМ — инфаркт миокарда, ИМТ — индекс массы тела, ИСА — инфаркт-связанная артерия, ЛНП — липопротеин низкой плотности, КА — коронарная артерия, КАГ — коронарография, ЛКА — левая коронарная артерия, ОА — огибающая артерия, ПКА — правая коронарная артерия, ПНА — передняя нисходящая артерия, ПСО — первичное сосудистое отделение, рСКФ — расчетная скорость клубочковой фильтрации, РСЦ — региональный сосудистый центр, САД — систолическое артериальное давление, ТИА — транзиторная ишемическая атака, ФВ ЛЖ — фракция выброса левого желудочка, ХБП — хроническая болезнь почек, ХСН — хроническая сердечная недостаточность, ЧКВ — чрескожное коронарное вмешательство, ЧСС — частота сердечных сокращений, ЭКГ — электрокардиограмма, GRACE — Global Registry of Acute Coronary Events score, шкала CRUSADE — Can Rapid risk stratifi cation of Unstable angina patients Suppress ADverse outcomes with Early implementation
of the ACC/AHA guidelines.
Таблица 4
Сравнение демографических и клинико-анамнестических характеристик и госпитальной смертности пациентов с ОИМбпST очень высокого риска и высокого риска
|
|
Пациенты с ОИМбпST |
Пациенты с ОИМбпST не "очень высокого риска", n=1455 |
p-value |
|
Женщины, % |
41,3 |
29,8 |
<0,001 |
|
Cредний возраст, лет (M±m) |
67±0,27 |
65±0,29 |
<0,001 |
|
Возраст ≥75 лет, % |
24,1 |
16,3 |
<0,001 |
|
Медиана времени от первого симптома до первого ЭКГ, ч (Ме, IQR) |
4 [ 1;16] |
3 [ 1;14] |
0,046 |
|
Медиана времени от госпитализации до ЧКВ, ч (Ме, IQR) |
4 [ 1;18] |
7 [ 1;22] |
<0,001 |
|
Медиана времени от первых симптомов до ЧКВ, ч (Ме, IQR) |
25 [ 9;76] |
28 [ 12;78] |
0,016 |
|
КАГ, % |
77,8 |
91,1 |
<0,001 |
|
Поражение >1 КА (без ствола ЛКА), % |
52 |
58 |
<0,001 |
|
Поражение >1 КА (со стволом ЛКА), % |
54 |
59 |
0,001 |
|
ЧКВ, % |
55,7 |
69,6 |
<0,001 |
|
Госпитальная смертность, % |
5,0 |
0,7 |
<0,001 |
Сокращения: КАГ — коронарография, ЛКА — левая коронарная артерия, ОИМбпST — острый инфаркт миокарда без подъема сегмента ST, ЭКГ — электрокардиограмма, ЧКВ — чрескожное коронарное вмешательство.
Таблица 5
Парентеральная антикоагулянтная терапия пациентов с ОИМбпST, включенных в исследование
|
|
Все, n=3253 |
С КАГ, n=2724 |
Без КАГ, n=529 |
p-value |
|
НФГ, % |
37,0 |
34,8 |
48,4 |
<0,001 |
|
НМГ, % |
38,9 |
39,1 |
37,8 |
0,608 |
|
— Эноксапарин натрия, % |
34,0 |
33,5 |
36,3 |
0,232 |
|
— Другой НМГ, % |
4,9 |
5,6 |
1,5 |
<0,001 |
|
Фондапаринукс, % |
5,0 |
6,0 |
2,0 |
<0,001 |
Сокращения: КАГ — коронарография, НМГ — низкомолекулярный гепарин, НФГ — нефракционированный гепарин.
Таблица 6
Медикаментозная терапия пациентов с ОИМбпST при выписке в зависимости от тактики лечения
|
Все, n=2945* |
C КАГ, n=2551* |
Без КАГ, n=394* |
p-value |
|
|
Аспирин, % |
78 |
83 |
55 |
<0,001 |
|
Клопидогрел, % |
54 |
52 |
63 |
<0,001 |
|
Тикагрелор, % |
32 |
38 |
4 |
<0,001 |
|
ПОАК, % |
11 |
12 |
9 |
0,123 |
|
Варфарин, % |
2 |
1 |
3 |
0,070 |
|
Бета-блокаторы, % |
79 |
82 |
63 |
<0,001 |
|
Статины, % |
87 |
90 |
71 |
<0,001 |
|
Диуретики, % |
7 |
7 |
6 |
0,473 |
|
иАПФ/АРА II, % |
77 |
80 |
59 |
<0,001 |
|
Режимы антитромботической терапии при выписке |
||||
|
Тройная терапия (аспирин + ингибитор P2Y12** + антикоагулянт), % |
6 |
7 |
3 |
0,008 |
|
Двойная антиагрегантная терапия (аспирин + ингибитор P2Y12), % |
72 |
74 |
54 |
<0,001 |
|
Ингибитор P2Y12 + ПОАК, % |
6 |
5 |
8 |
0,081 |
|
Аспирин + ПОАК, % |
0 |
0 |
1 |
0,654 |
|
Монотерапия аспирином, % |
2 |
2 |
5 |
0,001 |
|
Монотерапия ингибитором P2Y12, % |
11 |
9 |
24 |
<0,001 |
|
Монотерапия ПОАК, % |
0,51 |
0,4 |
1,27 |
0,058 |
|
Без антитромботической терапии совсем, % |
1 |
0,5 |
4,3 |
<0,001 |
Примечание: * — число пациентов, для которых в регистре есть данные о терапии при выписке, ** — ингибитор P2Y12-рецепторов тромбоцитов.
Сокращения: АРА II — антагонист рецепторов ангиотензина II, иАПФ — ингибиторы ангиотензинпревращающего фермента, КАГ — коронарография, ПОАК — прямые пероральные антикоагулянты.
Обсуждение
Характеристика популяции регистра РЕГИОН-ИМ и сравнение ее особенностей с европейскими данными
Традиционно при представлении данных регистров их принято сравнивать с данными других похожих регистров. При сравнении демографических и анамнестических данных нашего регистра с отечественным регистром РЕКОРД-3 восьмилетней давности обращает на себя внимание меньшее число женщин в нашем регистре (44% и 36%), меньшая частота перенесенного ИМ (38% и 28%), ХСН (34% и 56%), практически девятикратное увеличение доли пациентов с ХБП (4% и 34%). При этом мало отличались средний возраст пациентов (65,8 и 66,08 лет), а также доля пациентов с сахарным диабетом (20% и 22%), известной гиперлипидемией (31% и 29%), фибрилляцией предсердий (15% и 14%), перенесенными ЧКВ/коронарным шунтированием (18% и 16%) и инсультом (7% и 9%) [12].
Одним из последних зарубежных регистров, представляющих большой интерес, является ACVC-EAPCI EORP NSTEMI, в котором изучались особенности и контроль качества лечения пациентов с ИМ без подъема сегмента ST (ИМбпST) в странах-членах ЕОК. Данные опубликованы в феврале 2023г [13]. Этот регистр является совместной инициативой Ассоциации неотложной сердечно-сосудистой помощи (ACVC) и Европейской ассоциации чрескожных сердечно-сосудистых вмешательств (EAPCI) под эгидой Программы европейских наблюдательных исследований (EORP) ЕОК, предназначенной для оценки соответствия лечения ОИМбпST клиническим рекомендациям и выявления преград для реализации предписанных стандартов. В данной публикации анализируемые страны стратифицированы согласно доходам и классификации Всемирного банка. РФ, согласно доходной классификации стран Всемирного банка 2021г, относится к странам с доходом выше среднего, ввиду чего в первую очередь сравнение проводилось со странами из той же группы.
В регистре РЕГИОН-ИМ по сравнению с данными стран с доходами выше среднего, включенных в регистр ACVC-EAPCI EORP NSTEMI, медиана возраста включенных пациентов была аналогичной (66 и 64 лет, соответственно), как и доля пациентов ≥75 лет (21% и 21,5%, соответственно). Доля женщин в РЕГИОН-ИМ оказалась немного выше (36% и 31,4%, соответственно).
При сравнении наличия кардиоваскулярных факторов рисков обращает на себя внимание значимо большая частота артериальной гипертензии и ХБП у пациентов, включенных в наш регистр, по сравнению со странами с доходом выше среднего (91% и 72,9%, соответственно, для АГ; 34% и 13,2%, соответственно, для ХБП). При этом доля пациентов-курильщиков (31% и 56,6%, соответственно) и пациентов с сахарным диабетом (22% и 40,5%, соответственно) и гиперлипидемией (29% и 45,3%, соответственно) намного меньше, чем в ACVC-EAPCI EORP NSTEMI.
Примечательно, что примерно треть пациентов в РЕГИОН-ИМ имели в анамнезе ХСН, которая явилась наиболее частым кардиоваскулярным коморбидным состоянием (34%), что отличается от европейских данных, согласно которым лишь один пациент из пяти имел ХСН (20,0%). Частота перенесенного ИМ и ЧКВ в анамнезе у пациентов в РЕГИОН-ИМ оказались немного меньше, чем в ACVC-EAPCI EORP NSTEMI (28% и 34,5%, соответственно, для ИМ; 16% и 25,5%, соответственно, для ЧКВ).
Пациенты из РЕГИОН-ИМ имели меньшую медиану баллов по шкале GRACE, чем пациенты из регистра ACVC-EAPCI EORP NSTEMI (111 [ 90;135] и 139 [ 116;163], соответственно), при этом доля пациентов "очень высокого риска" была практически равной (55,3% и 54,6%, соответственно) [14]. Доля пациентов с Killip III или IV на момент поступления была схожей в двух регистрах (5% и 6,2%).
Догоспитальные задержки
Медиана времени от первых симптомов до первичного медицинского контакта (первой ЭКГ) в группе пациентов с ОИМбпST в регистре РЕГИОН-ИМ составила 4 ч, что немного меньше аналогичного показателя в регистре FAST-MI 2015 (4,6 ч [ 1,7;15,6]) [15].
Медиана времени от начала симптомов до госпитализации оказалась меньше на 2,7 ч, чем в отечественном регистре РЕКОРД-3 восьмилетней давности (5,0 ч [ 2;18] и 7,7 ч [ 3,0;28,0], соответственно) и меньше соответствующего показателя в странах с доходом выше среднего в регистре ACVC-EAPCI EORP NSTEMI (5,0 ч [ 2;18] и 7,5 ч [ 2,3;29,8], соответственно), при этом была практически равной показателю в странах с высоким доходом (5,0 ч [ 2;18] и 5,6 ч [ 2,1;23,7]) [14]. По данным крупного мультицентрового южнокорейского регистра ОИМ KAMIR-NIH, в который включили 6544 пациентов с ОИМбпST (2011-2015гг), количество пациентов со временем "симптом-дверь" ≥24 ч составило 27,9%, при этом в группе пациентов со временем "симптом-дверь" ≥24 ч была очень большая медиана задержки времени (медиана 72 ч [ 33,3;120,0]) [16]. В нашем регистре доля пациентов со временем "симптом-дверь" ≥24 ч была немного меньше — 20,7%.
Таким образом, в целом догоспитальные задержки при ОИМбпST в регистре РЕГИОН-ИМ соответствуют международным данным, при сравнении с некоторыми регистрами можно фиксировать более короткий период от симптомов до ЧКВ в РФ.
Особенности лечения ОИМбпST и госпитальная смертность согласно данным регистра РЕГИОН-ИМ, отечественным и зарубежным регистрам: выбор стратегии лечения
Всем пациентам с ОИМбпST, имеющим ≥1 критериев высокого риска, согласно клиническим рекомендациям ЕОК 2023г, за время госпитализации показана реализация инвазивной стратегии (класс рекомендаций I, уровень доказательности А) [11]. При этом ранняя инвазивная стратегия, определяемая как проведение КАГ и последующего ЧКВ при наличии показаний в течение <24 ч от момента поступления в стационар, показана всем пациентам высокого риска (класс рекомендаций снизился с I до IIa, уровень доказательности A) [11]. В клинических руководствах Американского колледжа кардиологов/Американской кардиологической ассоциации ранняя инвазивная стратегия рекомендуется для изначально стабилизированных пациентов с высоким риском ОКСбпST, а отсроченная инвазивная тактика фигурирует в них как разумная стратегия лечения для пациентов с высоким/средним риском (класс рекомендаций IIa и уровень доказательности B) [17]. Преимущество ранней инвазивной стратегии у пациентов с ОИМбпST показано в исследовании TIMACS (Timing of Intervention in Acute Coronary Syndrome) [18]. По данным относительно недавно опубликованных регистровых данных у пациентов c ОКСбпST высокого риска (≥140 баллов по шкале GRACE) проведение ранней КАГ ассоциировано со значительным снижением смертности (отношение рисков 0,79; 95% доверительный интервал: 0,62-0,98) [19]. Однако в других исследованиях, в т. ч. в опубликованном в 2023г рандомизированном контролируемом исследовании RAPID-trial [20-22], ранняя инвазивная стратегия значимо не снижала риски смерти и ИМ и влияла только на снижение рецидива ишемии и длительности пребывания в стационаре [21][22]. Таким образом, оптимальные сроки ЧКВ при ОИМбпST высокого риска окончательно не определены и требуют дальнейшего изучения. Пациентам с ОИМбпST, относящимся к очень высокому риску, показана экстренная КАГ (класс рекомендаций I) с последующим ЧКВ при наличии показаний [11].
По сравнению с отечественным регистром ОКС РЕКОРД-3 (2015г), в регистре РЕГИОН-ИМ доля пациентов, которым провели КАГ, оказалась практически вдвое больше и составила 83,73%, а доля пациентов, которым КАГ провели в интервале ≤24 ч от момента поступления, составила 67,4%, что мало отличается от последних данных шведского регистра SWEDEHEART (Swedish Web-system for Enhancement and Development of Evidence-based care in Heart disease Evaluated According to Recommended Therapies) (табл. 7) [12]. Так, по данным последнего отчета SWEDEHEART 2022, 87% пациентам с ИМбпST <80 лет в течение первых 3 сут. была проведена КАГ; при этом доля КАГ, выполненной в день поступления или спустя 1 день после госпитализации, независимо от возраста и оценки риска (GRACE) составила 70,8%. Госпитальная смертность среди всех пациентов с ОИМбпST по данным нашего регистра составила 3%, что также полностью соответствует данным SWEDEHEART 2022, где госпитальная смертность также была равна 3%. Важно подчеркнуть, что госпитальная смертность в нашем регистре статистически значимо была ниже в группе с КАГ по сравнению с группой без КАГ (2% и 6%, соответственно; p<0,05), но не значимо отличалась в группах ранней и отложенной КАГ (3% и 1%, соответственно; p>0,05).
В нашем регистре ЧКВ было выполнено 62% пациентов с ОИМбпST, что примерно втрое больше данных регистра РЕКОРД-3 (2015г). В РЕГИОН-ИМ 26,3% пациентов, которым проведена КАГ, по тем или иным причинам не проводилось ЧКВ. Так, у 26,5% пациентов, которым была проведена КАГ, но не было выполнено ЧКВ в индексную госпитализацию, не выявлено стенотического поражения коронарного русла (т. е. отсутствовали показания к реваскуляризации), а 59,8% из них, напротив, имели многососудистое поражение коронарного русла (поражено >1 КА).
Частота выполнения КАГ в РЕГИОН-ИМ была такой же, как в других странах с доходом выше среднего из регистра ACVC-EAPCI EORP NSTEMI (83,73% и 83,7%, соответственно), но уступала показателям стран с высоким доходом (83,73% и 91,0%, соответственно), однако частота ЧКВ была выше, чем в странах с доходом выше среднего (62% и 56,2%, соответственно) и была аналогичной странам с высоким доходом (62% и 62,7%, соответственно) (табл. 7). Общая госпитальная смертность в нашем регистре была приближена к госпитальной смертности в странах-членах ЕОК с уровнем доходов выше среднего (3% и 2,8%, соответственно) и оказалась выше, чем в странах с высоким доходом (3% и 1%, соответственно) (табл. 7) [14].
Таблица 7
Данные частоты инвазивных вмешательств и госпитальной смертности при ОИМбпST регистров РЕГИОН-ИМ, РЕКОРД-3 и зарубежных современных национальных регистров острого ИМ
|
Регистр (страна, сроки включения пациентов), n |
КАГ, % |
ЧКВ, % |
Госпитальная смертность, % |
|
РЕГИОН-ИМ (Россия, 01.11.2020 — 06.04.2023), n=3253 |
83,73 |
62 |
3 |
|
РЕКОРД-3 (Россия, 2015г), n=1493 [12] |
48* |
21* |
2,5* |
|
FAST-MI (Франция, 2015г), n=1941 [15] |
95 |
67 |
2,5 |
|
SWEDEHEART 2022 (Швеция, 2022г), n=** |
87 |
—** |
3 |
|
ACVC-EAPCI EORP NSTEMI Registry of the ESC |
83,7 |
56,2 |
2,8 |
|
ACVC-EAPCI EORP NSTEMI Registry of the ESC |
91,0 |
62,7 |
1,0 |
Примечание: * — среди всех пациентов с ОКС, включенных в регистр РЕКОРД-3, ** — в отчете отсутствуют данные.
Сокращения: ЕОК — Европейское общество кардиологов, КАГ — коронарография, ЧКВ — чрескожное коронарное вмешательство, РЕГИОН-ИМ — Российский рЕГИстр Острого иНфаркта миокарда, FAST-MI — French Registry on Acute ST-elevation and non-ST-elevation Myocardial Infarction, SWEDEHEART — Swedish Web-system for Enhancement and Development of Evidence-based care in Heart disease Evaluated According to Recommended Therapies, Association for Acute Cardiovascular Care (ACVC) and the European Association of Percutaneous Cardiovascular Interventions (EAPCI) under the umbrella of the EURObservational Research Programme (EORP).
Активной тактике лечения пациентов с ИМбпST придерживаются во Франции. По результатам регистра FAST-MI 2015 восьмилетней давности, 95% пациентов с ИМбпST подверглись инвазивной стратегии лечения, включая выполнение коронарной ангиографии во время поступления в первичный стационар, либо после перевода в учреждение с АУ; ЧКВ получили 67% пациентов. Однако доля пациентов с ранней КАГ, выполненной ≤24 от момента поступления, оказалась меньше, чем в регистре РЕГИОН-ИМ (50% и 67,4%, соответственно). При этом уже тогда примерно у 9 из 10 пациентов из регистра FAST-MI 2015 использовался радиальный доступ, что представляет собой прогресс по сравнению с предыдущими результатами FAST-MI 2010, в котором феморальный доступ использовался у одной трети пациентов [15]. В регистре РЕГИОН-ИМ в 2020-2023гг феморальный доступ также был применен примерно у одной трети пациентов.
В регистре РЕГИОН-ИМ пациенты в группе консервативного лечения по сравнению с пациентами, которым была проведена КАГ, были старше, чаще были женского пола, имели более высокий средний балл по шкале GRACE (108,2±0,6 и 135,2±1,5; p<0,05). Доля пациентов с GRACE >140 баллов также была значимо больше в группе без КАГ, практически в 3 раза (16% и 45%; p<0,05). Вместе с тем у пациентов в группе без КАГ также значимо выше, чем в группе с КАГ, был геморрагический риск (средний балл по CRUSADE 34,13±0,26 и 40,78±0,7, соответственно; p<0,05), и больше доля пациентов с очень высоким риском кровотечений (CRUSADE >50 баллов — 13% и 27%, соответственно; p<0,05). При этом консервативная стратегия лечения была связана с более высокой госпитальной смертностью.
Отдельного внимания заслуживает лечение пациентов "очень высокого риска", cоставляющих примерно половину всей популяции в нашем исследовании и вносящих основной вклад в госпитальную смертность. Несмотря на предписанное в клинических руководствах проведение КАГ в экстренном порядке данной группе пациентов, в регистре РЕГИОН-ИМ пациентам очень высокого риска по сравнению с пациентами высокого риска КАГ и ЧКВ проводились реже (77,8% и 91,1%, соответственно, p<0,05 для КАГ; 55,7% и 69,6%, соответственно, p<0,05 для ЧКВ). При этом госпитальная смертность, объяснимо, была значимо выше (5,0% и 0,7%, соответственно; p<0,05).
Парадокс риск-лечение у пациентов ОИМбпST
Обратная зависимость между тяжестью состояния пациента и применением инвазивной стратегии лечения была выявлена давно [23-25]. Данный феномен реальной клинической практики, при котором пациенты с ИМбпST с высокой вероятностью развития ишемических осложнений получают менее агрессивное лечение, чем пациенты с низкой вероятностью развития ишемических осложнений (реже получают надлежащую медикаментозную терапию в стационаре и своевременные КАГ/ЧКВ), описан ранее в научной литературе и известен как парадокс риска-лечения (risk-treatment paradox) [26][27]. Причины парадокса риска-лечения являются предметом изучения в настоящее время. Согласно имеющимся данным, его можно частично объяснить опасением врачей выполнять инвазивные процедуры у пациентов, которые, как считается, находятся в группе высокого риска развития процедурных осложнений (кровотечение, контраст-индуцированное острое почечное повреждение, инсульт и т. д.). Проблема субъективного принятия решений клиницистами при выборе между неинвазивной и инвазивной стратегиями лечения ОИМбпST была освещена в нескольких исследованиях [28], в которых показано, что при отсутствии формальной оценки рисков с помощью стандартных шкал, выявлена тенденция переоценки врачами риска, связанного с процедурой, и недооценки риска, связанного с заболеванием. Однако, несмотря на клинические рекомендации в отношении применения шкал для оценки ишемических и геморрагических рисков, их использование в реальной клинической практике до сих пор ограничено. При этом парадокс риска-лечения ассоциирован с плохими показателями выживаемости в течение 3-месячного периода после выписки из стационара [27], а также с худшими долгосрочными исходами [26]. Это подчеркивает необходимость точной оценки риска для выбора оптимальной стратегии лечения.
Особенности медикаментозной терапии
Согласно действующим клиническим рекомендациям ЕОК для пациентов с ОКСбпST, в отношении которых не предполагается ранняя инвазивная КАГ (<24 ч), в качестве антикоагулянта препаратом выбора является фондапаринукс (класс рекомендации I, уровень доказательности B) [11]. В нашем регистре отмечается очень малая частота назначения фондапаринукса (5%), не соответствующая числу пациентов с медикаментозной (37,4%) и поздней инвазивной стратегиями лечения (16,1% от общего числа пациентов), которые имеют преимущество от назначения фондапаринукса. Данный факт можно объяснить консерватизмом и недостаточной осведомленностью врачей о наличии альтернативы эноксапарину и нефракционированному гепарину, а также отсутствием в наличии фондапаринукса в стационарах.
Предписанная клиническими рекомендациями лекарственная терапия по данным нашего регистра при выписке была назначена большинству пациентов с ОИМбпST: 72% пациентов была назначена двойная антитромботическая терапия, 87% статины, 79% бета-блокаторы, 77% ингибиторы ангиотензинпревращающего фермента/антагонисты рецепторов ангиотензина II (иАПФ/АРА II). Данные результаты немного ниже, чем в регистре ACVC-EAPCI EORP NSTEMI: в странах с доходом выше среднего — 97% получили аспирин, 93% ингибиторы P2Y12, 96% статины, 89% бета-блокаторы, 81% иАПФ/АРА II; в странах с высоким доходом — 93% аспирин, 83% ингибиторы P2Y12, 94% статины, 82% бета-блокаторы, 76% иАПФ/АРА II [14].
В нашем регистре пациентам с КАГ, по сравнению с пациентами с исходно избранной консервативной тактикой лечения, помимо ожидаемо более частого назначения двойной антитромботической терапии, статистически значимо чаще назначались остальные предписанные клиническими рекомендациями препараты, в частности, статины, бета-блокаторы, иАПФ/АРА II. Это говорит о том, что уровень и качество лечения не может быть избирательным и ограничиваться одним аспектом: чем выше частота использования инвазивной стратегии, тем выше частота назначения препаратов с доказанной эффективностью.
Наиболее часто назначаемым ингибитором P2Y12 рецепторов тромбоцитов в нашем регистре, вне зависимости от избранной тактики лечения, являлся менее активный препарат, клопидогрел, что отличает наши данные от данных зарубежных регистров (в т. ч. данных последнего отчета регистра SWEDEHEART), где наиболее часто, особенно у пациентов с ЧКВ, назначался более эффективный тикагрелор, в соответствии с рекомендациями.
Ограничения исследования. В регистре принимают участие только стационары, входящие в инфарктную сеть, что исключает анализ случаев ОИМ в непрофильных стационарах; не все регионы РФ принимали участие в программе регистра.
Заключение
Согласно данным регистра РЕГИОН-ИМ у пациентов с ОИМбпST отмечается высокая частота выполнения КАГ и ЧКВ; в т. ч. в ранние сроки (≤24 ч от момента поступления). Госпитальная смертность на низком уровне, особенно в группе инвазивного лечения, и соответствует уровню этого показателя по данным международных регистров. Вместе с тем наше исследование подтверждает актуальность парадокса "риск-лечение": реваскуляризация у тяжелых пациентов проводится реже, чем у пациентов невысокого риска. Есть резерв в отношении увеличения частоты назначения современных эффективных антикоагулянтов и антиагрегантов. В целом можно говорить об улучшении качества лечения пациентов с ОИМбпST в последние годы.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Fox KA, Carruthers KF, Dunbar DR, et al. Underestimated and under-recognized: the late consequences of acute coronary syndrome (GRACE UK-Belgian Study). Eur Heart J. 2010;31(22):2755-64. doi:10.1093/eurheartj/ehq326.
2. Virani SS, Alonso A, Aparicio HJ, et al. Heart disease and stroke statistics-2021. Update a report from the American Heart Association writing group members on behalf of the American Heart Association Council on Epidemiology and Prevention Statistics Committee and Stroke Statistics Subcommittee. Circulation. 2021;143(8):e254-e743. doi:10.1161/CIR.0000000000000950.
3. Демографический ежегодник России. 2021: Стат.сб. Росстат. M., 2021. 256 c.
4. Jorgensen T, Capewell S, Prescott E, et al. Population-level changes to promote cardiovascular health. Eur J Prev Cardiol. 2013;20(3):409-21. doi:10.1177/2047487312441726.
5. Go AS, Mozaffarian D, Roger VL, et al. Heart disease and stroke statistics 2013 update: a report from the American Heart Associaton. Circulation. 2013;127(1):143-52. doi:10.1161/CIR.0b013e318282ab8f.
6. McManus DD, Gore J, Yarzebski J, et al. Recent trends in the incidence, treatment, and outcomes of patients with STEMI and NSTEMI. Am J Med. 2011;124(1):40-7. doi:10.1016/j.amjmed.2010.07.023.
7. Corcoran D, Grant P, Berry C. Risk stratification in non-ST elevation acute coronary syndromes: risk scores, biomarkers and clinical judgment. IJC Heart Vasc. 2015;8:131-7. doi:10.1016/j.ijcha.2015.06.009.
8. Chan MY, Sun JL, Newby LK, et al. Long-term mortality of patients undergoing cardiac catheterization for ST-elevation and non-ST-elevation myocardial infarction. Circulation. 2009;119(24):3110-7. doi:10.1161/CIRCULATIONAHA.108.799981.
9. Nguyen TM, Melichova D, Aabel EW, et al. Mortality in patients with acute coronary syndrome — a prospective 5-year follow-up study. J. Clin. Med. 2023;12(20):6598. doi:10.3390/jcm12206598.
10. Бойцов С. А., Шахнович Р. М., Эрлих А. Д. и др. Регистр острого инфаркта миокарда. РЕГИОН-ИМ — Российский рЕГИстр Острого иНфаркта миокарда. Кардиология. 2021;61(6):41-51. doi:10.18087/cardio.2021.6.n1595.
11. Byrne RA, Rossello X, Coughlan JJ, et al.; ESC Scientific Document Group. 2023 ESC Guidelines for the management of acute coronary syndromes. Eur Heart J. 2023;44(38):3720-826. doi:10.1093/eurheartj/ehad191.
12. Эрлих А. Д. от имени участников регистров РЕКОРД. Изменения в лечении пациентов с острым коронарным синдромом без подъема сегмента ST в клинической практике за последние несколько лет (данные серии российских регистров РЕКОРД). Кардиология. 2018;58(12):13-21. doi:10.18087/cardio.2018.12.10189.
13. Nadarajah R, Ludman P, Appelman Y, et al.; the NSTEMI Investigators. Cohort profile: the ESC EURObservational Research Programme Non-ST-segment elevation myocardial infraction (NSTEMI) Registry. European Heart Journal — Quality of Care and Clinical Outcomes. 2023;9(1):8-15. doi:10.1093/ehjqcco/qcac067/.
14. Nadarajah R, Ludman P, Laroche C, et al. Presentation, care, and outcomes of patients with NSTEMI according to World Bank country income classification: the ACVC-EAPCI EORP NSTEMI Registry of the European Society of Cardiology. European Heart Journal — Quality of Care and Clinical Outcomes. 2023;9(6):552-63. doi:10.1093/ehjqcco/qcad008.
15. Belle L, Cayla G, Cottin Y, et al. French Registry on Acute ST-elevation and non-ST-elevation Myocardial Infarction 2015 (FAST-MI 2015). Design and baseline data. Arch Cardiovasc Dis. 2017;110(6-7):366-78. doi:10.1016/j.acvd.2017.05.001.
16. Cha JJ, Bae SA, Park DW, et al. Clinical outcomes in patients with delayed hospitalization for non-ST-segment elevation myocardial infarction. J Am Coll Cardiol. 2022;79:311-23. doi:10.1016/j.jacc.2021.11.019.
17. Amsterdam EA, Wenger NK, Brindis RG, et al. 2014 AHA/ACC Guideline for the Management of Patients with Non-ST-Elevation Acute Coronary Syndromes: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines. J Am Coll Cardiol. 2014;64(24):e139-e228. doi:10.1016/j.jacc.2014.09.017.
18. Mehta SR, Granger CB, Boden WE, et al.; TIMACS Investigators. Early versus delayed invasive intervention in acute coronary syndromes. N Engl J Med. 2009;360(21):2165-75. doi:10.1056/NEJMoa0807986.
19. Álvarez Álvarez B, Abou Jokh Casas C, Cordero A, et al. Early revascularization and long-term mortality in high-risk patients with non-ST-elevation myocardial infarction. The CARDIOCHUS-HUSJ registry. Rev Esp Cardiol (Engl Ed). 2020;73(1):35-42. doi:10.1016/j.rec.2019.02.015.
20. Kite TA, Ladwiniec A, Greenwood JP, et al. Very early invasive strategy in higher risk non-ST elevation acute coronary syndrome: the RAPID NSTEMI trial. Heart. 2024;110:500-7. doi:10.1136/heartjnl-2023-323513.
21. Bonello L, Laine M, Puymirat E, et al. Timing of Coronary Invasive Strategy in Non-ST-Segment Elevation Acute Coronary Syndromes and Clinical Outcomes: An Updated Meta-Analysis. JACC Cardiovasc Interv. 2016;9(22):2267-76. doi:10.1016/j.jcin.2016.09.017.
22. Eggers KM, James SK, Jernberg T, Lindahl B. Timing of coronary angiography in patients with non-ST-elevation acute coronary syndrome: long-term clinical outcomes from the nationwide SWEDEHEART registry. EuroIntervention. 2022;18:582-9. doi:10.4244/EIJ-D-21-00982.
23. Fox KA, Anderson FA Jr, Dabbous OH, et al. Intervention in acute coronary syndromes: do patients undergo intervention on the basis of their risk characteristics? The Global Registry of Acute Coronary Events (GRACE). Heart. 2007;93(2):177-82. doi:10.1136/hrt.2005.084830.
24. Puymirat E, Taldir G, Aissaoui N, et al. Use of invasive strategy in non-ST-segment elevation myocardial infarction is a major determinant of improved long-term survival: FAST-MI (French Registry of Acute Coronary Syndrome). JACC Cardiovasc Interv. 2012;5:893-902. doi:10.1016/j.jcin.2012.05.008.
25. Moreira D, Marmelo B, Delgado A, et al. A conservative strategy in non-ST-segment elevation myocardial infarction — constraints and prognosis: the situation in Portugal. Rev Port Cardiol. 2015;34:315-28. doi:10.1016/j.repce.2014.10.004.
26. Saar A, Marandi T, Ainla T, et al. The risk-treatment paradox in non-ST-elevation myocardial infarction patients according to their estimated GRACE risk. Int J Cardiol. 2018;272:26-32. doi:10.1016/j.ijcard.2018.08.015.
27. Schmidt FP, Schmitt C, Hochadel M, et al. Invasive treatment of NSTEMI patients in German Chest Pain Units — Evidence for a treatment paradox. International Journal of Cardiology. 2018;255:15-9. doi:10.1016/j.ijcard.2017.11.018.
28. Lee CH, Tan M, Yan AT, et al. Use of cardiac catheterization for non-ST-segment elevation acute coronary syndromes according to initial risk: reasons why physicians choose not to refer their patients. Arch Intern Med. 2008;168(3):291-6. doi:10.1001/archinternmed.2007.78.
Об авторах
С. А. БойцовРоссия
Бойцов Сергей Анатольевич — академик РАН, д. м. н., профессор, главный внештатный специалист-кардиолог Минздрава России Центрального, Уральского, Сибирского и Дальневосточного федеральных округов, генеральный директор.
Москва
Конфликт интересов:
Нет
Р. М. Шахнович
Россия
Шахнович Роман Михайлович — д. м. н., профессор института подготовки кадров высшей квалификации.
Москва
Конфликт интересов:
Нет
С. Н. Терещенко
Россия
Терещенко Сергей Николаевич — д. м. н., профессор, руководитель отдела заболеваний миокарда и сердечной недостаточности, первый зам. генерального директора, зам. генерального директора по научной работе.
Москва
Конфликт интересов:
Нет
А. Д. Эрлих
Россия
Эрлих Алексей Дмитриевич — д. м. н., врач-кардиолог, профессор кафедры факультетской терапии.
Москва
Конфликт интересов:
Нет
Д. В. Певзнер
Россия
Певзнер Дмитрий Вольфович — к. м. н., руководитель отдела неотложной кардиологии.
Москва
Конфликт интересов:
Нет
Р. Г. Гулян
Россия
Гулян Римма Гагиковна — лаборант-исследователь отдела неотложной кардиологии.
Москва
Конфликт интересов:
Нет
Ю. К. Рытова
Россия
Рытова Юлия Константиновна — врач-кардиолог одела неотложной кардиологии.
Москва
Конфликт интересов:
Нет
Д. В. Хегя
Россия
Хегя Дарья Викторовна — врач-кардиолог.
Владивосток
Конфликт интересов:
Нет
А. А. Хафизов
Россия
Хафизов Аскер Артурович — врач по рентгенэндоваскулярным методам диагностики и лечения.
Клинцы
Конфликт интересов:
Нет
Т. В. Кузьмичева
Россия
Кузьмичева Татьяна Васильевна — врач-кардиолог.
Клинцы
Конфликт интересов:
Нет
А. Н. Потапова
Россия
Потапова Анастасия Николаевна — врач-кардиолог.
Ярославль
Конфликт интересов:
Нет
Е. Ю. Гаськова
Россия
Гаськова Елена Юрьевна — врач-кардиолог.
Красноярск
Конфликт интересов:
Нет
Н. А. Медведева
Россия
Медведева Наталья Анатольевна — врач-кардиолог.
Иркутск
Конфликт интересов:
Нет
Т. А. Горожанкина
Россия
Горожанкина Татьяна Анатольевна — врач-кардиолог.
Старый Оскол
Конфликт интересов:
Нет
М. А. Ставцева
Россия
Ставцева Мария Александровна — врач-кардиолог.
Красноярск
Конфликт интересов:
Нет
И. В. Ромах
Россия
Ромах Ирина Вадимовна — зав. отделением кардиологии.
Моршанск
Конфликт интересов:
Нет
Дополнительные файлы
- На основании данных регистра острого инфаркта миокарда РЕГИОН-ИМ изучены клинико-анамнестические, демографические характеристики пациентов с острым инфарктом миокарда без подъема сегмента ST, госпитализированных в российские стационары, а также особенности их лечения и госпитальные исходы.
- Проведено сравнение полученных результатов с данными предыдущих российских и зарубежных регистров острого коронарного синдрома.
- Отмечается высокая частота выполнения коронарографии и чрескожного коронарного вмешательства, в т. ч. в ранние сроки.
- Госпитальная смертность на низком уровне, особенно, в группе инвазивного лечения, и соответствует уровню госпитальной смертности в международных регистрах.
Рецензия
Для цитирования:
Бойцов С.А., Шахнович Р.М., Терещенко С.Н., Эрлих А.Д., Певзнер Д.В., Гулян Р.Г., Рытова Ю.К., Хегя Д.В., Хафизов А.А., Кузьмичева Т.В., Потапова А.Н., Гаськова Е.Ю., Медведева Н.А., Горожанкина Т.А., Ставцева М.А., Ромах И.В. Особенности течения и лечения острого инфаркта миокарда без подъема сегмента ST по данным регистра РЕГИОН-ИМ. Российский кардиологический журнал. 2024;29(4):5843. https://doi.org/10.15829/1560-4071-2024-5843. EDN: ZBWORB
For citation:
Boytsov S.A., Shakhnovich R.M., Tereshchenko S.N., Erlikh A.D., Pevzner D.V., Gulyan R.G., Rytova Yu.K., Khegya D.V., Khafizov A.A., Kuzmicheva T.V., Potapova A.N., Gaskova E.Yu., Medvedeva N.A., Gorozhankina T.A., Stavtseva M.A., Romakh I.V. Particularities of the course and treatment of non-ST elevation acute myocardial infarction: data from the REGION-IM registry. Russian Journal of Cardiology. 2024;29(4):5843. (In Russ.) https://doi.org/10.15829/1560-4071-2024-5843. EDN: ZBWORB
JATS XML

















































