Перейти к:
Клинические особенности постковидного периода. Результаты международного регистра “Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)”. (12 месяцев наблюдения)
https://doi.org/10.15829/1560-4071-2023-5270
Аннотация
Цель. Изучить особенности течения постковидного периода у пациентов, перенесших COronaVIrus Disease 2019 (COVID-19) в Евразийском регионе.
Материал и методы. Всего в регистр АКТИВ включено 9364 последовательно госпитализированных пациента. Начало набора пациентов в регистр АКТИВ 29.06.2020, завершение набора 30.03.2021, что соответствует 1-й и 2-й волне пандемии. Демографические, клинические, лабораторные данные, данные компьютерной томографии, клинического течения в больнице и осложнений COVID-19 были извлечены из электронных медицинских карт с использованием стандартной формы для сбора данных. Дизайн регистра предполагал для изучения особенностей течения постковидного периода проведение контрольных телефонных опросов с помощью стандартной карты через 3, 6, 12 мес.
Результаты. По данным регистра АКТИВ у 63% пациентов, перенесших COVID-19, длительно сохраняются беспокоящие их симптомы (до 1 года), которые являются вновь возникшими или следствием ухудшения уже имевшихся симптомов. После выписки из стационара пациенты, перенесшие COVID-19, обращались за внеплановой медицинской помощью в течение первых 3 мес. — 79,8% пациентов, за 4-6 мес. — 79,1%, за 7-12 мес. — 64,8%. Частота повторных госпитализаций среди выписанных пациентов в первые 3 мес. составила 11,8%, за 4-6 мес. — 10,9%, за 7-12 мес. — 10,1%. Наиболее частыми причинами обращения за внеплановой помощью в первые 3 мес. были: неконтролируемая артериальная гипертензия, декомпенсация сахарного диабета 2 типа, дестабилизация ишемической болезни сердца, заболевания желудочно-кишечного тракта, приступы фибрилляции предсердий, обострение бронхиальной астмы и хронической обструктивной болезни легких, декомпенсация хронической сердечной недостаточности (ХСН). Летальность пациентов с СOVID-19 после выписки из стационара за 12 мес. составила 3,08%. Многофакторный анализ показал, что независимыми факторами риска летального исхода являются возраст (прямая связь), уровень гемоглобина (обратная связь), сатурация крови кислородом (обратная связь) и уровень аспартатаминотрансферазы (прямая связь), а также ХСН III-IV функционального класса, инсульт в анамнезе, онкологическое заболевание, острое почечное повреждение во время госпитализации пациента. На основании выявленных факторов риска построена номограмма, позволяющая определить риск летального исхода в течение 3 мес. после выписки пациента, перенесшего COVID-19, из стационара.
Заключение. Согласно данным регистра АКТИВ окончание острого периода COVID-19 не означает полноценного выздоровления пациентов, перенесших эту инфекцию.
Для цитирования:
Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г., Беленков Ю.Н., Конради А.О., Лопатин Ю.М., Ребров А.П., Терещенко С.Н., Чесникова А.И., Айрапетян Г.Г., Бабин А.П., Бакулин И.Г., Бакулина Н.В., Балыкова Л.А., Благонравова А.С., Болдина М.В., Бутомо М.И., Вайсберг А.Р., Галявич А.С., Гомонова В.В., Григорьева Н.Ю., Губарева И.В., Демко И.В., Евзерихина А.В., Жарков А.В., Затейщикова А.А., Камилова У.К., Ким З.Ф., Кузнецова Т.Ю., Куликов А.Н., Ларева Н.В., Макарова Е.В., Мальчикова С.В., Недогода С.В., Петрова М.М., Починка И.Г., Протасов К.В., Проценко Д.Н., Рузанов Д.Ю., Сайганов С.А., Сарыбаев А.Ш., Селезнева Н.М., Сугралиев А.Б., Фомин И.В., Хлынова О.В., Чижова О.Ю., Шапошник И.И., Щукарев Д.А., Абдрахманова А.К., Аветисян С.А., Авоян О.Г., Азарян К.К., Аймаханова Г.Т., Айыпова Д.А., Акунов А.Ч., Алиева М.К., Алмухамбедова А.Р., Апаркина А.В., Арусланова О.Р., Ашина Е.Ю., Бадина О.Ю., Барышева О.Ю., Батлук Т.И., Батчаева А.С., Башкинов Р.А., Битиева А.М., Бихтеев И.У., Бородулина Н.А., Брагин М.В., Бражник В.А., Буду А.М., Быкова Г.А., Вагапова К.Р., Варламова Д.Д., Везикова Н.Н., Вербицкая Е.А., Вилкова О.Е., Винникова Е.А., Вустина В.В., Галова Е.А., Генкель В.В., Гиллер Д.Б., Горшенина Е.И., Григорьева Е.В., Губарева Е.Ю., Дабылова Г.М., Демченко А.И., Долгих О.Ю., Дуйшобаев М.Ы., Евдокимов Д.С., Егорова К.Е., Желдыбаева А.Е., Заречнова Н.В., Зимина Ю.Д., Иванова С.Ю., Иванченко Е.Ю., Ильина М.В., Казаковцева М.В., Казымова Е.В., Калинина Ю.С., Камардина Н.А., Караченова А.М., Каретников И.А., Кароли Н.А., Карсиев М.Х., Каскаева Д.С., Касымова К.Ф., Керимбекова Ж.Б., Ким Е.С., Киселева Н.В., Клименко Д.А., Ковалишена О.В., Козлов С.В., Колмакова Е.В., Колчинская Т.П., Колядич М.И., Кондрякова О.В., Коновал М.П., Константинов Д.Ю., Константинова Е.А., Кордюкова В.А., Королева Е.В., Крапошина А.Ю., Крюкова Т.В., Кузнецова А.С., Кузьмина Т.Ю., Кузьмичев К.В., Кулчороева Ч.К., Куприна Т.В., Куранова И.М., Куренкова Л.В., Курчугина Н.Ю., Кушубакова Н.А., Леванкова В.И., Ледяева А.А., Лисун Т.В., Лисянская В.Е., Любавина Н.А., Магдеева Н.А., Мазалов К.В., Майсеенко В.И., Макарова А.С., Марипов А.М., Марков Н.В., Марусина А.А., Мельников Е.С., Метлинская А.И., Моисеенко Н.Б., Мурадова Ф.Н., Мурадян Р.Г., Мусаелян Ш.Н., Некаева Е.С., Никитина Н.М., Нифонтов С.Е., Оболенцева Е.Ю., Обухова А.А., Огурлиева Б.Б., Одегова А.А., Омарова Ю.В., Омурзакова Н.А., Оспанова Ш.О., Павлова В.А., Пахомова Е.В., Петров Л.Д., Пластинина С.С., Платонов Д.А., Погребецкая В.А., Поляков Д.В., Поляков Д.С., Пономаренко Е.В., Попова Л.Л., Потанин А.А., Прокофьева Н.А., Рабик Ю.Д., Раков Н.А., Рахимов А.Н., Розанова Н.А., Самусь И.В., Серикболкызы С., Сидоркина Я.А., Симонов А.А., Скачкова В.В., Скворцова Р.Д., Скуридин Д.С., Соловьева Д.В., Соловьева И.А., Сухомлинова И.М., Сушилова А.Г., Тагаева Д.Р., Тихонова Е.П., Токмин Д.С., Толмачева А.А., Торгунакова М.С., Треногина К.В., Тростянецкая Н.А., Трофимов Д.А., Трубникова М.А., Туличев А.А., Турсунова А.Т., Уланова Н.Д., Фатенков О.В., Федоришина О.В., Филь Т.С., Фомина И.Ю., Фоминова И.С., Фролова И.А., Цвингер С.М., Цома В.В., Чолпонбаева М.Б., Чудиновских Т.И., Шаврин И.В., Шевченко О.А., Шихалиев Д.Р., Шишкина Е.А., Шишков К.Ю., Щербаков С.Ю., Щербакова Г.В., Яушева Е.А. Клинические особенности постковидного периода. Результаты международного регистра “Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)”. (12 месяцев наблюдения). Российский кардиологический журнал. 2023;28(1):5270. https://doi.org/10.15829/1560-4071-2023-5270
For citation:
Arutyunov G.P., Tarlovskaya E.I., Arutyunov A.G., Belenkov Yu.N., Konradi A.O., Lopatin Yu.M., Rebrov A.P., Tereshchenko S.N., Chesnikova A.I., Hayrapetyan H.G., Babin A.P., Bakulin I.G., Bakulina N.V., Balykova L.A., Blagonravova A.S., Boldina M.V., Butomo M.I., Vaisberg A.R., Galyavich A.S., Gomonova V.V., Grigorieva N.Yu., Gubareva I.V., Demko I.V., Evzerikhina A.V., Zharkov A.V., Zateishchikova A.A., Kamilova U.K., Kim Z.F., Kuznetsova T.Yu., Kulikov A.N., Lareva N.V., Makarova E.V., Malchikova S.V., Nedogoda S.V., Petrova M.M., Pochinka I.G., Protasov K.V., Protsenko D.N., Ruzanav D.Yu., Sayganov S.A., Sarybaev A.Sh., Selezneva N.M., Sugraliev A.B., Fomin I.V., Khlynova O.V., Chizhova O.Yu., Shaposhnik I.I., Sh'ukarev D.A., Abdrakhmanova A.K., Avetisian S.A., Avoyan H.G., Azarian K.K., Aimakhanova G.T., Ayipova D.A., Akunov A.Ch., Alieva M.K., Almukhambedova A.R., Aparkina A.V., Aruslanova O.R., Ashina E.Yu., Badina O.Yu., Barysheva O.Yu., Batluk T.I., Batchayeva A.S., Bashkinov R.A., Bitieva A.M., Bikhteyev I.U., Borodulina N.A., Bragin M.V., Brazhnik V.A., Budu A.M., Bykova G.A., Vagapova K.R., Varlamova D.D., Vezikova N.N., Verbitskaya E.A., Vilkova O.E., Vinnikova E.A., Vustina V.V., Gаlova E.A., Genkel V.V., Giller D.B., Gorshenina E.I., Grigorieva E.V., Gubareva E.U., Dabylova G.M., Demchenko A.I., Dolgikh O.Yu., Duyshobayev M.Y., Evdokimov D.S., Egorova K.E., Zheldybayeva A.E., Zarechnova N.V., Zimina Yu.D., Ivanova S.U., Ivanchenko E.U., Ilina M.V., Kazakovtseva M.V., Kazymova E.V., Kalinina Yu.S., Kamardina N.A., Karachenova A.M., Karetnikov I.A., Karoli N.A., Karsiev M.Kh., Кaskaeva D.S., Kasymova K.F., Kerimbekova Zh.B., Kim E.S., Kiseleva N.V., Klimenko D.A., Kovalishena O.V., Kozlov S.V., Kolmakova E.V., Kolchinskaya T.P., Koliadich M.I., Kondriakova O.V., Konoval M.P., Konstantinov D.U., Konstantinova E.A., Kordukova V.A., Koroleva E.V., Kraposhina A.U., Kryukova T.V., Kuznetsova A.S., Kuzmina T.U., Kuzmichev K.V., Kulchoroeva Ch.K., Kuprina T.V., Kuranova I.M., Kurenkova L.V., Kurchugina N.U., Kushubakova N.A., Levankova V.I., Ledyaeva A.A., Lisun T.V., Lisyanskaya V.E., Lyubavina N.A., Magdeyeva N.A., Mazalov K.V., Maiseenko V.I., Makarova A.S., Maripov A.M., Markov N.V., Marusina A.A., Melnikov E.S., Metlinskaya A.I., Moiseenko N.B., Muradova F.N., Muradyan R.G., Musaelian Sh.N., Nekaeva E.S., Nikitina N.M., Nifontov S.E., Obolentseva E.U., Obukhova A.A., Ogurlieva B.B., Odegova A.A., Omarova Yu.V., Omurzakova N.A., Ospanova Sh.O., Pavlova V.A., Pahomova E.V., Petrov L.D., Plastinina S.S., Platonov D.A., Pogrebetskaya V.A., Polyakov D.V., Polyakov D.S., Ponomarenko E.V., Popova L.L., Potanin A.A., Prokofeva N.A., Rabik J.D., Rakov N.A., Rakhimov A.N., Rozanova N.A., Samus I.V., Serikbolkyzy S., Sidorkina Ya.A., Simonov A.A., Skachkova V.V., Skvortcova R.D., Skuridin D.S., Solovieva D.V., Solovieva I.A., Sukhomlinova I.M., Sushilova A.G., Tagayeva D.R., Tikhonova E.P., Tokmin D.S., Tolmacheva A.A., Torgunakova M.S., Trenogina K.V., Trostianetckaia N.A., Trofimov D.A., Trubnikova M.A., Tulichev A.A., Tursunova A.T., Ulanova N.D., Fatenkov O.V., Fedorishina O.V., Fil T.S., Fomina I.U., Fominova I.S., Frolova I.A., Tsvinger S.M., Tsoma V.V., Cholponbaeva M.B., Chudinovskikh T.I., Shavrin I.V., Shevchenko O.A., Shikhaliev D.R., Shishkina E.A., Shishkov K.U., Sherbakov S.U., Shcherbakova G.V., Yausheva E.A. Clinical features of post-COVID period. Results of an International Register "Dynamics Analysis of Comorbidities in SARS-CoV-2 Survivors (ACTIV SARS-CoV-2)" (12-month follow-up). Russian Journal of Cardiology. 2023;28(1):5270. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5270
Целью настоящего исследования является изучение особенностей течения постковидного периода у пациентов, перенесших новую коронавирусную инфекцию (COVID-19) в Евразийском регионе. Период наблюдения составил 12 мес. от момента выписки1.
МАТЕРИАЛ И МЕТОДЫ
Исследование было одобрено Комитетом по этике ФГАОУ ВО "Российский национальный исследовательский медицинский университет им. Н. И. Пирогова" Минздрава России и зарегистрировано в базе данных ClinicalTrials.gov как "Analysis of Chronic Non-infectious Diseases Dynamics After COVID-19 Infection in Adult Patients (ACTIV)", идентификатор NCT 04492384. Информация о Регистре располагается на сайте "Евразийской Ассоциации Терапевтов" или по прямой ссылке: https://ACTIV.euat.ru.
В регистр АКТИВ включались, с сохранением анонимности, мужчины и женщины старше 18 лет с диагнозом COVID-19 (данные анализа мазка из носо- и ротоглотки, титр антител к вирусу SARS-CoV-2, типичная картина по данным компьютерной томографии (КТ)), находящиеся на лечении в стационаре.
Всего в регистр АКТИВ включено 9364 последовательно госпитализированных пациента. Начало набора пациентов в регистр АКТИВ 29.06.2020г, завершение набора 30.03.2021г, что соответствует 1-й и 2-й волнам пандемии.
Демографические (возраст, пол), клинические (история болезни, принимаемые лекарственные препараты при поступлении, признаки и симптомы при госпитализации и физикальное обследование при госпитализации), лабораторные данные, данные КТ, клинического течения в больнице и осложнений COVID-19 были извлечены из электронных медицинских карт с использованием стандартной формы для сбора данных. Для изучения особенностей течения постковидного периода дизайн регистра предполагал проведение контрольных телефонных опросов с помощью стандартной карты через 3, 6, 12 мес. Стандартная карта для опроса пациентов по телефону представлена на https://activ.euat.ru/documents. Оценка постковидного периода была запланирована у 5 тыс. пациентов, фактически через 3 мес. было выполнено 4017 телефонных звонков. Из них на 475 звонков (11,8%) пациенты не ответили, 443 (11,0%) ответа были расценены как некорректные (во время телефонного опроса получено <50% ответов от пациентов, либо отвечали родственники, которые не могли ответить на вопросы стандартной анкеты), в анализ включено 3099 качественно заполненных анкет. Через 6 мес. было выполнено 3213 телефонных звонков. Из них на 328 звонков (10,2%) пациенты не ответили, 392 (12,2%) ответа были расценены как некорректные, в анализ включено 2493 качественно заполненных анкет. Через 12 мес. было выполнено 2570 телефонных звонков. Из них на 401 звонок (15,6%) пациенты не ответили, 387 (15,0%) ответов были расценены как некорректные, в анализ вошло 1782 качественно заполненных анкеты.
Организовали и контролировали работу регистра 3 комитета: организационный, наблюдательный и комитет по анализу конечных точек и контролю заполнения индивидуальных регистрационных карт (ИРК). ИРК и документооборот только электронные.
Данные были собраны из 26 медицинских центров в 7 странах (Российская Федерация, Республика Армения, Республика Беларусь, Республика Казахстан, Кыргызская Республика, Республика Молдова, Республика Узбекистан). В сборе данных участвовали 140 врачей.
Включение пациентов было ограничено частотой COVID-19 и местными правилами сортировки пациентов с COVID-19 в каждом регионе. Каждая ИРК проходила контроль мониторов. Нозологический диагноз устанавливался на основании критериев МКБ-10.
Из историй болезни пациентов в ИРК были включены следующие лабораторные параметры: эритроциты, гемоглобин, лейкоциты, лимфоциты, тромбоциты, высокочувствительный сердечный тропонин Т или I, С-реактивный белок, прокальцитонин, газы артериальной крови (pCO2, рО2), аспартатаминотрансфераза (АСТ), аланинаминотрансфераза, билирубин, глюкоза, альбумин, креатинин для расчета скорости клубочковой фильтрации, уровень калия в сыворотке, D-димер, лактатдегидрогеназа, международное нормализованное отношение, фибриноген, общий холестерин, холестерин липопротеинов низкой плотности, триглицериды, сатурация крови кислородом (SpO2). Всем пациентам в ИРК были внесены данные КТ органов грудной клетки. Острое почечное повреждение (ОПП) определяли согласно критериям KDIGO [1].
Модель анализа регистра. Главной целью анализа результатов регистра АКТИВ стало создание прогностического правила для расчета риска летального исхода в первые 3 мес. после выписки из стационара. Создание прогностического правила предполагало: анализ 56 переменных, отбор наиболее значимых в ходе многофакторного анализа и формирование многофакторной логит-модели для расчета индивидуального риска смерти. На основе многофакторной логит-модели было запланировано создание простой прогностической номограммы, что сделало бы возможным её внедрение в реальную клиническую практику.
Статистический анализ. Статистическая обработка материала выполнялась в среде R2. При расчете описательных статистик количественные переменные были проверены на соответствие нормальному распределению при помощи тестов Шапиро-Уилка или Колмогорова-Смирнова. В случае, если распределение статистически значимо не отличалось от нормального, для описания центральной тенденции и меры рассеяния использовали среднее выборочное значение и стандартное отклонение (M±σ), а в случае, если распределение статистически значимо отличалось от нормального — медиану и квартили (Ме [ Q1; Q3]). При оценке статистической значимости различий для количественных признаков использовался критерий Манна-Уитни в случае, если распределение величины статистически значимо отличалось от нормального, или t-критерий Стьюдента, если распределение статистически значимо не отличалось от нормального.
При расчете показателя отношения шансов (ОШ) и его 95% доверительного интервала (ДИ) применялся метод однофакторной регрессии. Для построения многофакторной логит-модели предсказания риска развития конечной точки был использован алгоритм машинного обучения "случайный лес" ("random forest" [2]). Было проанализировано 56 переменных, с целью отбора наиболее значимых предикторов прогноза. В ходе реализации алгоритма "случайного леса" с использованием процедур перестановочных тестов определялась значимость (importance) каждой переменной, включенной в анализ по усредненной величине снижения индекса Джини (рис. 1).

Рис. 1. Ранжирование переменных по усредненному снижению индекса Джини.
Примечание: по усредненной величине снижения индекса Джини определялась значимость (importance) каждой переменной, включенной в анализ.
Сокращения: АГ — артериальная гипертензия, АЛТ — аланинаминотрансфераза, АСТ — аспартатаминотрансфераза, ББ — бета-адреноблокаторы (прием до госпитализации), БКК — блокаторы каналов кальция (прием до госпитализации), ИБС — ишемическая болезнь сердца, ИМТ — индекс массы тела, КДР ПЖ — конечный диастолический размер правого желудочка, КТ — компьютерная томография, ЛНП — липопротеины низкой плотности, НМК — нарушение мозгового кровообращения, ОПП — острое почечное повреждение, ОРДС — острый респираторный дистресс синдром, ПИКС — постинфарктный кардиосклероз, ПП — правое предсердие, СДЛА — систолическое давление в легочной артерии, СД2 — сахарный диабет 2 типа, СЗ — сопутствующее заболевание, СКФ — скорость клубочковой фильтрации, СРБ — С-реактивный белок, ТГВ — тромбоз глубоких вен, ТЭЛА — тромбоэмболия легочной артерии, ФВ ЛЖ — фракция выброса левого желудочка, ФК — функциональный класс, ФП — фибрилляция предсердий, ХБП — хроническая болезнь почек, ХОБЛ — хроническая обструктивная болезнь легких, ХС — холестерин, ХСН — хроническая сердечная недостаточность, ЧДД — частота дыхательных движений, ЧСС — частота сердечных сокращений, SpO2 — сатурация крови кислородом.
На основании отобранных 9 независимых переменных была построена многофакторная логит-модель. Для полученной модели при помощи ROC-анализа была выполнена оценка площади под кривой (AUC), чувствительность и специфичность модели оценивались в точке Юдена (Youden). Порогом отсечения для уровня значимости при проверке статистических гипотез было выбрано значение p<0,05. Для построения номограммы использовалась библиотека rms (Regression Modeling Strategies) версии 6.3.-03.
РЕЗУЛЬТАТЫ
Всего в регистр АКТИВ включено 9364 пациента, средний возраст 59,0 [ 48,0;68,0] лет, мужчины — 4404 (47,0%) пациента.
Анализ частоты обострения имеющихся и/или вновь возникших симптомов в постгоспитальном периоде у пациентов, перенесших COVID-19
При опросе пациентов установлено, что через 3 мес. 56,5%, через 6 мес. 50,0% и через 12 мес. 63,0% пациентов указывали на беспокоящие их симптомы.
Чаще всего пациенты жаловались на одышку, слабость, повышение артериального давления (АД) и сердцебиение, через 3 мес. частота этих симптомов составляла 38,7%, 32,5%, 19,9% и 11,0%, соответственно (табл. 1). В течение 9 последующих месяцев частота встречаемости этих симптомов снизилась и к 12 мес. наблюдения одышка беспокоила 23,8% пациентов, слабость — 16,4%, повышение АД — 15,0% и сердцебиение — 5,3% пациентов.
Таблица 1
Анализ частоты обострения имеющихся или возникновения новых симптомов в постгоспитальном периоде у пациентов, перенесших COVID-19
Симптом, n (%) | 1-3 мес., N=3099 | 4-6 мес., N=2493 | 7-12 мес., N=1782 |
Одышка (-) Одышка (+) | 1443 (61,3) 911 (38,7) | 1235 (68,4) 571 (31,6) | 949 (76,2) 297 (23,8) |
Слабость (-) Слабость (+) | 2089 (67,5) 1008 (32,5) | 1895 (76,0) 598 (24,0) | 1490 (83,6) 292 (16,4) |
Повышение АД (-) Повышение АД (+) | 2481 (80,1) 616 (19,9) | 1952 (78,3) 541 (21,7) | 1515 (85,0) 267 (15,0) |
Сердцебиение (-) Сердцебиение (+) | 2756 (89,0) 341 (11,0) | 2305 (92,5) 188 (7,5) | 1687 (94,7) 95 (5,3) |
Кашель (-) Кашель (+) | 2798 (90,3) 299 (9,6) | 2356 (94,5) 137 (5,5) | 1713 (96,1) 69 (3,9) |
Боли в груди (-) Боли в груди (+) | 2938 (94,9) 159 (5,1) | 2394 (96,0) 99 (4,0) | 1736 (97,4) 46 (2,6) |
Боли в мышцах (-) Боли в мышцах (+) | 2973 (96,0) 124 (4,0) | 2435 (97,7) 58 (2,3) | 1747 (98,0) 35 (2,0) |
Потеря обоняния и/или вкуса (-) Потеря обоняния и/или вкуса (+) | 2989 (96,5) 108 (3,5) | 2441 (97,9) 52 (2,1) | 1761 (98,8) 21 (1,2) |
Боли в суставах (-) Боли в суставах (+) | 3043 (98,2) 56 (1,8) | 338 (87,8) 47 (12,2) | 213 (86,9) 32 (13,1) |
Диарея (-) Диарея (+) | 3052 (98,5) 45 (1,4) | 2479 (99,4) 14 (0,6) | 1766 (99,1) 16 (0,9) |
Отеки ног (-) Отеки ног (+) | 3077 (99,4) 20 (0,6) | 2489 (99,8) 4 (0,2) | 1776 (99,7) 6 (0,3) |
Сокращение: АД — артериальное давление.
Пациенты, у которых обострялись имеющиеся и/или возникали новые симптомы, были старше, чем пациенты, не предъявлявшие жалоб (52,0 [ 40,0;62,0] vs 58,0 [ 49,0;67,0] лет, р<0,001), среди них было больше женщин, они чаще имели факторы риска (ФР) (артериальная гипертензия (АГ) и ожирение) и сопутствующие заболевания, такие как ишемическая болезнь сердца (ИБС), хроническая сердечная недостаточность (ХСН), хроническая болезнь почек (ХБП), сахарный диабет 2 типа (СД2), хроническая обструктивная болезнь легких (ХОБЛ), бронхиальная астма (БА), онкологические заболевания, анемия (табл. 2).
Таблица 2
Сравнительный анализ клинико-демографических параметров пациентов с сохраняющимися симптомами и без них через 3 мес. после выписки из стационара
Параметр n (%) | Нет симптомов, N=1347 | Есть симптомы, N=1750 | ОШ [ 95% ДИ] | p. ratio | p. overall |
Возраст | 52,0 [ 40,0;62,0] | 58,0 [ 49,0;67,0] | 1,03 [ 1,03;1,04] | <0,001 | <0,001 |
Женщины | 686 (50,9) | 1015 (58,0) | 1,33 [ 1,15;1,54] | <0,001 | <0,001 |
Ожирение | 252 (24,9) | 513 (35,9) | 1,69 [ 1,41;2,02] | <0,001 | <0,001 |
АГ | 508 (38,0) | 1018 (58,3) | 2,28 [ 1,97;2,64] | <0,0001 | <0,001 |
ИБС | 114 (8,5) | 350 (20,0) | 2,69 [ 2,15;3,38] | <0,0001 | <0,001 |
ПИКС | 26 (1,9) | 92 (5,3) | 2,79 [ 1,82;4,43] | <0,001 | <0,001 |
ФП | 34 (2,5) | 100 (5,7) | 2,32 [ 1,58;3,50] | <0,001 | <0,001 |
ХСН | 67 (5,0) | 213 (12,2) | 2,63 [ 1,99;3,52] | <0,001 | <0,001 |
СД | 136 (10,2) | 305 (17,5) | 1,87 [ 1,51;2,32] | <0,001 | <0,001 |
ХБП | 34 (2,5) | 123 (7,0) | 2,89 [ 1,99;4,33] | <0,001 | <0,001 |
ХОБЛ | 38 (2,8) | 80 (4,6) | 1,64 [ 1,11;2,45] | 0,012 | 0,012 |
БА | 40 (3,0) | 82 (4,7) | 1,59 [ 1,09;2,37] | 0,015 | 0,015 |
Онкологическое заболевание | 39 (2,9) | 91 (5,2) | 1,83 [ 1,25;2,70] | 0,001 | 0,001 |
Анемия | 195 (16,2) | 331 (20,5) | 1,34 [ 1,10;1,63] | 0,003 | 0,003 |
≥1 осложнение во время госпитализации | 401 (29,8) | 677 (38,7) | 1,49 [ 1,28;1,73] | <0,001 | <0,001 |
ОРДС | 5 (0,4) | 39 (2,2) | 5,95 [ 2,56;17,6] | <0,001 | <0,001 |
ОПП | 74 (5,5) | 180 (10,3) | 1,97 [ 1,49;2,62] | <0,001 | <0,001 |
Сокращения: АГ — артериальная гипертензия, БА — бронхиальная астма, ДИ — доверительный интервал, ИБС — ишемическая болезнь сердца, ОПП — острое почечное повреждение, ОШ — отношение шансов, ОРДС — острый респираторный дистресс синдром, ПИКС — постинфарктный кардиосклероз, СД — сахарный диабет, ФП — фибрилляция предсердий, ХБП — хроническая болезнь почек, ХОБЛ — хроническая обструктивная болезнь лёгких, ХСН — хроническая сердечная недостаточность.
Анализ госпитального периода показал, что острый респираторный дистресс синдром и ОПП встречалось достоверно чаще в когорте пациентов с обострением имеющихся и/или новыми симптомами в постгоспитальном периоде (табл. 2).
Таким образом, тяжелее переносили постковидный период пациенты старшего возраста, имеющие хронические заболевания, пациенты с более тяжелым течением острого периода заболевания.
Обращения за внеплановой медицинской помощью в постгоспитальном периоде пациентов, перенесших COVID-19
Пациенты, перенесшие CОVID-19, после выписки из стационара часто обращались за внеплановой медицинской помощью: в течение первых 3 мес. — 79,8%, за 4-6 мес. — 79,1%, за 7-12 мес. — 64,8% (табл. 3). За амбулаторной помощью обращались 76,8% пациентов, в 14% случаев пациенты обращались к службе скорой медицинской помощи, в 27% случаев потребовалась повторная госпитализация. Частота повторных госпитализаций среди выписанных пациентов в первые 3 мес. составила 11,8%, за 4-6 мес. 10,9%, за 7-12 мес. — 10,1%.
Таблица 3
Частота обращений за внеплановой медицинской помощью в постгоспитальном периоде пациентов, перенесших COVID-19
Вариант обращения n (%) | 1-3 мес., N=1419 | 4-6 мес., N=1111 | 7-12 мес., N=703 |
Хотя бы 1 обращение (-) Хотя бы 1 обращение (+) | 286 (20,2) 1130 (79,8) | 232 (20,9) 878 (79,1) | 247 (35,2) 455 (64,8) |
Обращение за амбулаторной помощью (-) Обращение за амбулаторной помощью (+) | 303 (23,2) 1004 (76,8) | 244 (23,5) 793 (76,5) | 251 (37,6) 416 (62,4) |
Госпитализация (-) Госпитализация (+) | 448 (72,7) 168 (27,3) | 352 (74,4) 121 (25,6) | 306 (81,2) 71 (18,8) |
Вызов скорой помощи (-) Вызов скорой помощи (+) | 462 (86,0) 75 (14,0) | 355 (85,7) 59 (14,3) | 312 (95,7) 14 (4,29) |
Наиболее частыми причинами обращения за внеплановой медицинской помощью в первые 3 мес. были: неконтролируемая АГ (32,4%), декомпенсация СД2 (10,2%), дестабилизация ИБС (7,4%), заболевания желудочно-кишечного тракта (ЖКТ) (5,4%), приступы фибрилляции предсердий (ФП) (3,0%), обострение БА (3,0%) и ХОБЛ (2,3%), декомпенсация ХСН (2,3%) (табл. 4).
Таблица 4
Причины обращений за внеплановой медицинской помощью пациентов, перенесших COVID-19, в постгоспитальном периоде
Причины обращений n (%) | 1-3 мес. | 4-6 мес. | 7-12 мес. |
АГ (-) АГ (+) | 959 (67,6) 459 (32,4) | 738 (66,4) 373 (33,6) | 530 (75,4) 173 (24,6) |
СД2 (-) СД2 (+) | 1274 (89,8) 145 (10,2) | 1008 (90,8) 102 (9,2) | 664 (94,6) 38 (5,4) |
ИБС (-) ИБС (+) | 1312 (92,6) 105 (7,4) | 1026 (92,4) 84 (7,6) | 672 (95,7) 30 (4,3) |
ХСН (-) ХСН (+) | 1384 (97,7) 32 (2,3) | 1098 (98,9) 12 (1,1) | 698 (99,4) 4 (0,6) |
ФП (-) ФП (+) | 1374 (97,0) 42 (3,0) | 1086 (97,8) 24 (2,2) | 691 (98,4) 11 (1,6) |
ХБП (-) ХБП (+) | 1397 (98,7) 19 (1,3) | 1099 (99,0) 11 (1,0) | 696 (99,1) 6 (0,9) |
ХОБЛ (-) ХОБЛ (+) | 1384 (97,7) 32 (2,3) | 1091 (98,3) 19 (1,7) | 689 (98,1) 13 (1,9) |
Гипотиреоз (-) Гипотиреоз (+) | 1405 (99,2) 11 (0,8) | 1103 (99,4) 7 (0,6) | 697 (99,3) 5 (0,7) |
Инсульт (-) Инсульт (+) | 1409 (99,5) 7 (0,5) | 1105 (99,5) 5 (0,5) | 693 (98,7) 9 (1,3) |
Заболевания суставов (-) Заболевания суставов (+) | 1390 (98,1) 27 (1,9) | 1080 (97,3) 30 (2,7) | 683 (97,3) 19 (2,7) |
ТГВ (-) ТГВ (+) | 1405 (99,2%) 11 (0,8) | 1108 (99,8) 2 (0,2) | 702 (100) 0 (0,0) |
СД1 (-) СД1 (+) | 1407 (99,4) 9 (0,6) | 1105 (99,5) 5 (0,5) | 698 (99,4) 4 (0,6) |
Вирусный гепатит (-) Вирусный гепатит (+) | 1413 (99,8) 3 (0,2) | 1109 (99,9) 1 (0,1) | 701 (99,9) 1 (0,1) |
ВИЧ-инфекция (-) ВИЧ-инфекция (+) | 1414 (99,9) 2 (0,1) | 1110 (100) 0 (0,0) | 702 (100) 0 (0,0) |
ТЭЛА (-) ТЭЛА (+) | 1414 (99,9) 2 (0,1) | 1110 (100) 0 (0,0) | 702 (100) 0 (0,0) |
ОИМ (-) ОИМ (+) | 1412 (99,7) 4 (0,3) | 1107 (99,7) 3 (0,3) | 702 (100) 0 (0,0) |
БА (-) БА (+) | 1376 (97,0) 42 (3,0) | 1085 (97,7) 25 (2,3) | 684 (97,4) 18 (2,6) |
Заболевания ЖКТ (-) Заболевания ЖКТ (+) | 1340 (94,6) 77 (5,4) | 1039 (93,5) 72 (6,5) | 673 (95,9) 29 (4,1) |
Сокращения: АГ — артериальная гипертензия, БА — бронхиальная астма, ВИЧ — вирус иммунодефицита человека, ЖКТ — желудочно-кишечный тракт, ИБС — ишемическая болезнь сердца, ОИМ — острый инфаркт миокарда, СД1 — сахарный диабет 1 типа, СД2 — сахарный диабет 2 типа, ТГВ — тромбоз глубоких вен, ТЭЛА — тромбоэмболия легочной артерии, ФП — фибрилляция предсердий, ХБП — хроническая болезнь почек, ХОБЛ — хроническая обструктивная болезнь лёгких, ХСН — хроническая сердечная недостаточность.
Пациенты, обращавшиеся за внеплановой медицинской помощью, были старше, чем пациенты, не обращавшиеся за внеплановой помощью (59,0 [ 50,0;68,0] vs 52,0 [ 43,0;61,0] лет, р<0,001), среди них было больше женщин (60,7% vs 52,8%, р=0,016), у них был выше уровень общего холестерина (4,78 [ 3,88;5,90] vs 4,10 [ 3,55;4,85] ммоль/л, р=0,014) и выше степень полиморбидности (табл. 5). Чаще обращались за медицинской помощью пациенты, страдавшие АГ, ИБС, ФП, СД 2, ХБП, ХОБЛ, БА, онкологическим заболеванием, ХСН и имевшие инсульт или инфаркт миокарда в анамнезе.
Таблица 5
Сравнительный анализ клинико-демографических параметров пациентов, обращавшихся и не обращавшихся за внеплановой медицинской помощью в 1-3 мес. постгоспитального периода
Параметр, N (%) | Не обращались, N=286 | Обращались, N=1130 | ОШ [ 95% ДИ] | p. ratio | p. overall |
Женщины | 151 (52,8%) | 686 (60,7%) | 1,38 [ 1,06;1,79] | 0,016 | 0,018 |
Нет СЗ | 118 (41,3%) | 267 (23,6%) | Ref. | Ref. | |
1 СЗ | 87 (30,4%) | 360 (31,9%) | 1,83 [ 1,33;2,52] | <0,001 | <0,001 |
2-3 СЗ | 65 (22,7%) | 400 (35,4%) | 2,71 [ 1,94;3,83] | <0,001 | <0,001 |
≥4 CЗ | 16 (5,59%) | 103 (9,12%) | 2,82 [ 1,63;5,16] | <0,001 | <0,001 |
АГ | 125 (43,7%) | 699 (61,9%) | 2,09 [ 1,61;2,72] | <0,001 | <0,001 |
ИБС | 29 (10,1%) | 253 (22,4%) | 2,54 [ 1,72;3,90] | <0,001 | <0,001 |
ФП | 4 (1,40%) | 78 (6,90%) | 5,04 [ 2,07;16,9] | <0,001 | <0,001 |
ПИКС | 5 (1,75%) | 70 (6,19%) | 3,60 [ 1,59;10,5] | 0,001 | 0,004 |
ХСН | 18 (6,29%) | 152 (13,5%) | 2,30 [ 1,42;3,94] | <0,001 | 0,001 |
НМК в анамнезе | 1 (0,35%) | 40 (3,54%) | 9,16 [ 2,01;21,6] | 0,001 | 0,007 |
СД2 | 31 (10,8%) | 219 (19,4%) | 1,97 [ 1,34;2,99] | <0,001 | 0,001 |
ХБП | 12 (4,20%) | 92 (8,14%) | 2,00 [ 1,12;3,91] | 0,017 | 0,031 |
ХОБЛ | 4 (1,40%) | 57 (5,04%) | 3,61 [ 1,47;12,2] | 0,003 | 0,011 |
БА | 7 (2,45%) | 65 (5,75%) | 2,38 [ 1,15;5,81] | 0,017 | 0,034 |
Онкологическое заболевание | 8 (2,80%) | 65 (5,75%) | 2,08 [ 1,05;4,79] | 0,036 | 0,062 |
Сокращения: АГ — артериальная гипертензия, БА — бронхиальная астма, ДИ — доверительный интервал, ИБС — ишемическая болезнь сердца, НМК — нарушение мозгового кровообращения, ОШ — отношение шансов, ПИКС — постинфарктный кардиосклероз, СД2 — сахарный диабет 2 типа, СЗ — сопутствующее заболевание, ФП — фибрилляция предсердий, ХБП — хроническая болезнь почек, ХОБЛ — хроническая обструктивная болезнь лёгких, ХСН — хроническая сердечная недостаточность.
Летальность в постгоспитальном периоде пациентов, перенесших COVID-19
Летальность пациентов с СOVID-19 после выписки из стационара в первые 3 мес. составила 1,88% (58 из 3089), за 4-6 мес. — 0,52% (13 из 2485), за 7-12 мес. 0,68% (12 из 1774). Таким образом, за 12 мес. летальность составила 3,08%.
При оценке летальности в когортах пациентов с различной коморбидностью установлено, что самый высокий уровень летальности в первые 3 мес. наблюдался у пациентов с ХСН (7,54%), особенно у пациентов с III-IV функционального класса (ФК) ХСН (14,8%) (табл. 6), у пациентов с онкологическими заболеваниями (5,7%) и у пациентов с сердечно-сосудистыми заболеваниями (ССЗ) (2,95%).
Таблица 6
Летальность пациентов с COVID-19 в 1-3 мес. постгоспитального периода в зависимости от коморбидности
Заболевание, N (%) | Выжившие, N=3089 | Умершие, N=58 (1,88%) | ОШ [ 95% ДИ] | p. ratio | p. overall |
*ССЗ (-) CCЗ (+) | 1479 (99,4) 1610 (97,0) | 9 (0,60) 49 (2,95) | Ref. 4,93 [ 2,53;10,8] | Ref. <0,001 | <0,001 |
ХСН (-) ХСН (+) | 2807 (98,8) 282 (92,5) | 35 (1,23) 23 (7,54) | Ref. 6,55 [ 3,76;11,2] | Ref. <0,001 | <0,001 |
ХСН I-II ФК (-) ХСН I-II ФК (+) | 2807 (98,8) 206 (95,4) | 35 (1,23) 10 (4,63) | Ref. 3,93 [ 1,81;7,79] | Ref. 0,001 | 0,001 |
ХСН III-IV (-) ХСН III-IV (+) | 2807 (98,8) 75 (85,2) | 35 (1,23) 13 (14,8) | Ref. 14,0 [ 6,83;27,0] | Ref. <0,001 | <0,001 |
Онкологическое заболевание | 2956 (98,3) 133 (94,3) | 50 (1,66) 8 (5,67) | Ref. 3,61 [ 1,55;7,38] | Ref. 0,005 | 0,004 |
Примечание: * — в случае количественного признака представлено ОШ для изменения показателя на 1 единицу измерения в сторону увеличения.
Сокращения: ДИ — доверительный интервал, ОШ — отношение шансов, ССЗ — сердечно-сосудистое заболевание, ФК — функциональный класс, ХСН — хроническая сердечная недостаточность, p. ratio — уровень статистической значимости для показателя ОШ, p. overall — уровень статистической значимости для межгрупповых различий, Ref. — Reference, референсный уровень, относительно которого рассчитывается отношение шансов.
В период 4-6 мес. более высокая летальность сохранялась у пациентов с онкологическими заболеваниями в сравнении с пациентами без этих заболеваний (4,76% vs 0,33%, ОШ 15,0 [ 4,35;46,7], р<0,001).
Самой частой причиной летального исхода являлась острая сердечная недостаточность (СН), которая составляла в структуре летальных исходов за 12 мес. 20,5% (табл. 7). Инсульт был причиной летальных исходов в 12% случаев, острый коронарный синдром в 9,6%. В целом ССЗ были причиной летальных исходов в 42,1% случаев, онкологические заболевания — в 9,6%, терминальная почечная недостаточность — в 3,6%.
Таблица 7
Структура причин летальных исходов пациентов с COVID-19 в постгоспитальном периоде
Причина смерти, N (%) | 1-3 мес., N=58 | 4-6 мес., N=13 | 7-12 мес., N=12 | Всего за 12 мес., N=83 |
ОСН | 13 (22,4) | 2 (15,4) | 2 (16,7) | 17 (20,5) |
ОКС | 6 (10,3) | 1 (7,7) | 1 (8,3) | 8 (9,6) |
ОНМК | 6 (10,3) | 1 (7,7) | 3 (25,0) | 10 (12,0) |
Онкологическое заболевание | 4 (6,9) | 3 (23,1) | 1 (8,3) | 8 (9,6) |
Повторная COVID-19 | 2 (3,4) | 0 | 2 (2,4) | |
ТЭЛА | 2 (3,4) | 0 (0,0) | 0 (0,0) | 2 (2,4) |
Терминальная ПН | 3 (5,2) | 0 (0,0) | 3 (3,6) | |
Основное заболевание | 1* (1,7) | 1** (7,7) | 2 (2,4) | |
Несчастный случай | 0 (0,0) | 1 (7,7) | 1 (8,3) | 2 (2,4) |
Неизвестно | 21 (36,2) | 4 (30,8) | 4 (33,3) | 29 (34,9) |
Примечание: * — ВИЧ инфекция, ** — системная красная волчанка.
Сокращения: ВИЧ — вирус иммунодефицита человека, ОКС — острый коронарный синдром, ОНМК — острое нарушение мозгового кровообращения, ОСН — острая сердечная недостаточность, ПН — почечная недостаточность, ТЭЛА — тромбоэмболия легочной артерии, COVID-19 — новая коронавирусная инфекция, COronaVIrus Disease 2019.
Для предсказания риска развития конечной точки (смерть в течение 3 мес. после выписки из стационара) при помощи алгоритма машинного обучения "случайный лес" ("random forest"), была построена прогностическая многофакторная логит-модель. В ходе построения модели были проанализированы 56 переменных (клинические, лабораторные, инструментальные параметры). Анализ переменных проходил с использованием процедур перестановочных тестов, в ходе которого определялась значимость (importance) каждой переменной, включенной в анализ по усредненной величине снижения индекса Джини (рис. 1). При проведении многофакторного анализа было установлено, что среди проанализированных переменных, такие переменные как возраст (прямая связь), уровень гемоглобина (обратная связь), SpO2 (обратная связь) и уровень АСТ (прямая связь), а также ХСН III-IV ФК, инсульт в анамнезе, онкологическое заболевание, ОПП во время госпитализации пациента, обладают независимым отрицательным влиянием на прогноз пациента после выписки из стационара. На основании вышеприведенных переменных была построена многофакторная логит-модель, позволяющая определить индивидуальный риск смерти. ROC-анализ построенной модели (рис. 2) продемонстрировал её высокую прогностическую ценность. Построенная модель имела площадь под кривой (AUC) 88,7%, а в оптимальной точке отсечения (точка Юдена) при значении линейного предиктора -3,55, ее чувствительность и специфичность составляли 84,6% и 84,5%, соответственно.
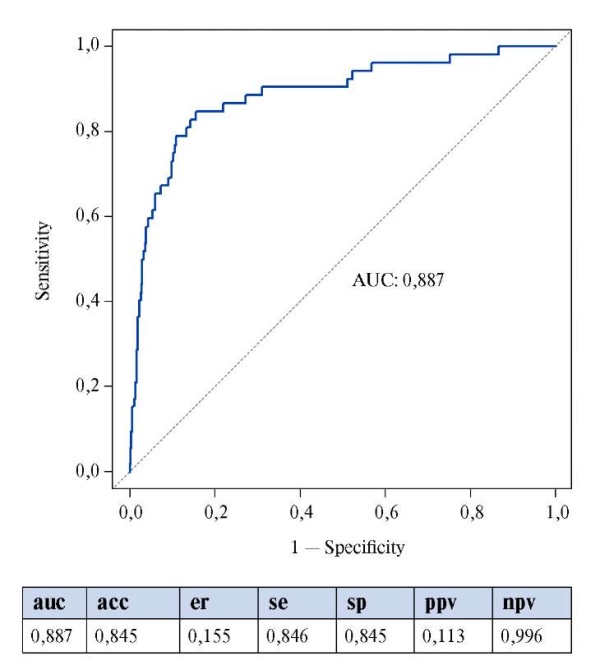
Рис. 2. ROC анализ многофакторной логит-модели для прогнозирования риска постгоспитальной летальности пациентов с COVID-19 в течение 3 мес. после выписки из стационара.
Сокращения: асc — правильность классификации (accuracy) — сумма истинно положительных и истинно отрицательных классификаций среди всех выполненных классификаций, er — коэффициент ошибок (error rate) — сумма ложноположительных и ложноотрицательных классификаций среди всех выполненных классификаций, se — чувствительность (sensitivity) — доля истинно положительных ответов среди всех положительных ответов, sp — cпецифичность (specificity) — доля истинно отрицательных ответов среди всех отрицательных ответов, ppv — точность (прогностическая ценность положительных результатов, ppv, precision) — доля истинно положительных результатов среди всех положительных классификаций, npv — прогностическая ценность отрицательных результатов (npv) — доля истинно отрицательных результатов среди всех отрицательных результатов.
На основании полученной многофакторной логит-модели была построена номограмма для расчета риска летального исхода в течение 3 мес. после выписки из стационара (рис. 3). Значение линейного предиктора -3,55 соответствовало высокой вероятности летального исхода (3%) и количеству суммарных баллов 95.
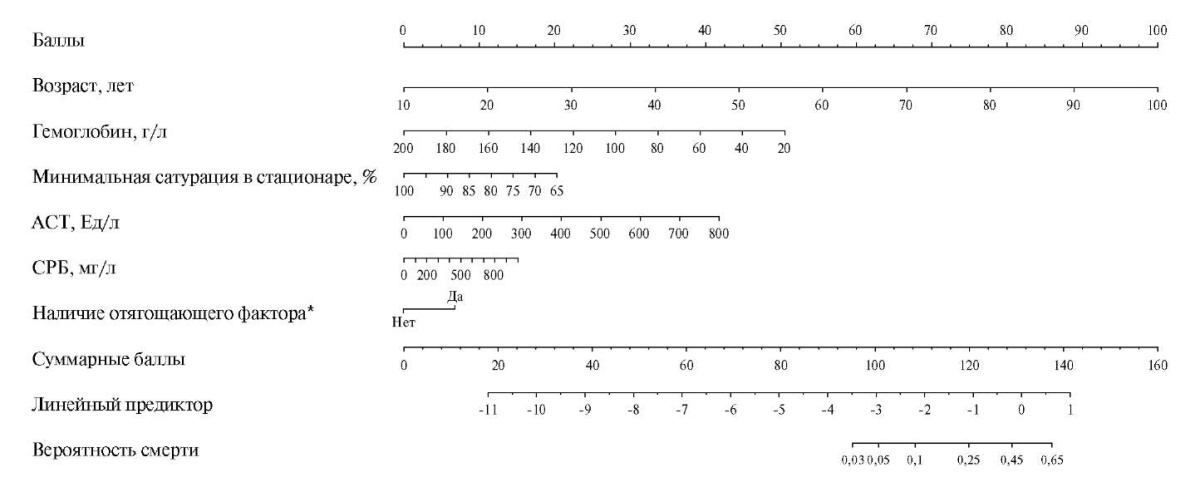
Рис. 3. Номограмма для расчета риска летального исхода пациента, перенесшего COVID-19, в течение 3 мес. после выписки из стационара.
Примечание: * — ХСН III-IV ФК NYHA, НМК в анамнезе, онкологическое заболевание или ОПП во время госпитализации.
Сокращения: АСТ — аспартатаминотрансфераза, СРБ — С-реактивный белок.
Персонифицированное применение номограммы предполагает следующую последовательность действий: каждый из 8 параметров, используемых в номограмме, индивидуально оценивается в бальном эквиваленте (например, при возрасте пациента 70 лет вертикальная линия, проведенная вверх до шкалы баллов, будет соответствовать 66 баллам). За каждый из отягощающих факторов (ХСН III-IV ФК NYHA, нарушение мозгового кровообращения в анамнезе, онкологическое заболевание, ОПП во время госпитализации) присваивается 7 баллов. После оценки каждого из 6 параметров в балльном эквиваленте следует найти суммарный бальный эквивалент и отметить эту точку на линии "суммарные баллы" внизу номограммы. Из точки, полученной на линии "суммарные баллы", следует провести вниз вертикаль до линии "вероятность смерти".
ОБСУЖДЕНИЕ
В ходе телефонного опроса пациентов установлено, что через 3 мес. 56,5%, через 6 мес. 50,0% и через 12 мес. 63,0% пациентов указывали на беспокоящие их симптомы, такие как одышка, слабость, повышение АД и сердцебиение. Постковидный период в целом протекал тяжелее у пациентов старшего возраста и особенно тяжело у пожилых пациентов с выраженной коморбидностью и/или с более тяжелым течением острого периода COVID-19, что было нами отмечено в предыдущих публикациях [3].
В период после COVID-19 возникновение новых симптомов и/или обострение уже имеющихся симптомов со стороны как сердечно-сосудистой системы, так и других систем органов отмечено всеми исследователями и признано как самостоятельный феномен, характеризующий постковидный период [4]. В исследовании Davis H, et al. выполнен анализ жалоб пациентов в постковидный период и установлено, что чаще всего пациенты отмечают слабость, сердцебиение, боли в груди, повышение АД [5]. Эти данные полностью согласуются с нашими данными и, по-видимому, демонстрируют, что обострение симптомов ССЗ характерно для постковидного периода во всех регионах мира.
Важнейшей особенностью постковидного периода стала повышенная потребность в не запланированной медицинской помощи. По нашим данным пациенты, перенесшие CОVID-19, после выписки из стационара часто обращались за внеплановой медицинской помощью в течение первых 3 мес. — 79,8% пациентов, за 4-6 мес. — 79,1%, за 7-12 мес. — 64,8%. Частота повторных госпитализаций в первые 3 мес. после выписки из стационара составила 11,8%, за 4-6 мес. 10,9%, за 7-12 мес. — 10,1%.
Наиболее частыми причинами обращения за внеплановой медицинской помощью в первые 3 мес. были: неконтролируемая АГ (32,4%), декомпенсация СД2 (10,2%), дестабилизация ИБС (7,4%), заболевания ЖКТ (5,4%), приступы ФП (3,0%), обострение БА (3,0%) и ХОБЛ (2,3%), декомпенсация ХСН (2,3%).
Высокая потребность во внеплановой медицинской помощи отмечена всеми исследователями и признана характерной особенностью постковидного периода. Так, в исследовании Donnelly JP, et al. [6] показано, что в течение 60 дней после выписки из стационара 19,9% пациентов были повторно госпитализированы, а 9,1% умерли в течение повторной госпитализации. Чаще всего поводом для госпитализации были рецидив COVID-19 (30,2%), сепсис (8,5%), пневмония (3,1%) и СН (3,1%).
В работе Chopra V, et al. [7] сообщается, что в течение 60 дней после выписки 15,1% пациентов были повторно госпитализированы, а 54% обращались к врачу общей практики в течение 2 нед. после выписки. Общенациональное когортное исследование, выполненное в Германии (8679 пациентов), установило, что частота повторной госпитализации в течение 6 мес. составляет 26,8% [8].
По данным исследования, выполненного в Канаде (34846 пациентов), установлено, что каждый 9-й выписанный пациент либо умер, либо был повторно госпитализирован в течение первых 30 дней после выписки [9]. Пятью наиболее частыми причинами повторной госпитализации были рецидив COVID-19 (37,6%), неуточненная пневмония или интерстициальное заболевание легких (6,0%), СН (4,1%), легочная эмболия (3,1%) и спутанность сознания (3,0%).
В метаанализе [10], включившем 91 исследование, было установлено, что частота повторных госпитализаций в течение первых 30 дней, 90 дней и в течение 1 года после выписки составляет 8,97%, 9,79% и 10,34%, соответственно. Повторные госпитализации отмечались в Германии и в Греции в 15,5% случаев, в Великобритании в 13,5% случаев, в Нидерландах, Китае, США и Швеции, соответственно, в 11,7%, 10,8%, 10,0%, 9,9% случаев. В нашем исследовании чаще всего поводами для повторных госпитализаций были неконтролируемая АГ, дестабилизация ИБС, приступы ФП, заболевания ЖКТ, что существенно отличает наши результаты от данных, приведенных выше. Мы считаем, что это обусловлено в первую очередь более короткими сроками госпитализации пациентов, принятыми в Европе и США.
Таким образом, важно отметить, что после выписки из стационара более половины пациентов не только не ощущали себя полностью здоровыми, но и требовали дополнительной медицинской помощи в течение года. Потребность во внеплановой медицинской помощи после выписки из стационара стала отличительной особенностью постковидного периода. Масштаб этой помощи может быть условно определен по данным нескольких регистров и, по-видимому, составляет ~10% повторных госпитализаций.
По данным регистра АКТИВ летальность пациентов с СOVID-19 после выписки из стационара в первые 3 мес. составила 1,88%, за 4-6 мес. — 0,52%, за 7-12 мес. — 0,68%. Суммарно за 12 мес. летальность составила 3,08%. Наши данные близки к данным исследования Всемирной федерации сердца, проведенного в 23 странах [10], согласно которому летальность в течение 1 мес. после выписки из стационара пациентов, перенесших COVID-19, составила 2,8%. Было показано, что пациенты, перенесшие COVID-19, имеют более высокий риск смерти от любых причин в течение 6 мес. (ОШ 1,92 ,95% ДИ: 1,63-2,25) [11]. Факторами, которые увеличивали риск смерти, были пожилой возраст, наличие сопутствующих заболеваний (более высокие показатели индекса Чарльсона) и более высокие уровни индекса депривации.
В метаанализе [12], включившем 91 исследование, было показано, что смертность от всех причин после выписки из стационара в течение 30 дней, 90 дней и 1 года составила 7,87%, 7,63% и 7,51%, соответственно. Самая высокая смертность от всех причин после выписки отмечена в Италии (12,7%), Великобритании (11,8%) и Иране (9,2%). В цитируемом метаанализе была проведена метарегрессия, которая показала, что распространенность смертности от всех причин после выписки увеличивалась с возрастом, что согласуется с данным нашего исследования. Авторы метаанализа обратили внимание на то, что смертность от всех причин различалась в развитых и развивающихся странах: смертность после выписки составила 7,78% у пациентов с COVID-19 в развитых странах и 3,84% в развивающихся странах. В качестве причин обсуждается неточное отслеживание и регистрация смертей в развивающихся странах, а также большее число пациентов старческого возраста в развитых странах.
Многофакторный анализ показал, что из 56 проанализированных переменных, такие переменные как возраст (прямая связь), уровень гемоглобина (обратная связь), SpO2 (обратная связь) и уровень АСТ (прямая связь), а также ХСН III-IV ФК, инсульт в анамнезе, онкологическое заболевание, ОПП во время госпитализации пациента обладают независимым отрицательным влиянием на прогноз пациента в течение 3 мес. после выписки из стационара.
С нашими данными максимально совпадают результаты исследования 6-мес. летальности пациентов, переживших COVID-19, в котором установлено, что из 6518 выписанных пациентов, 405 (6,2%) умерли в течение 180 дней. Основными ФР летального исхода в постгоспитальном периоде были возраст ≥80 лет, онкологическое заболевание, тяжелая СН, неврологические расстройства, тяжелая дисфункция печени и почек [8].
Онкологическое заболевание как ФР летального исхода после инфекции COVID-19 обсуждается в исследовании Pinato DJ, et al. [13], в котором показано, что при медиане наблюдения после COVID-19, равной 128 дням, риск смерти для пациентов с онкологическим заболеванием был выше почти в 2 раза (ОШ 1,80, 95% ДИ 1,18-2,75) после поправки на пол, возраст, бремя сопутствующих заболеваний, характеристики опухоли, противораковую терапию и тяжесть COVID-19.
Согласно метаанализу, включившему данные 49048 пациентов, ОПП встречается у 28,6% госпитализированных с COVID-19 [14]. Развитие ОПП повышает риск летального исхода у пациентов с СОVID-19 в 4,6 раза [15]. Влияние ОПП на долговременный прогноз пациента после COVID-19 изучено в меньшей степени [14]. Известно, что примерно у 50% пациентов с ОПП, связанным с COVID-19, не восстановился до исходного (до заболевания COVID-19) уровень функционального состояния почек на момент выписки из больницы [16] и что среди выживших после ОПП пациентов, которым требовалась заместительная терапия, 30,6% оставались зависимыми от диализа и после выписки [17].
Были проанализированы национальные базы данных Министерства по делам ветеранов США [18]. Сформированы когорты из 153760 человек с COVID-19, а также 2 контрольные когорты: 5637647 человек (без COVID-19 в этот же временной интервал — "современный контроль") и 5859411 человек (в период до пандемии — "исторический контроль") для оценки рисков сердечно-сосудистых исходов в течение 1 года после инфекционного заболевания. Данное исследование показало, что после первых 30 дней после заражения пациенты с COVID-19 подвержены повышенному риску возникновения ССЗ, включая цереброваскулярные расстройства, аритмии, ишемическую и не ИБС, перикардит, миокардит, СН и тромбоэмболическую болезнь. Эти риски были выражены даже у лиц, которые не были госпитализированы во время острой фазы инфекции. Риски нарастали в зависимости от тяжести инфекции, они были выше у госпитализированных в реанимацию, чем у госпитализированных в обычный стационар. Приведенные выше данные и в т.ч. наше исследование позволяют предполагать, что более чем 2/3 больных, перенесших COVID-19, после выписки из стационара не вернулись к исходному клиническому статусу, предшествовавшему инфекционному заболеванию. Это проявилось резко возросшим количеством визитов в поликлинику, вызовов скорой помощи и госпитализаций.
Этот факт не может игнорироваться врачебным сообществом, министерством здравоохранения и другими руководящими медицинскими органами и должен учитываться при планировании работы лечебных учреждений в новой реальной клинической практике.
Ограничение исследования
- Пациенты с бессимптомным течением или легкими симптомами, не потребовавшие госпитализации, не включались в исследование, поэтому наша когорта представляет в основном пациентов со среднетяжелым и тяжелым течением инфекции.
- В прогностической модели не учитывалось влияние препаратов для лечения COVID-19.
- В регистр АКТИВ пациенты включались с 29.06.2020г по 30.03.2021г, что соответствует 1-й и 2-й волне пандемии.
- Многофакторная логит-модель выведена на основании ретроспективной базы данных и не была проверена проспективно, что объясняется небольшим количеством летальных исходов в течение первых 3 мес. Количество летальных исходов было недостаточно для разделения выборки на обучающую и контрольную когорты. Однако разработанная модель представляет определенную ценность для клинической практики, т.к. в ходе многофакторного анализа были выделены наиболее значимые переменные, обладающие высокой независимой прогностической ценностью.
ЗАКЛЮЧЕНИЕ
Согласно данным регистра АКТИВ окончание острого периода COVID-19 не означает полноценного выздоровления пациентов, перенесших эту инфекцию.
Более чем у половины пациентов, перенесших COVID-19, длительно (до 1 года) сохраняются беспокоящие их симптомы, которые являются вновь возникшими или следствием обострения уже имевшихся симптомов. Плохое самочувствие вынуждало 2/3 пациентов обращаться за внеплановой медицинской помощью в течение всех 12 мес. после выписки из стационара.
По данным регистра АКТИВ летальность пациентов с СOVID-19 после выписки из стационара за 12 мес. составила 3,08%. Большинство летальных исходов произошло в первые 3 мес. Многофакторный анализ показал, что независимыми ФР летального исхода являются: возраст (прямая связь), уровень гемоглобина (обратная связь), SpO2 (обратная связь) и уровень АСТ (прямая связь), а также ХСН III-IV ФК, инсульт в анамнезе, онкологическое заболевание, ОПП во время госпитализации пациента.
На основании выявленных ФР построена номограмма, позволяющая определить риск летального исхода пациента, перенесшего COVID-19, в течение 3 мес. после выписки из стационара.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1. Свидетельство о регистрации базы данных № 2021622728. База данных регистра "АКТИВ1 & АКТИВ 2" Анализ динамики Коморбидных заболеваний у пациенТов, перенесшИх инфицироВание SARS-CoV-2. Правообладатель: ассоциация "Евразийская ассоциация терапевтов" (RU), 01.12.2021.
2. R Core Team (2022). R: A language and environment for statistical computing. R Foundation for Statistical Computing, Vienna, Austria. URL https://www.R-project.org/.
3. https://hbiostat.org/R/rms/, https://github.com/harrelfe/rms.
Список литературы
1. Khwaja A. KDIGO clinical practice guidelines for acute kidney injury. Nephron Clin Pract. 2012;120(4):c179-84. doi:10.1159/000339789.
2. Breiman L. Random Forests. Machine Learning. 2001;45:5-32. doi:10.1023/A:1010933404324.
3. Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г. и др. Клинические особенности постковидного периода. Результаты международного регистра "Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)". Предварительные данные (6 месяцев наблюдения). Российский кардиологический журнал. 2021;26(10):4708. doi:10.15829/1560-4071-2021-4708.
4. Raman B, Bluemke DA, Lüscher TF, Neubauer S. Long COVID: post-acute sequelae of COVID-19 with a cardiovascular focus. Eur Heart J. 2022;43(11):1157-72. doi:10.1093/eurheartj/ehac031.
5. Davis HE, Assaf GS, McCorkell L, et al. Characterizing long COVID in an international cohort: 7 months of symptoms and their impact. EClinicalMedicine. 2021;38:101019. doi:10.1016/j.eclinm.2021.101019.
6. Donnelly JP, Wang XQ, Iwashyna TJ, Prescott HC. Readmission and Death After Initial Hospital Discharge Among Patients With COVID-19 in a Large Multihospital System. JAMA. 2021;325(3):304-6. doi:10.1001/jama.2020.21465.
7. Chopra V, Flanders SA, O’Malley M, et al. Sixty-Day Outcomes Among Patients Hospitalized With COVID-19. Ann Intern Med. 2021;174(4):576-8. doi:10.7326/M20-5661.
8. Günster C, Busse R, Spoden M, et al. 6-month mortality and readmissions of hospitalized COVID-19 patients: A nationwide cohort study of 8,679 patients in Germany. PLoS One. 2021;16(8):e0255427. doi:10.1371/journal.pone.0255427.
9. McAlister FA, Dong Y, Chu A, et al. CORONA Collaboration. The risk of death or unplanned readmission after discharge from a COVID-19 hospitalization in Alberta and Ontario. CMAJ. 2022;194(19):E666-E673. doi:10.1503/cmaj.220272.
10. Ramzi ZS. Hospital readmissions and post-discharge all-cause mortality in COVID19 recovered patients; A systematic review and meta-analysis. Am J Emerg Med. 2022;51:267-79. doi:10.1016/j.ajem.2021.10.059.
11. Prabhakaran D, Singh K, Kondal D, et al. WHF COVID-19 Study Collaborators. Cardiovascular Risk Factors and Clinical Outcomes among Patients Hospitalized with COVID-19: Findings from the World Heart Federation COVID-19 Study. Glob Heart. 2022;17(1):40. doi:10.5334/gh.1128.
12. Profili F, Seghieri G, Francesconi P. Effect of diabetes on short-term mortality and incidence of first hospitalizations for cardiovascular events after recovery from SARS-CoV-2 infection. Diabetes Res Clin Pract. 2022;187:109872. doi:10.1016/j.diabres.2022.109872.
13. Pinato DJ, Tabernero J, Bower M, et al. OnCovid study group. Prevalence and impact of COVID-19 sequelae on treatment and survival of patients with cancer who recovered from SARS-CoV-2 infection: evidence from the OnCovid retrospective, multicentre registry study. Lancet Oncol. 2021;22(12):1669-80. doi:10.1016/S1470-2045(21)00573-8.
14. Hilton J, Boyer N, Nadim MK, et al. COVID-19 and Acute Kidney Injury. Crit Care Clin. 2022;38(3):473-89. doi:10.1016/j.ccc.2022.01.002.
15. Fu EL, Janse RJ, de Jong Y, et al. Acute kidney injury and kidney replacement therapy in COVID-19: a
16. Bowe B, Cai M, Xie Y, et al. Acute Kidney Injury in a National Cohort of Hospitalized US Veterans with COVID-19. Clin J Am Soc Nephrol. 2020;16(1):14-25. doi:10.2215/ CJN.09610620.
17. Ng JH, Hirsch JS, Hazzan A, et al.; Northwell Nephrology COVID-19 Research Consortium. Outcomes Among Patients Hospitalized With COVID-19 and Acute Kidney Injury. Am J Kidney Dis. 2021;77(2):204-15.e1. doi:10.1053/j.ajkd.2020.09.002.
18. Xie Y, Xu E, Bowe B, Al-Aly Z. Long-term cardiovascular outcomes of COVID-19. Nat Med. 2022;28(3):583-90. doi:10.1038/s41591-022-01689-3.
Об авторах
Г. П. АрутюновРоссия
д.м.н., профессор, президент Евразийской Ассоциации Терапевтов, член-корреспондент РАН, зав. кафедрой пропедевтики внутренних болезней педиатрического факультета, заслуженный врач РФ
Е. И. Тарловская
Россия
д.м.н., профессор, зав. кафедрой терапии и кардиологии
А. Г. Арутюнов
Россия
д.м.н., вице-президент Евразийской Ассоциации Терапевтов, профессор
Ю. Н. Беленков
Россия
академик РАН, д.м.н. зав. кафедрой госпитальной терапии №1 лечебного факультета
А. О. Конради
Россия
чл.-кор. РАН. д.м.н., профессор, зам. генерального директора по научной работе
Ю. М. Лопатин
Россия
д.м.н., профессор, член-корреспондент РАН, зав. кафедрой кардиологии и функциональной диагностики
А. П. Ребров
Россия
д.м.н., профессор, зав. кафедрой госпитальной терапии
С. Н. Терещенко
Россия
д.м.н., профессор, руководитель отдела заболеваний миокарда и сердечной недостаточности
А. И. Чесникова
Россия
д.м.н., профессор, профессор кафедры внутренних болезней
Г. Г. Айрапетян
Армения
д.м.н., профессор, Директор по кардиологической и сердечно-сосудистой хирургической службе
А. П. Бабин
Молдова
д.м.н., доцент, зав. по лечебной работе кафедры Семейная медицина
И. Г. Бакулин
Россия
д.м.н., профессор, декан лечебного факультета, зав. кафедрой пропедевтики внутренних болезней, гастроэнтерологии и диетологии им. С.М. Рысса, Главный внештатный специалист-терапевт Северо-Западного федерального округа РФ
Н. В. Бакулина
Россия
д.м.н., профессор, зав. кафедрой внутренних болезней, клинической фармакологии и нефрологии
Л. А. Балыкова
Россия
д.м.н., профессор, директор Медицинского института, член-корр. РАН
А. С. Благонравова
Россия
д.м.н., доцент, проректор по научной работе
М. В. Болдина
Россия
к.м.н., доцент кафедры терапии и кардиологии
М. И. Бутомо
Россия
заведующая ОФД 1
А. Р. Вайсберг
Россия
к.м.н., доцент кафедры терапии и кардиологии
А. С. Галявич
Россия
д.м.н., профессор, академик Академии наук Республики Татарстан, зав. кафедрой кардиологии, главный внештатный кардиолог ПФО
В. В. Гомонова
Россия
зам. главного врача по терапии, врач - кардиолог
Н. Ю. Григорьева
Россия
д.м.н., доцент, зав. кафедрой клинической медицины
И. В. Губарева
Россия
д.м.н., доцент, зав. кафедрой внутренних болезней
И. В. Демко
Россия
д.м.н., профессор, зав. кафедрой внутренних болезней и иммунологии с курсом ПО, зав. легочно-аллергологическим центром, пульмонолог, аллерголог-иммунолог
А. В. Евзерихина
Россия
к.м.н., зам. главного врача по медицинской части
А. В. Жарков
Россия
к.м.н., главный врач
А. А. Затейщикова
Россия
зав. терапевтическим отделением
У. К. Камилова
Узбекистан
д.м.н., профессор, зам. директора по научной работе
З. Ф. Ким
Россия
к.м.н., доцент, зам. главного врача по медицинской части
Т. Ю. Кузнецова
Россия
д.м.н., доцент, зав.кафедрой факультетской терапии, фтизиатрии, инфекционных болезней, эпидемиологии, зам. директора по ПДО
А. Н. Куликов
Россия
зав. кафедрой пропедевтики внутренних болезней
Н. В. Ларева
Россия
д.м.н., профессор, зав. кафедрой терапии ФПК и ППС
Е. В. Макарова
Россия
д.м.н., доцент, зав. кафедрой пропедевтики внутренних болезней
С. В. Мальчикова
Россия
д.м.н., доцент, профессор кафедры госпитальной терапии
С. В. Недогода
Россия
д.м.н., профессор, заслуженный врач РФ, проректор по клинической работе и региональному развитию здравоохранения, зав. кафедрой внутренних болезней
М. М. Петрова
Россия
д.м.н., профессор, заслуженный врач РФ, зав. кафедрой поликлинической терапии и семейной медицины с курсом ПО
И. Г. Починка
Россия
д.м.н., доцент кафедры эндокринологии и внутренних болезней, зав. кардиологическим отделением
К. В. Протасов
Россия
д.м.н., профессор, зам. директора по научной работе
Д. Н. Проценко
Россия
к.м.н., главный врач, зав. кафедрой анестезиологии и реаниматологии Школы непрерывного медицинского образования
Д. Ю. Рузанов
Беларусь
к.м.н., доцент, проректор по лечебной работе, профессор кафедры фтизиатрии и пульмонологии
С. А. Сайганов
Россия
д.м.н., профессор, ректор, зав. кафедрой госпитальной терапии и кардиологии им. М.С. Кушаковского
А. Ш. Сарыбаев
Кыргызстан
д.м.н., профессор, директор Национального центра кардиологии и терапии
Н. М. Селезнева
Россия
к.м.н., доцент кафедры госпитальной терапии
А. Б. Сугралиев
Казахстан
к.м.н., доцент, зав. кафедрой внутренних болезней с курсом пропедевтики
И. В. Фомин
Россия
д.м.н., доцент, зав. кафедрой госпитальной терапии
О. В. Хлынова
Россия
д.м.н., профессор, член-корр.РАН, зав. кафедрой госпитальной терапии
О. Ю. Чижова
Россия
д.м.н., профессор кафедры пропедевтики внутренних болезней, гастроэнтерологии, диетологии имени С. М. Рысса
И. И. Шапошник
Россия
д.м.н., профессор, зав. кафедрой пропедевтики внутренних болезней
Д. А. Щукарев
Россия
зав. инфекционным отделением
А. К. Абдрахманова
Казахстан
к.м.н., зав. кафедрой инфекционных болезней, главный врач
С. А. Аветисян
Армения
клинический ординатор, кафедра кардиологии
О. Г. Авоян
Армения
врач-кардиолог кардиологического центра МЦ Эребуни
К. К. Азарян
Армения
врач-кардиолог кардиологического центра МЦ Эребуни
Г. Т. Аймаханова
Казахстан
к.м.н., доцент кафедры внутренних болезней с курсом пропедевтики
Д. А. Айыпова
Кыргызстан
зав. отделением нефрологии
А. Ч. Акунов
Кыргызстан
к.м.н., зав. отделением ургентной кардиологии и реанимации-2
М. К. Алиева
Россия
терапевт
А. Р. Алмухамбедова
Россия
врач-терапевт
А. В. Апаркина
Россия
к.м.н., ассистент кафедры госпитальной терапии лечебного факультета
О. Р. Арусланова
Россия
к.м.н., сердечно-сосудистый хирург
Е. Ю. Ашина
Россия
ассистент кафедры пропедевтики внутренних болезней
О. Ю. Бадина
Россия
зав. отделением Инфекционного госпиталя
О. Ю. Барышева
Россия
д.м.н., доцент, профессор кафедры госпитальной терапии
Т. И. Батлук
Россия
к.м.н., медицинский советник
А. С. Батчаева
Россия
врач КЛД
Р. А. Башкинов
Россия
медицинский советник, аспирант кафедры терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э. Э. Эйхвальда 2019-2022
А. М. Битиева
Россия
врач-кардиолог
И. У. Бихтеев
Россия
студент
Н. А. Бородулина
Россия
врач-кардиолог
М. В. Брагин
Россия
студент
В. А. Бражник
Россия
врач-терапевт
А. М. Буду
Молдова
зав. отделением терапии
Г. А. Быкова
Россия
к.м.н., доцент кафедры госпитальной терапии, врач-пульмонолог
К. Р. Вагапова
Россия
врач-эндокринолог
Д. Д. Варламова
Россия
студентка
Н. Н. Везикова
Россия
д.м.н., профессор, зав. кафедрой госпитальной терапии, главный внештатный терапевт Минздрава Республики Карелия
Е. А. Вербицкая
Россия
врач-терапевт
О. Е. Вилкова
Россия
к.м.н., старший преподаватель кафедры клинической медицины
Е. А. Винникова
Россия
ординатор
В. В. Вустина
Россия
к.м.н., врач-кардиолог
Е. А. Галова
Россия
к.м.н., зам. директора Университетской клиники по науке
В. В. Генкель
Россия
к.м.н., доцент кафедры пропедевтики внутренних болезней
Д. Б. Гиллер
Россия
зав. кафедрой фтизиопульмонологии и торакальной хирургии им. И. М. Перельмана
Е. И. Горшенина
Россия
к.м.н., доцент кафедры госпитальной терапии
Е. В. Григорьева
Россия
к.м.н., доцент кафедры госпитальной терапии лечебного факультета
Е. Ю. Губарева
Россия
к.м.н., ассистент кафедры факультетской терапии, врач отделения функциональной диагностики
Г. М. Дабылова
Казахстан
ассистент кафедры внутренних болезней с курсом пропедевтики
А. И. Демченко
Россия
лаборант кафедры факультетской терапии, врач-стажёр отделения COVID
О. Ю. Долгих
Россия
к.м.н., главный врач
М. Ы. Дуйшобаев
Кыргызстан
врач отделения ургентной кардиологии и реанимации - 2
Д. С. Евдокимов
Россия
аспирант кафедры факультетской терапии
К. Е. Егорова
Россия
врач-гастроэнтеролог
А. Е. Желдыбаева
Казахстан
ассистент кафедры внутренних болезней с курсом пропедевтики
Н. В. Заречнова
Россия
зам. главного врача по лечебной работе КБ 2
Ю. Д. Зимина
Россия
врач-терапевт
С. Ю. Иванова
Россия
зам. главного врача по медицинской части
Е. Ю. Иванченко
Россия
к.м.н., доцент кафедры терапии и кардиологии
М. В. Ильина
Россия
врач терапевт-участковый
М. В. Казаковцева
Россия
к.м.н., доцент кафедры госпитальной терапии
Е. В. Казымова
Россия
зам. главного врача по поликлинической работе
Ю. Сергеевна Калинина
Россия
ассистент кафедры инфекционных болезней и эпидемиологии с курсом ПО
Н. А. Камардина
Россия
врач-кардиолог
А. М. Караченова
Россия
терапевт, пульмонолог
И. А. Каретников
Россия
зам. главного врача
Н. А. Кароли
Россия
д.м.н., профессор кафедры госпитальной терапии лечебного факультета
М. Х. Карсиев
Россия
ординатор
Д. С. Каскаева
Россия
к.м.н., доцент кафедры поликлинической терапии и семейной медицины
К. Ф. Касымова
Россия
ординатор кафедры госпитальной терапии и иммунологии с курсом ПО
Ж. Б. Керимбекова
Кыргызстан
младший научный сотрудник отделения горной медицины и легочных гипертензий
Е. С. Ким
Россия
администратор отделения «Кардиология 1»
Н. В. Киселева
Россия
врач-терапевт
Д. А. Клименко
Россия
лаборант кафедры факультетской терапии, врач-стажёр отделения COVID
О. В. Ковалишена
Россия
д.м.н., доцент, зав. инфекционным Стационаром Университетской клиники, зав. кафедрой эпидемиологии, микробиологии и доказательной медицины
С. В. Козлов
Россия
врач-терапевт
Е. В. Колмакова
Россия
к.м.н., доцент кафедры внутренних болезней, клинической фармакологии и нефрологии
Т. П. Колчинская
Россия
зам. главного врача по поликлинической работе
М. И. Колядич
Россия
к.м.н., доцент кафедры пропедевтики внутренних болезней, зам. главного врача
О. В. Кондрякова
Россия
студентка
М. П. Коновал
Россия
врач-терапевт
Д. Ю. Константинов
Россия
д.м.н., доцент, зав. кафедрой и клиникой инфекционных болезней
Е. А. Константинова
Россия
к.м.н., доцент кафедры инфекционных болезней
В. А. Кордюкова
Россия
клинический ординатор по специальности "Пульмонология" кафедры пропедевтики внутренних болезней
Е. В. Королева
Россия
врач 2 кардиологического отделения, ассистент кафедры клинической медицины
А. Ю. Крапошина
Россия
к.м.н., доцент,
доцент кафедры внутренних болезней и иммунологии с курсом ПО, пульмонолог
Т. В. Крюкова
Россия
специалист проектов
А. С. Кузнецова
Россия
к.м.н., доцент кафедры госпитальной терапии
Т. Ю. Кузьмина
Россия
к.м.н., доцент кафедры инфекционных болезней и эпидемиологии с курсом ПО
К. В. Кузьмичев
Россия
врач-стажер
Ч. К. Кулчороева
Кыргызстан
младший научный сотрудник отделения горной медицины и легочных гипертензий
Т. В. Куприна
Россия
клинический ординатор кафедры госпитальной терапии МИ
И. М. Куранова
Россия
зам. главного врача по медицинской части
Л. В. Куренкова
Россия
врач-стажер
Н. Ю. Курчугина
Россия
студентка
Н. А. Кушубакова
Кыргызстан
младший научный сотрудник отделения горной медицины и легочных гипертензий
В. И. Леванкова
Россия
зам. главного врача по терапии
А. А. Ледяева
Россия
доцент кафедры внутренних болезней Института НМФО
Т. В. Лисун
Россия
врач-методист
В. Е. Лисянская
Россия
студентка 5 курса лечебного факультета
Н. А. Любавина
Россия
к.м.н., доцент кафедры пропедевтики внутренних болезней
Н. А. Магдеева
Россия
к.м.н., доцент кафедры госпитальной терапии лечебного факультета
К. В. Мазалов
Россия
зав. кардиологическим отделением
В. И. Майсеенко
Беларусь
ассистент кафедры фтизиопульмонологии с курсом ФПКиП
А. С. Макарова
Россия
аспирант кафедры кардиологии и функциональной диагностики
А. М. Марипов
Кыргызстан
зав. отделением горной медицины и легочных гипертензий, ведущий научный сотрудник
Н. В. Марков
Россия
врач-пульмонолог
А. А. Марусина
Россия
врач терапевт-участковый
Е. С. Мельников
Россия
медицинский советник, аспирант кафедры терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э. Э. Эйхвальда 2020-2023
А. И. Метлинская
Россия
врач-кардиолог
Н. Б. Моисеенко
Россия
студент
Ф. Н. Мурадова
Россия
аспирант кафедры терапии и кардиологии
Р. Г. Мурадян
Россия
врач-терапевт
Ш. Н. Мусаелян
Армения
клинический ординатор кафедры кардиологии
Е. С. Некаева
Россия
зав. приемно-консультативным отделением, врач-терапевт
Н. М. Никитина
Россия
д.м.н., профессор кафедры госпитальной терапии лечебного факультета
С. Е. Нифонтов
Россия
врач ультразвуковой диагностики
Е. Ю. Оболенцева
Россия
врач функциональной диагностики
А. А. Обухова
Россия
аспирант кафедры функциональной диагностики
Б. Б. Огурлиева
Россия
аспирант кафедры внутренних болезней и общей физиотерапии, врач-кардиолог
А. А. Одегова
Россия
к.м.н., ассистент кафедры госпитальной терапии
Ю. В. Омарова
Россия
аспирант кафедры терапии и кардиологии
Н. А. Омурзакова
Кыргызстан
к.м.н., зам. директора по научной работе
Ш. О. Оспанова
Казахстан
ассистент кафедры внутренних болезней с курсом пропедевтики
В. А. Павлова
Россия
клинический ординатор кафедры факультетской терапии
Е. В. Пахомова
Россия
врач пульмонолог-фтизиатр отделения легочного туберкулёза для взрослых
Л. Д. Петров
Молдова
Директор
С. С. Пластинина
Россия
к.м.н., доцент кафедры пропедевтики внутренних болезней
Д. А. Платонов
Россия
врач-терапевт
В. А. Погребецкая
Россия
зам. главного врача по медицинской части
Д. В. Поляков
Россия
к.м.н., доцент кафедры пропедевтики внутренних болезней педиатрического факультета
Д. С. Поляков
Россия
к.м.н., доцент кафедры терапии и кардиологии
Е. В. Пономаренко
Россия
врач-кардиолог
Л. Л. Попова
Россия
д.м.н., профессор кафедры инфекционных болезней
А. А. Потанин
Россия
студент 5 курса лечебного факультета
Н. А. Прокофьева
Россия
к.м.н., зав. терапевтическим отделением №2
Ю. Д. Рабик
Россия
зав. ОФД 2
Н. А. Раков
Россия
ординатор кафедры терапии и кардиологии
А. Н. Рахимов
Узбекистан
младший научный сотрудник
Н. А. Розанова
Россия
медицинская сестра
И. В. Самусь
Россия
к.м.н., зав. организационно-методическим отделом
С. Серикболкызы
Казахстан
ассистент кафедры внутренних болезней с курсом пропедевтики КазНМУ им. С.Д. Асфендиярова
Я. А. Сидоркина
Россия
врач-терапевт
А. А. Симонов
Россия
врач-терапевт
В. В. Скачкова
Россия
врач-ординатор-гастроэнтеролог
Р. Д. Скворцова
Россия
врач функциональной диагностики
Д. С. Скуридин
Россия
врач-кардиолог
Д. В. Соловьева
Россия
ассистент кафедры клинической медицины
И. А. Соловьева
Россия
д.м.н., доцент, проректор по учебной работе, доцент кафедры внутренних болезней и иммунологии с курсом ПО, аллерголог-иммунолог
И. М. Сухомлинова
Россия
терапевт
А. Г. Сушилова
Россия
ординатор
Д. Р. Тагаева
Узбекистан
младший научный сотрудник
Е. П. Тихонова
Россия
д.м.н., профессор, зав. кафедрой инфекционных болезней и эпидемиологии с курсом ПО
Д. С. Токмин
Россия
руководитель отдела аналитики
А. А. Толмачева
Россия
к.м.н., ассистент кафедры факультетской терапии им. проф. Г. Д. Залесского, врач-кардиолог, з/о медицинской реабилитации
М. С. Торгунакова
Россия
ординатор кафедры госпитальной терапии и иммунологии с курсом ПО
К. В. Треногина
Россия
к.м.н., врач-кардиолог
Н. А. Тростянецкая
Россия
к.м.н., врач-кардиолог
Д. А. Трофимов
Россия
студент лечебного факультета, медицинский брат отделения «Кардиология 4»
М. А. Трубникова
Россия
медицинский советник, врач-нефролог
А. А. Туличев
Россия
к.м.н., ассистент кафедры пропедевтики внутренних болезней, зав. приемным отделением
А. Т. Турсунова
Казахстан
ассистент кафедры внутренних болезней с курсом пропедевтики
Н. Д. Уланова
Россия
врач-стажер
О. В. Фатенков
Россия
д.м.н., доцент, зав. кафедрой и клиникой факультетской терапии, гл. внештатный специалист по терапии Минздрава Самарской области
О. В. Федоришина
Россия
к.м.н.,доцент кафедры кардиологии и функциональной диагностики
Т. С. Филь
Россия
к.м.н., зав. отделением гастроэнтерологии
врач-терапевт
И. Ю. Фомина
Россия
к.м.н., доцент кафедры факультетской и поликлинической терапии, гл.врач
И. С. Фоминова
Россия
врач-невролог
И. А. Фролова
Россия
врач-кардиолог
С. М. Цвингер
Россия
к.м.н., ревматолог, доцент кафедры поликлинической терапии с курсом медицинской реабилитации
В. В. Цома
Россия
к.м.н., доцент кафедры внутренних болезней, гл. внештатный пульмонолог КЗ Волгоградской области
М. Б. Чолпонбаева
Кыргызстан
младший научный сотрудник отделения горной медицины и легочных гипертензий
Т. И. Чудиновских
Россия
к.м.н., ассистент кафедры госпитальной терапии
И. В. Шаврин
Россия
врач-терапевт
О. А. Шевченко
Россия
врач-терапевт
Д. Р. Шихалиев
Россия
врач ультразвуковой диагностики
Е. А. Шишкина
Россия
д.м.н., доцент кафедры госпитальной терапии и кардиологии
К. Ю. Шишков
Россия
студент
С. Ю. Щербаков
Россия
ординатор по дисциплине «анестезиология и реаниматология»
Г. В. Щербакова
Россия
доцент кафедры фтизиопульмонологии и торокальной хирургии им. И. М. Перельмана
Е. А. Яушева
Россия
врач-эндокринолог
Дополнительные файлы
- По данным регистра АКТИВ ~80% пациентов, перенесших COVID-19, в течение года обращаются за внеплановой медицинской помощью, ~10% повторно госпитализируются.
- Наиболее частыми причинами обращения за внеплановой помощью являются: неконтролируемая артериальная гипертензия, декомпенсация сахарного диабета, дестабилизация ишемической болезни сердца.
- Летальность пациентов после выписки из стационара за год составила 3,08%. Факторами риска летального исхода являются: возраст (прямая связь), уровень гемоглобина (обратная связь), SpO2 (обратная связь) и уровень аспартатаминотрансферазы (прямая связь), тяжелая сердечная недостаточность, инсульт в анамнезе, онкологическое заболевание, острое почечное повреждение во время госпитализации.
Рецензия
Для цитирования:
Арутюнов Г.П., Тарловская Е.И., Арутюнов А.Г., Беленков Ю.Н., Конради А.О., Лопатин Ю.М., Ребров А.П., Терещенко С.Н., Чесникова А.И., Айрапетян Г.Г., Бабин А.П., Бакулин И.Г., Бакулина Н.В., Балыкова Л.А., Благонравова А.С., Болдина М.В., Бутомо М.И., Вайсберг А.Р., Галявич А.С., Гомонова В.В., Григорьева Н.Ю., Губарева И.В., Демко И.В., Евзерихина А.В., Жарков А.В., Затейщикова А.А., Камилова У.К., Ким З.Ф., Кузнецова Т.Ю., Куликов А.Н., Ларева Н.В., Макарова Е.В., Мальчикова С.В., Недогода С.В., Петрова М.М., Починка И.Г., Протасов К.В., Проценко Д.Н., Рузанов Д.Ю., Сайганов С.А., Сарыбаев А.Ш., Селезнева Н.М., Сугралиев А.Б., Фомин И.В., Хлынова О.В., Чижова О.Ю., Шапошник И.И., Щукарев Д.А., Абдрахманова А.К., Аветисян С.А., Авоян О.Г., Азарян К.К., Аймаханова Г.Т., Айыпова Д.А., Акунов А.Ч., Алиева М.К., Алмухамбедова А.Р., Апаркина А.В., Арусланова О.Р., Ашина Е.Ю., Бадина О.Ю., Барышева О.Ю., Батлук Т.И., Батчаева А.С., Башкинов Р.А., Битиева А.М., Бихтеев И.У., Бородулина Н.А., Брагин М.В., Бражник В.А., Буду А.М., Быкова Г.А., Вагапова К.Р., Варламова Д.Д., Везикова Н.Н., Вербицкая Е.А., Вилкова О.Е., Винникова Е.А., Вустина В.В., Галова Е.А., Генкель В.В., Гиллер Д.Б., Горшенина Е.И., Григорьева Е.В., Губарева Е.Ю., Дабылова Г.М., Демченко А.И., Долгих О.Ю., Дуйшобаев М.Ы., Евдокимов Д.С., Егорова К.Е., Желдыбаева А.Е., Заречнова Н.В., Зимина Ю.Д., Иванова С.Ю., Иванченко Е.Ю., Ильина М.В., Казаковцева М.В., Казымова Е.В., Калинина Ю.С., Камардина Н.А., Караченова А.М., Каретников И.А., Кароли Н.А., Карсиев М.Х., Каскаева Д.С., Касымова К.Ф., Керимбекова Ж.Б., Ким Е.С., Киселева Н.В., Клименко Д.А., Ковалишена О.В., Козлов С.В., Колмакова Е.В., Колчинская Т.П., Колядич М.И., Кондрякова О.В., Коновал М.П., Константинов Д.Ю., Константинова Е.А., Кордюкова В.А., Королева Е.В., Крапошина А.Ю., Крюкова Т.В., Кузнецова А.С., Кузьмина Т.Ю., Кузьмичев К.В., Кулчороева Ч.К., Куприна Т.В., Куранова И.М., Куренкова Л.В., Курчугина Н.Ю., Кушубакова Н.А., Леванкова В.И., Ледяева А.А., Лисун Т.В., Лисянская В.Е., Любавина Н.А., Магдеева Н.А., Мазалов К.В., Майсеенко В.И., Макарова А.С., Марипов А.М., Марков Н.В., Марусина А.А., Мельников Е.С., Метлинская А.И., Моисеенко Н.Б., Мурадова Ф.Н., Мурадян Р.Г., Мусаелян Ш.Н., Некаева Е.С., Никитина Н.М., Нифонтов С.Е., Оболенцева Е.Ю., Обухова А.А., Огурлиева Б.Б., Одегова А.А., Омарова Ю.В., Омурзакова Н.А., Оспанова Ш.О., Павлова В.А., Пахомова Е.В., Петров Л.Д., Пластинина С.С., Платонов Д.А., Погребецкая В.А., Поляков Д.В., Поляков Д.С., Пономаренко Е.В., Попова Л.Л., Потанин А.А., Прокофьева Н.А., Рабик Ю.Д., Раков Н.А., Рахимов А.Н., Розанова Н.А., Самусь И.В., Серикболкызы С., Сидоркина Я.А., Симонов А.А., Скачкова В.В., Скворцова Р.Д., Скуридин Д.С., Соловьева Д.В., Соловьева И.А., Сухомлинова И.М., Сушилова А.Г., Тагаева Д.Р., Тихонова Е.П., Токмин Д.С., Толмачева А.А., Торгунакова М.С., Треногина К.В., Тростянецкая Н.А., Трофимов Д.А., Трубникова М.А., Туличев А.А., Турсунова А.Т., Уланова Н.Д., Фатенков О.В., Федоришина О.В., Филь Т.С., Фомина И.Ю., Фоминова И.С., Фролова И.А., Цвингер С.М., Цома В.В., Чолпонбаева М.Б., Чудиновских Т.И., Шаврин И.В., Шевченко О.А., Шихалиев Д.Р., Шишкина Е.А., Шишков К.Ю., Щербаков С.Ю., Щербакова Г.В., Яушева Е.А. Клинические особенности постковидного периода. Результаты международного регистра “Анализ динамики коморбидных заболеваний у пациентов, перенесших инфицирование SARS-CoV-2 (АКТИВ SARS-CoV-2)”. (12 месяцев наблюдения). Российский кардиологический журнал. 2023;28(1):5270. https://doi.org/10.15829/1560-4071-2023-5270
For citation:
Arutyunov G.P., Tarlovskaya E.I., Arutyunov A.G., Belenkov Yu.N., Konradi A.O., Lopatin Yu.M., Rebrov A.P., Tereshchenko S.N., Chesnikova A.I., Hayrapetyan H.G., Babin A.P., Bakulin I.G., Bakulina N.V., Balykova L.A., Blagonravova A.S., Boldina M.V., Butomo M.I., Vaisberg A.R., Galyavich A.S., Gomonova V.V., Grigorieva N.Yu., Gubareva I.V., Demko I.V., Evzerikhina A.V., Zharkov A.V., Zateishchikova A.A., Kamilova U.K., Kim Z.F., Kuznetsova T.Yu., Kulikov A.N., Lareva N.V., Makarova E.V., Malchikova S.V., Nedogoda S.V., Petrova M.M., Pochinka I.G., Protasov K.V., Protsenko D.N., Ruzanav D.Yu., Sayganov S.A., Sarybaev A.Sh., Selezneva N.M., Sugraliev A.B., Fomin I.V., Khlynova O.V., Chizhova O.Yu., Shaposhnik I.I., Sh'ukarev D.A., Abdrakhmanova A.K., Avetisian S.A., Avoyan H.G., Azarian K.K., Aimakhanova G.T., Ayipova D.A., Akunov A.Ch., Alieva M.K., Almukhambedova A.R., Aparkina A.V., Aruslanova O.R., Ashina E.Yu., Badina O.Yu., Barysheva O.Yu., Batluk T.I., Batchayeva A.S., Bashkinov R.A., Bitieva A.M., Bikhteyev I.U., Borodulina N.A., Bragin M.V., Brazhnik V.A., Budu A.M., Bykova G.A., Vagapova K.R., Varlamova D.D., Vezikova N.N., Verbitskaya E.A., Vilkova O.E., Vinnikova E.A., Vustina V.V., Gаlova E.A., Genkel V.V., Giller D.B., Gorshenina E.I., Grigorieva E.V., Gubareva E.U., Dabylova G.M., Demchenko A.I., Dolgikh O.Yu., Duyshobayev M.Y., Evdokimov D.S., Egorova K.E., Zheldybayeva A.E., Zarechnova N.V., Zimina Yu.D., Ivanova S.U., Ivanchenko E.U., Ilina M.V., Kazakovtseva M.V., Kazymova E.V., Kalinina Yu.S., Kamardina N.A., Karachenova A.M., Karetnikov I.A., Karoli N.A., Karsiev M.Kh., Кaskaeva D.S., Kasymova K.F., Kerimbekova Zh.B., Kim E.S., Kiseleva N.V., Klimenko D.A., Kovalishena O.V., Kozlov S.V., Kolmakova E.V., Kolchinskaya T.P., Koliadich M.I., Kondriakova O.V., Konoval M.P., Konstantinov D.U., Konstantinova E.A., Kordukova V.A., Koroleva E.V., Kraposhina A.U., Kryukova T.V., Kuznetsova A.S., Kuzmina T.U., Kuzmichev K.V., Kulchoroeva Ch.K., Kuprina T.V., Kuranova I.M., Kurenkova L.V., Kurchugina N.U., Kushubakova N.A., Levankova V.I., Ledyaeva A.A., Lisun T.V., Lisyanskaya V.E., Lyubavina N.A., Magdeyeva N.A., Mazalov K.V., Maiseenko V.I., Makarova A.S., Maripov A.M., Markov N.V., Marusina A.A., Melnikov E.S., Metlinskaya A.I., Moiseenko N.B., Muradova F.N., Muradyan R.G., Musaelian Sh.N., Nekaeva E.S., Nikitina N.M., Nifontov S.E., Obolentseva E.U., Obukhova A.A., Ogurlieva B.B., Odegova A.A., Omarova Yu.V., Omurzakova N.A., Ospanova Sh.O., Pavlova V.A., Pahomova E.V., Petrov L.D., Plastinina S.S., Platonov D.A., Pogrebetskaya V.A., Polyakov D.V., Polyakov D.S., Ponomarenko E.V., Popova L.L., Potanin A.A., Prokofeva N.A., Rabik J.D., Rakov N.A., Rakhimov A.N., Rozanova N.A., Samus I.V., Serikbolkyzy S., Sidorkina Ya.A., Simonov A.A., Skachkova V.V., Skvortcova R.D., Skuridin D.S., Solovieva D.V., Solovieva I.A., Sukhomlinova I.M., Sushilova A.G., Tagayeva D.R., Tikhonova E.P., Tokmin D.S., Tolmacheva A.A., Torgunakova M.S., Trenogina K.V., Trostianetckaia N.A., Trofimov D.A., Trubnikova M.A., Tulichev A.A., Tursunova A.T., Ulanova N.D., Fatenkov O.V., Fedorishina O.V., Fil T.S., Fomina I.U., Fominova I.S., Frolova I.A., Tsvinger S.M., Tsoma V.V., Cholponbaeva M.B., Chudinovskikh T.I., Shavrin I.V., Shevchenko O.A., Shikhaliev D.R., Shishkina E.A., Shishkov K.U., Sherbakov S.U., Shcherbakova G.V., Yausheva E.A. Clinical features of post-COVID period. Results of an International Register "Dynamics Analysis of Comorbidities in SARS-CoV-2 Survivors (ACTIV SARS-CoV-2)" (12-month follow-up). Russian Journal of Cardiology. 2023;28(1):5270. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5270
JATS XML

















































