Перейти к:
Распространенность и факторы риска развития нозокомиальной пневмонии после кардиохирургических вмешательств, выполненных в условиях искусственного кровообращения
https://doi.org/10.15829/1560-4071-2024-6094
EDN: KZZMAV
Аннотация
Цель. Изучить распространенность и факторы риска развития нозокомиальной пневмонии (НП) после кардиохирургических операций, выполненных в условиях искусственного кровообращения (ИК), на современной когорте пациентов.
Материал и методы. Проведен ретроспективный анализ историй болезни пациентов отделения сердечно-сосудистой хирургии, прооперированных в период с 01.01.2022 по 31.12.2022. В исследование последовательно включили 417 пациентов, которым выполнено кардиохирургическое вмешательство в условиях ИК. Оценивали частоту и сроки развития НП. Изучили влияние основных демографических, клинических, периоперационных факторов на риск ее развития.
Результаты. Частота пневмонии в группе за год составила 27,6%, в т.ч. после операции Frozen Elephant Trunk (FET) — 32%, после коронарного шунтирования (КШ) — 29,5%, после сочетанной операции КШ и вмешательства на сердечном клапане 26,2%, изолированной коррекции клапанного порока — 25,9%, после протезирования грудного отдела аорты по методике Hemiarch — 19,5%. Пневмония развивалась на 4,6±2,9 сут. после оперативного вмешательства. Риск развития пневмонии возрастал при наличии фибрилляции предсердий (ФП) до операции (отношение шансов (ОШ) 3,17; 95% доверительный интервал (ДИ): 1,67; 6,02, p=0,0002), длительности ИК (ОШ 1,01; 95% ДИ: 1,00; 1,01; p=0,0006), пережатия аорты (ОШ 1,01; 95% ДИ: 1,00; 1,01; p=0,0002) и искусственной вентиляции легких (ИВЛ) (ОШ 1,03; 95% ДИ: 1,01; 1,05; p=0,005). Предикторами развития пневмонии служили длительность ИК ≥96 мин (чувствительность 67,7%, специфичность 64,6%, AUC=0,681, p=0,0006) и ИВЛ ≥14 ч (чувствительность 63,1%, специфичность 69,3%, AUC=0,641, p=0,005), а также наличие ФП до операции (чувствительность 61%, специфичность 75%, p=0,0002).
Заключение. ФП до операции, длительность ИК ≥96 мин и ИВЛ ≥14 ч служат категориальными и количественными предикторами развития НП в послеоперационном периоде у современной когорты пациентов.
Ключевые слова
Для цитирования:
Калашникова Т.П., Подоксёнов Ю.К., Каменщиков Н.О., Арсеньева Ю.А., Горчакова М.Б., Кравченко И.В., Козулин М.С., Романюк Е.Т., Куницин С.А., Козлов Б.Н., Бощенко А.А. Распространенность и факторы риска развития нозокомиальной пневмонии после кардиохирургических вмешательств, выполненных в условиях искусственного кровообращения. Российский кардиологический журнал. 2024;29(12):6094. https://doi.org/10.15829/1560-4071-2024-6094. EDN: KZZMAV
For citation:
Kalashnikova T.P., Podoksenov Yu.K., Kamenshchikov N.O., Arsenyeva Yu.A., Gorchakova M.B., Kravchenko I.V., Kozulin M.S., Romanyuk E.T., Kunitsin S.A., Kozlov B.N., Boshchenko A.A. Prevalence and risk factors for hospital-acquired pneumonia after on-pump cardiac surgery. Russian Journal of Cardiology. 2024;29(12):6094. (In Russ.) https://doi.org/10.15829/1560-4071-2024-6094. EDN: KZZMAV
Кардиохирургия является интенсивно развивающейся отраслью современной высокотехнологичной медицины. Качество оказания кардиохирургической помощи неуклонно растет за счет совершенствования хирургической техники, анестезиологического и реанимационного обеспечения, внедрения новых технологий, материалов и лекарственных средств. Несмотря на это, частота осложнений после проведения кардиохирургических операций все еще значительна.
Нозокомиальная пневмония (НП) является наиболее распространенным инфекционным осложнением послеоперационного периода у кардиохирургических пациентов [1-4]. Она развивается в 2-22% случаев после коронарного шунтирования (КШ) и хирургии клапанов [5-7] и у 22-52,5% пациентов после вмешательств на аорте [8-11]. Присоединение НП сопровождается неблагоприятными клиническими исходами, увеличением длительности пребывания больного в стационаре и возрастанием медицинских расходов [2][12], а также сокращением 5-летней выживаемости пациентов примерно вдвое [12]. Это объясняет высокий интерес к изучению вопросов возникновения НП у кардиохирургических пациентов. Однако опубликованные к настоящему времени исследования, посвященные данной проблеме, относятся к периоду до вспышки пандемии новой коронавирусной инфекции. Многие исследователи подчеркивают, что профиль кардиохирургических больных с течением времени меняется [5]: значительная часть пациентов переносит рентгенэндоваскулярные вмешательства и миниинвазивную хирургию, а в разделе открытых вмешательств остались более тяжелые пациенты. Представляется актуальным изучение распространенности и факторов риска (ФР) НП у больных, перенесших операцию в условиях искусственного кровообращения (ИК) в постковидный период.
Материал и методы
Провели ретроспективный анализ историй болезни пациентов отделения сердечно-сосудистой хирургии, прооперированных в условиях ИК в период с 01.01.2022 по 31.12.2022. Все пациенты в период госпитализации предоставили организации информированное согласие на обработку персональных данных и использование обезличенных медицинских данных для научных исследований. Критериями включения в исследование были: возраст старше 18 лет, оперативное вмешательство в условиях ИК в период госпитализации. Диагноз НП в послеоперационном периоде устанавливали в соответствии с национальными рекомендациями [13]. Критерием исключения был положительный результат мазка на новую коронавирусную инфекцию SARS-CoV-2. В исследование последовательно включили 417 пациентов. Проанализировали данные клинического, лабораторного, инструментального обследования пациентов и основные периоперационные факторы. Среди послеоперационных показателей в анализ включали только предшествовавшие развитию НП. Основные характеристики пациентов, включённых в анализ, представлены в таблице 1.
Статистическую обработку результатов выполняли в программах STATISTICA 10 и IBM SPSS statistics 23. Нормальность распределения количественных показателей проверяли по критерию Шапиро-Уилка (Shapiro-Wilk test). Данные были представлены в виде абсолютных значений и процентов для категориальных результатов. Если показатели имели нормальное распределение, они описывались средним значением и стандартным отклонением, М±SD, в противном случае — медианой и межквартильным интервалом, Ме [ 25; 75]. Для категориальных переменных сравнение двух групп проводили с помощью критерия хи-квадрат Пирсона. Различия количественных показателей в независимых группах анализировали с помощью критериев Краскела-Уоллиса (Kruskal-Wallis test) для сравнения более двух групп и Манна-Уитни (Mann-Whitny test) для сравнения двух групп. Статистическую связь между явлениями оценивали с помощью коэффициента ранговой корреляции Спирмена. Выявление предикторов развития пневмонии проводили с построением моделей логистических регрессий. Пороговый уровень значимости при проверке гипотез составлял р=0,05. Точность предсказания модели оценивали с помощью ROC-анализа. Пороговые значения (cut-off) определяли как точки пересечения кривых чувствительности и специфичности модели.
Результаты
Среди пациентов, прооперированных в условиях ИК, значимо чаще были мужчины пожилого возраста, среднего роста, с избыточной массой тела и сохраненной фракцией выброса левого желудочка (табл. 1). Почти половина из них курила и перенесла в прошлом инфаркт миокарда. Каждый четвертый из прооперированных пациентов имел нарушения углеводного обмена, каждый пятый страдал хронической обструктивной болезнью легких.
При анализе структуры выполненных оперативных вмешательств с использованием ИК установили, что основную долю составили операции КШ, реже проводили хирургическую коррекцию клапанных пороков. На третьем месте было сочетанное вмешательство КШ с коррекцией клапанного порока (КШ+клапан). Среди всех пациентов с патологией грудной аорты в 41 случае выполнена операция Нemiarch и 25 операций FET (Frozen Elephant Trunk) с различными вариантами реконструкций корня аорты и сочетанных вмешательствах на клапанах и коронарных артериях (рис. 1).
Частота встречаемости НП в целом по группе составила 27,6% (115 человек). Пневмония развивалась в среднем на 4,6±2,9 сут. после оперативного вмешательства. Число вовлеченных в воспалительный процесс сегментов легких составило 2,0 [ 2,0; 4,0]. У 64 (55,7%) пациентов пневмония была односторонней, у 51 (44,3%) в патологический процесс были вовлечены оба легких.
Частота НП в группе КШ составила 29,5%, КШ+клапан — 26,2%, при изолированном вмешательстве на клапане — 25,9%, в группе Hemiarch — 19,5%. Наиболее высокая частота НП — 32% — нами отмечена в группе пациентов, перенесших операцию FET, что согласуется с литературными данными [8-10]. При этом у всех пациентов, перенесших операцию FET, течение пневмонии расценивалось как тяжелое, сопровождавшееся дыхательной недостаточностью. У большинства из них (62,5%) в патологический процесс были вовлечены оба легких.
При межгрупповом сравнении пациентов, разделенных по факту наличия или отсутствия НП, мы выявили различия по доли курящих пациентов, индексу курения (причем он был выше у пациентов без пневмонии), наличию любой формы фибрилляции предсердий (ФП) до операции, включая постоянную, пароксизмальную или персистирующую, уровню эритроцитов после операции, длительности ИК, искусственной вентиляции легких (ИВЛ), пережатия аорты (табл. 2). Пациенты с НП в послеоперационном периоде задерживались в стационаре в среднем на 9 дней дольше.
По данным однофакторного логистического регрессионного анализа риск развития НП повышался при наличии ФП до операции (отношение шансов (ОШ) 3,17; 95% доверительный интервал (ДИ): 1,67; 6,02, p=0,0002), по мере увеличения длительности пережатия аорты (ОШ 1,01; 95% ДИ: 1,00; 1,01; p=0,0002), ИК (ОШ 1,01; 95% ДИ: 1,00; 1,01; p=0,0006) и ИВЛ (ОШ 1,03; 95% ДИ: 1,01; 1,05; p=0,005). Наличие ФП служило предиктором развития НП с чувствительностью и специфичностью 61% и 75%, соответственно. Поскольку длительность пережатия аорты коррелировала со временем ИК (R=0,89; p<0,001), а также учитывая, что многие исследователи подчеркивают значимую роль последнего в развитии НП [4][6][9][10][14], в дальнейшем в анализ включили только длительность ИК. На основании ROC-анализа в качестве предикторов развития НП определили длительность ИВЛ ≥14 ч и ИК ≥96 мин (рис. 2).
При проведении многофакторного логистического регрессионного анализа построить модель не удалось. Однако мы проанализировали частоту развития НП в зависимости от наличия и количества выявленных нами предикторов (табл. 3). Выявили прогрессивное возрастание частоты НП по мере увеличения числа предикторов: минимальные значения установлены в подгруппе пациентов без ФР (8,4%), максимальные (63,6%) — в подгруппе с наличием всех трех ФР одновременно. Различия между подгруппами с отсутствием, наличием одного или двух ФР были значимыми, а появление третьего ФР по отношению к двум уже не достигало уровня статистической значимости (табл. 4).
Таблица 1
Основные демографические и клинические характеристики пациентов, прооперированных в 2022г
Показатели | n (%) |
Мужчины Женщины | 293 (70,3%) 124 (29,7%) |
Возраст, лет | 62,6±9,5 |
Рост, см | 170,1±9,3 |
Вес, кг | 82,7±16,3 |
ИМТ, кг/м2 | 29,1±5,4 |
Нормальная масса тела Избыточная масса тела Ожирение 1 степени Ожирение 2 степени Ожирение 3 степени Дефицит массы тела | 96 (23%) 156 (37,4%) 107 (25,7%) 41 (9,8%) 12 (2,9%) 5 (1,2%) |
ФВ ЛЖ, % | 57,3±13,2 |
Число курящих | 191 (45,8%) |
ФП | 83 (19,9%) |
ХОБЛ | 83 (19,9%) |
ИМ | 182 (43,6%) |
Нарушение углеводного обмена — СД — НТГ | 109 (26,1%) 37 (8,9%) 72 (17,3%) |
Сокращения: ИМ — инфаркт миокарда в анамнезе, ИМТ — индекс массы тела, НТГ — нарушение толерантности к глюкозе, СД — сахарный диабет, ФВ ЛЖ — фракция выброса левого желудочка, ФП — фибрилляция предсердий, ХОБЛ — хроническая обструктивная болезнь легких.

Рис. 1. Виды выполненных оперативных вмешательств с использованием ИК в 2022г.
Сокращения: КШ — коронарное шунтирование, FET — frozen elephant trunk ("замороженный хобот слона"), протезирование всей дуги аорты с имплантацией стент-графта в нисходящую аорту, Hemiarch — протезирование дуги аорты по методике "полудуги".
Таблица 2
Основные характеристики пациентов, разделенных на группы по факту наличия НП
Показатели | Пациенты с НП, n=115 | Пациенты без НП, n=302 | р-значение |
Мужчины, n (%) Женщины, n (%) | 77 (67%) 38 (33%) | 216 (71,5%) 86 (28,5%) | 0,22 |
Возраст, лет | 61,1±10,2 | 63,1±9,1 | 0,09 |
Рост, см | 170,5±8,6 | 169,8±9,5 | 0,48 |
Вес, кг | 84,6±16,5 | 82,0±16,2 | 1,48 |
ИМТ, кг/м2 | 29,1±5,4 | 29,0±5,5 | 0,18 |
ФВ ЛЖ, % | 58,2±12,0 | 57,0±13,6 | 0,6 |
Факт курения, n (%) | 67 (58,3%) | 124 (41,1%) | 0,007 |
Индекс курения, пачка/лет | 25,2±16,3 | 31,2±16,4 | 0,008 |
ФП до операции, n (%) | 62 (53,9%) | 21 (7%) | 0,0003 |
ХОБЛ, n (%) | 25 (21,7%) | 58 (19,2%) | 0,4 |
ИМ, n (%) | 53 (46,1%) | 129 (42,7%) | 0,5 |
Нарушение углеводного обмена, n (%) СД, n (%) НТГ, n (%) | 24 (20,9%) 17 7 | 85 (28,1%) 20 65 | 0,13 0,28 0,83 |
Вид операции, n (%) КШ КШ+вмешательство на клапане Вмешательство на клапане FET Hemiarch | 66 (57,3%) 11 (9,6%) 22 (19,1%) 8 (7%) 8 (7%) | 158 (52,3%) 63 (20,9%) 31 (10,3%) 17 (5,6%) 33 (10,9%) | 0,13 |
ИВЛ, ч, Ме [ 25; 75] | 14 [ 11,5; 22] | 13 [ 11; 16] | 0,046 |
ИК, мин, Ме [ 25; 75] | 99 [ 78; 132] | 90 [ 71; 108] | 0,005 |
Пережатие аорты, мин, Ме [ 25; 75] | 63,5 [ 50; 93] | 56 [ 43; 76] | 0,0036 |
Hb до операции, г/л | 134,0±16,0 | 133,1±18,1 | 0,7 |
Ht до операции, % | 39,8±5,9 | 39,8±6,2 | 1,0 |
Эритроциты до операции, 1012/л | 5,0±1,1 | 4,7±1,9 | 0,4 |
Hb после операции, г/л | 100,4±14,5 | 103,4±15,6 | 0,07 |
Ht после операции, % | 28,8±3,9 | 29,5±4,9 | 0,07 |
Эритроциты после операции, 1012/л | 3,5±0,5 | 4,8±0,9 | 0,02 |
Койко-день до операции | 6,4±5,7 | 6,5±4,2 | 0,5 |
Койко-день после операции | 25,1±12,7 | 15,9±6,3 | 0,0001 |
Общий койко-день | 24,5±9,4 | 22,3±7,4 | 0,02 |
Сокращения: ИВЛ — искусственная вентиляция легких, ИК — искусственное кровообращение, ИМ — инфаркт миокарда в анамнезе, ИМТ — индекс массы тела, КШ — коронарное шунтирование, НП — нозокомиальная пневмония, НТГ — нарушение толерантности к глюкозе, СД — сахарный диабет, ФВ ЛЖ — фракция выброса левого желудочка, ФП — фибрилляция предсердий, ХОБЛ — хроническая обструктивная болезнь легких, Hb — гемоглобин, Ht — гематокрит.
Таблица 3
Частота НП в группах пациентов с разным количеством ФР
Общее число, n | НП, n (%) | |
0 ФР | 155 | 13 (8,4%) |
1 ФР | 154 | 33 (21,4%) |
2 ФР | 97 | 42 (43,3%) |
3 ФР | 11 | 7 (63,6%) |
Сокращения: НП — нозокомиальная пневмония, ФР — факторы риска.
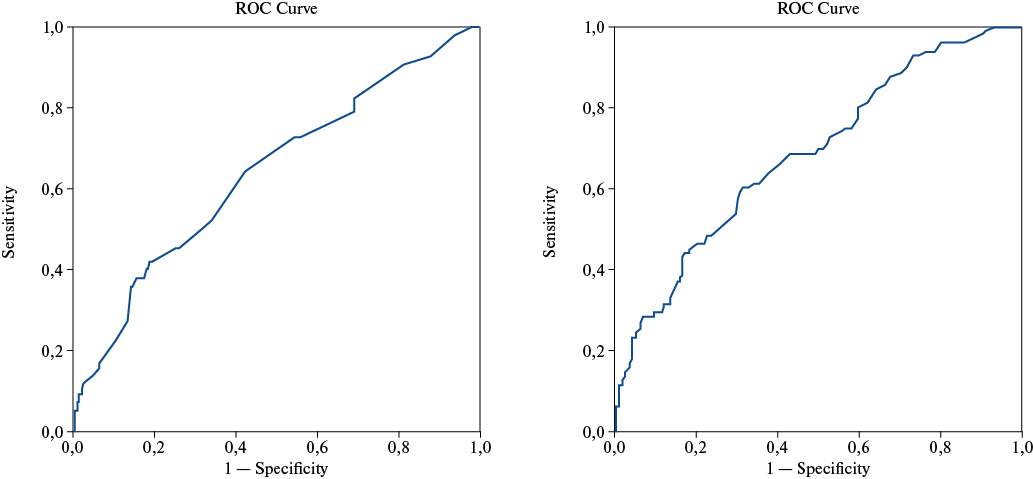
Рис. 2 А. Модель длительности ИВЛ.
Примечание: AUC=0,641, Cut of value=14 ч, чувствительность 63,1%, специфичность 69,3%.
Рис. 2 Б. Модель длительности ИК.
Примечание: AUC=0,681, Cut of value=96 мин, чувствительность 67,7%, специфичность 64,6%.
Таблица 4
Уровни статистической значимости развития НП между группами с разным количеством ФР
2 ФР | 3 ФР | 0 ФР | |
1 ФР | p=0,0002 | p=0,002 | p=0,001 |
2 ФР | p>0,05 | p=0,0000 | |
3 ФР | p=0,0000 |
Сокращения: НП — нозокомиальная пневмония, ФР — факторы риска.
Обсуждение
Высокая частота НП в группе кардиохирургических пациентов объясняется целым рядом причин. Кардиохирургическое вмешательство представляет собой политравму с нарушением нормальной каркасности и экскурсии грудной клетки, затруднением кашлевого рефлекса, нарушением функционирования мукоцилиарного аппарата и застоем мокроты. При этом основным первичным звеном патогенеза НП является аспирация колонизированного условно-патогенными бактериями собственного секрета ротоглотки пациента [13]. ИК сопровождается гипоперфузией легких, а затем их реперфузионным повреждением, что приводит к выходу альбумина, фибриногена, протеаз в альвеолярное пространство с инактивацией сурфактанта и повреждением альвеолоцитов с развитием ателектазирования, закономерно увеличивающего гипоксемию. Для успешного решения проблемы НП в кардиохирургии необходимо выделение из общей когорты пациентов, находящихся в группе риска по ее развитию. К сожалению, ни одна из предложенных к настоящему времени шкал прогнозирования НП у кардиохирургических пациентов [14] не может в полной мере удовлетворять нашим требованиям ввиду различий изучаемых популяций пациентов. Необходимы локальные исследования ФР НП, актуальные для конкретного учреждения.
Полученные нами результаты согласуются с литературными данными о значимой роли продолжительности ИК [4][6][9][10] и ИВЛ [1][2][9][10] в развитии НП у кардиохирургических пациентов, однако количественные значения этих показателей, способные выступить в качестве предиктора НП, ранее не были предложены. При этом в современной литературе ФП как ФР развития НП упоминается лишь у пациентов, оперированных по поводу рака легкого [15]. Мы предполагаем, что наиболее обоснованным механизмом, связывающим наличие ФП и развитие пневмонии, по всей вероятности, следует считать послеоперационную дисфункцию миокарда у этих пациентов, приводящую к расстройству кровообращения в малом круге. По данным литературы шансы развития НП повышались в 1,6-2,2 раза при систолической дисфункции, сердечной недостаточности IV функционального класса, потребности в расширенной инотропной поддержке, внутриаортальной баллонной контрпульсации [2][3].
В исследуемой нами когорте пациентов нарушение углеводного обмена не выступило в качестве предиктора развития НП, вопреки мнению ряда авторов, подчеркивающих его роль [2][10]. Мы объясняем это тем, что в настоящее время кардиохирургические вмешательства проводятся в большинстве случаев в плановом порядке, пациенты в дооперационном периоде получают современную терапию сахарного диабета с достижением целевых уровней гликированного гемоглобина, обязательно определяемого перед операцией. В послеоперационном периоде у таких больных осуществляется тщательный контроль уровня гликемии с ее коррекцией инсулином короткого действия в случае необходимости. Ряд других описанных в литературе предикторов НП после операции на сердце не были идентифицированы как независимые ФР в нашем анализе, в частности индекс массы тела [5][7][10], хроническая обструктивная болезнь легких [1][3][5][6][8][10][14], хроническая болезнь почек и курение [5][7][14], возраст [5], возможно, из-за достаточно однородной когорты пациентов.
На основании выявленных нами ФР пневмонии логично вытекают и меры ее профилактики: как можно более ранняя экстубация пациента, совершенствование хирургической техники с сокращением времени ИК и пережатия аорты.
Заключение
Риск возникновения пневмонии в послеоперационном периоде у пациентов, оперированных в условиях ИК, возрастает по мере увеличения времени ИК и ИВЛ и сопряжён с наличием ФП до операции. ФП до операции, длительность ИК ≥96 мин и ИВЛ ≥14 ч служат категориальными и количественными предикторами развития НП в послеоперационном периоде.
Отношения и деятельность. Работа выполнена в рамках государственного задания № 122123000017-3.
Список литературы
1. Сергевнин В. И., Кудрявцева Л. Г., Лазарьков П. В. Искусственная вентиляция легких как фактор риска развития внутрибольничной пневмонии у пациентов отделения анестезиологии и реанимации кардиохирургического стационара. Анализ риска здоровью. 2022;1:97-103. doi:10.21668/health.risk/2022.1.11.
2. Wang D, Lu Y, Sun M, et al. Pneumonia After Cardiovascular Surgery: Incidence, Risk Factors and Interventions. Front Cardiovasc Med. 2022;9:911878. doi:10.3389/fcvm.2022.911878.
3. Strobel RJ, Harrington SD, Hill C, et al. Evaluating the Impact of Pneumonia Prevention Recommendations After Cardiac Surgery. Ann Thorac Surg. 2020;110(3):903-10. doi:10.1016/j.athoracsur.2019.12.053.
4. de la Varga-Martínez O, Gómez-Sánchez E, Muñoz MF, et al. Impact of nosocomial infections on patient mortality following cardiac surgery. J Clin Anesth. 2021;69:110104. doi:10.1016/j.jclinane.2020.110104.
5. Wang DS, Huang XF, Wang HF, et al. Clinical risk score for postoperative pneumonia following heart valve surgery. Chin Med J (Engl). 2021;134(20):2447-56. doi:10.1097/CM9.0000000000001715.
6. Никитина Т. Г., Пелех Д. М., Филиппкина Т. Ю. и др. Анализ ранних послеоперационных осложнений после коррекции клапанных пороков сердца у пожилых в условиях искусственного кровообращения. Сердечно-сосудистые заболевания. Бюллетень Научного центра сердечно-сосудистой хирургии им. А. Н. Бакулева РАМН. 2022;23(6):633-43. doi:10.24022/1810-0694-2022-23-6-633-643.
7. Kinlin LM, Kirchner C, Zhang H, et al. Derivation and validation of a clinical prediction rule for nosocomial pneumonia after coronary artery bypass graft surgery. Clin Infect Dis. 2010;50(4):493-501. doi:10.1086/649925.
8. Yao R, Liu X, He Y, et al. Low platelet count is a risk factor of postoperative pneumonia in patients with type A acute aortic dissection. J Thorac Dis. 2020;12(5):2333-42. doi:10.21037/jtd.2020.03.84.
9. Калашникова Т. П., Арсеньева Ю. А., Горчакова М. Б. и др. Факторы риска развития нозокомиальной пневмонии при хирургической реконструкции дуги аорты. Комплексные проблемы сердечно-сосудистых заболеваний. 2023;12(4):62-70. doi:10.17802/2306-1278-2023-12-4-62-70.
10. Wang D, Abuduaini X, Huang X, et al. Development and validation of a risk prediction model for postoperative pneumonia in adult patients undergoing Stanford type A acute aortic dissection surgery: a case control study. J Cardiothorac Surg. 2022;17(1):22. doi:10.1186/s13019-022-01769-y.
11. Аксельрод Б. А., Дымова О. В., Губко А. В. и др. Определение значимости ряда биомаркеров в периоперационном периоде при реконструктивных вмешательствах на грудном отделе аорты. Российский кардиологический журнал. 2023;28(2S):5314. doi:10.15829/1560-4071-2023-5314.
12. Churchill LJ, Tronstad O, Mandrusiak AM, et al. The role of lung ultrasound for detecting atelectasis, consolidation, and/or pneumonia in the adult cardiac surgery population: A scoping review of the literature. Aust Crit Care. 2024;37(1):193-201. doi:10.1016/j.aucc.2023.08.002.
13. Нозокомиальные пневмонии у взрослых. Российские национальные рекомендации. Под ред. акад. РАН Гельфанда Б. Р.: Издательство "Медицинское информационное агентство", 2016. 176 с. ISBN: 978-5-9986-0284-9.
14. Wang D, Huang X, Wang H, et al. Risk factors for postoperative pneumonia after cardiac surgery: a prediction model. J Thorac Dis. 2021;13(4):2351-62. doi:10.21037/jtd-20-3586.
15. Simonsen DF, Søgaard M, Bozi I, et al. Risk factors for postoperative pneumonia after lung cancer surgery and impact of pneumonia on survival. Respir Med. 2015;109(10):1340-6. doi:10.1016/j.rmed.2015.07.008.
Об авторах
Т. П. КалашниковаРоссия
К.м.н., с.н.с. лаборатории медицины критических состояний, врач клинический фармаколог.
Томск
Конфликт интересов:
Нет
Ю. К. Подоксёнов
Россия
Д.м.н., в.н.с. отделения сердечно-сосудистой хирургии, в. н. с. лаборатории медицины критических состояний.
Томск
Конфликт интересов:
Нет
Н. О. Каменщиков
Россия
К.м.н., зав. лабораторией медицины критических состояний, врач анестезиолог-реаниматолог.
Томск
Конфликт интересов:
Нет
Ю. А. Арсеньева
Россия
М.н.с. отделения сердечно-сосудистой хирургии, врач кардиолог кардиохирургического отделения № 1.
Томск
Конфликт интересов:
Нет
М. Б. Горчакова
Россия
М. н. с. лаборатории медицины критических состояний.
Томск
Конфликт интересов:
Нет
И. В. Кравченко
Россия
М.н.с. лаборатории медицины критических состояний, врач анестезиолог-реаниматолог.
Томск
Конфликт интересов:
Нет
М. С. Козулин
Россия
Лаборант-исследователь лаборатории медицины критических состояний, врач анестезиолог-реаниматолог.
Томск
Конфликт интересов:
Нет
Е. Т. Романюк
Россия
Студентка лечебного факультета Сибирского государственного медицинского университета.
Томск
Конфликт интересов:
Нет
С. А. Куницин
Россия
Студент медико-биологического факультета Сибирского государственного медицинского университета.
Томск
Конфликт интересов:
Нет
Б. Н. Козлов
Россия
Д.м.н., зав. отделением сердечно-сосудистой хирургии, ведущий научный сотрудник лаборатории медицины критических состояний.
Томск
Конфликт интересов:
Нет
А. А. Бощенко
Россия
Д.м.н., зам. директора по научной работе.
Томск
Конфликт интересов:
Нет
Дополнительные файлы
- Нозокомиальная пневмония (НП) является наиболее частым инфекционным осложнением раннего послеоперационного периода у кардиохирургических пациентов.
- Развитие НП сопровождается увеличением рисков неблагоприятного клинического исхода и возрастанием экономических затрат.
- Наиболее значимыми факторами риска развития НП у современной когорты кардиохирургических пациентов являются наличие фибрилляции предсердий до операции, продолжительность искусственного кровообращения ≥96 мин и искусственной вентиляции легких ≥14 ч.
Рецензия
Для цитирования:
Калашникова Т.П., Подоксёнов Ю.К., Каменщиков Н.О., Арсеньева Ю.А., Горчакова М.Б., Кравченко И.В., Козулин М.С., Романюк Е.Т., Куницин С.А., Козлов Б.Н., Бощенко А.А. Распространенность и факторы риска развития нозокомиальной пневмонии после кардиохирургических вмешательств, выполненных в условиях искусственного кровообращения. Российский кардиологический журнал. 2024;29(12):6094. https://doi.org/10.15829/1560-4071-2024-6094. EDN: KZZMAV
For citation:
Kalashnikova T.P., Podoksenov Yu.K., Kamenshchikov N.O., Arsenyeva Yu.A., Gorchakova M.B., Kravchenko I.V., Kozulin M.S., Romanyuk E.T., Kunitsin S.A., Kozlov B.N., Boshchenko A.A. Prevalence and risk factors for hospital-acquired pneumonia after on-pump cardiac surgery. Russian Journal of Cardiology. 2024;29(12):6094. (In Russ.) https://doi.org/10.15829/1560-4071-2024-6094. EDN: KZZMAV

















































