Перейти к:
Гендерно-половое неравенство и сердечно-сосудистые заболевания
https://doi.org/10.15829/1560-4071-2024-5873.
EDN: LPEYQM
Аннотация
Несмотря на общепризнанное понимание того, что характеристики и исходы сердечно-сосудистых заболеваний (ССЗ) у мужчин и женщин наблюдаются, развитие клинических генетических и половых заболеваний у отдельных женщин происходит медленно или полностью отсутствует. Женщины продолжают госпитализироваться на более поздних стадиях заболевания, получают менее агрессивную специализированную помощь, после операции чаще испытывают остаточные проявления болезни и имеют более высокое качество жизни. В этом отношении обнаруживается необъективность научных исследований в этой области и некоторые пробелы в знаниях. При этом сердечно-сосудистое здоровье женщин предполагает не только проведение исследований с учетом половой специфики, но и обеспечение взаимозависимости пола и социокультурных факторов, влияющих на жизнь женщин и сердечно-сосудистые исходы. Разработка алгоритмов, наблюдений за полами и графиками для корректировки прогнозов, стратификации риска, наблюдения и направления оперативного режима, учета пола и географических данных в исследованиях и изучение картографических данных может обеспечить снижение координат между женщинами и мужчинами. В статье рассмотрены термины и актуальные аспекты, связанные с тематикой сердечно-сосудистой области, включая включение женщин в экологические исследования, показатели летальности женщин в кардиохирургических правилах и рекомендации по измерению.
Для цитирования:
Лилотхиа С.Х. Гендерно-половое неравенство и сердечно-сосудистые заболевания. Российский кардиологический журнал. 2024;29(6):5873. https://doi.org/10.15829/1560-4071-2024-5873.. EDN: LPEYQM
For citation:
Lilothia S.H. Gender inequality and cardiovascular diseases. Russian Journal of Cardiology. 2024;29(6):5873. (In Russ.) https://doi.org/10.15829/1560-4071-2024-5873.. EDN: LPEYQM
Принято считать, что каждый человек с определённым заболеванием будет иметь схожие симптомы и получать схожую медицинскую помощь. В случае с сердечно-сосудистыми заболеваниями (ССЗ) дело обстоит иначе: женщин недостаточно лечат, недостаточно учитывают и недостаточно изучают [1]. Несмотря на то, что в целом, казалось бы, женщины получают квалифицированную медицинскую помощь, накопленные данные подтверждают наличие устойчивой тенденции субоптимального медицинского обслуживания женщин на уровне общей популяции [2][3].
Риск ССЗ у женщин часто недооценивается, а недооценка факторов риска и различий в клинической картине ведет к использованию менее агрессивных лечебных стратегий и меньшей представленности женщин в клинических исследованиях [4]. Опубликовано значительное количество сведений о недостаточном использовании научно-обоснованных методов лечения, вмешательств, кардиореабилитации и прочих рекомендаций относительно образа жизни женщин, что влияет на риск развития у них неблагоприятных и летальных исходов [2][3][5]. Уровень осведомленности медицинских работников о риске ССЗ у женщин относительно низок, а проявляющиеся у женщин симптомы часто диагностируются неверно [3][6][7]. Сами женщины склонны переоценивать свой риск развития рака молочной железы и сильно недооценивать риск ССЗ [8].
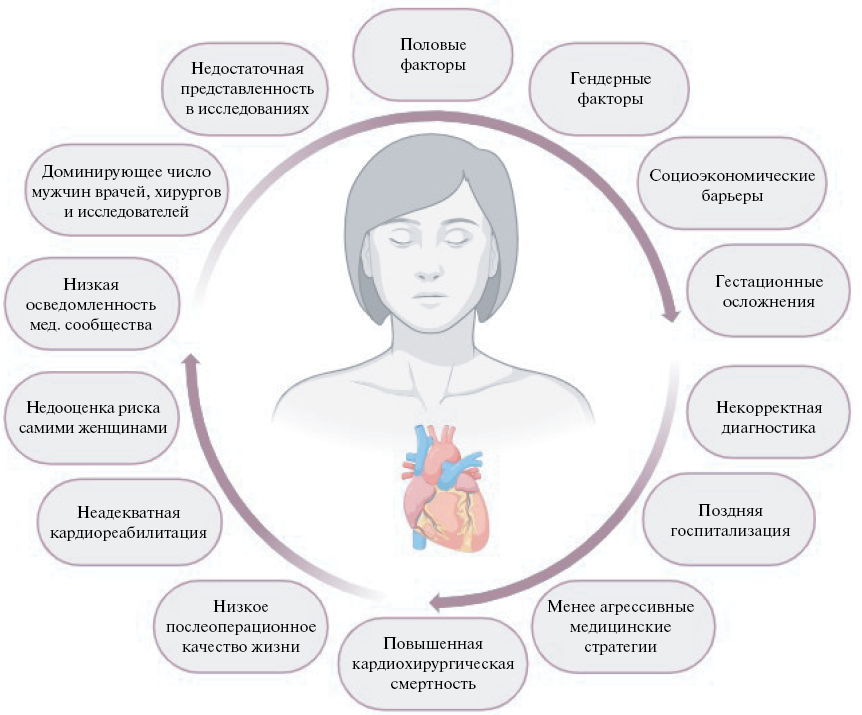
Перечень факторов, неблагоприятно влияющих на сердечно-сосудистые исходы у женщин.
Методология поиска литературы
Методологический подход включал в себя несистематический поиск полнотекстовых статей и клинических рекомендаций на английском и русском языках в электронных базах данных PubMed, Google Scholar, CochraneLibrary, Elibrary по следующим запросам: половые/гендерные различия ССЗ, гендерные факторы и ССЗ, женщины и сердечно-сосудистые заболевания, гендерно-половое неравенство и кардиохирургия, sex/gender differences in cardiovascular diseases, gender variables and cardiovascular research, women and cardiovascular diseases, sex disparities in cardiac surgery во временном промежутке c 2016 по 2024гг, а также фундаментальные публикации более раннего периода.
Результаты
Понятие пола и гендера
В сердечно-сосудистой медицине особенности пола и гендера оказывают немаловажное значение на качественную диагностику, лечение, а также исходы. Термины "пол" и "гендер" тесно переплетаются, однако часто ошибочно взаимозаменяемо используются как обывателями, так и специалистами в области науки и медицины. Пол определяется биологическими характеристиками, формируемыми генетическим набором хромосом, включая клеточные и молекулярные различия [9][10]. Физиологически пол отражен гонадами, половыми гормонами, наружными гениталиями и внутренними репродуктивными органами [4][11-13]. Гендер относится к социально обусловленным ролям, модели поведения, самовыражения и идентичности [4][9][13]. Гендерный анализ исходит из того, что женщины и мужчины не являются однородной группой, их возможности и риски для здоровья варьируются в зависимости от социальных, экономических, экологических и культурных факторов в течение всей жизни. Имеющиеся данные свидетельствуют о наличии устойчивой связи между низким доходом, низким уровнем образования, низким социально-экономическим статусом и распространенностью ССЗ [14]. Кроме того, социальное и экономическое неравенство может по-разному влиять на мужчин и женщин [1][2]. Женщины с ССЗ отмечают более низкий уровень опыта взаимодействия с врачом, более низкое качество жизни, обусловленное состоянием здоровья, и худшее восприятие собственного здоровья по сравнению с мужчинами [3]. Доминирующее число мужчин в руководящем и кадровом составе кардиоваскулярной отрасли также негативно сказывается на женщинах как на пациентах [5].
Недопредставленность женщин в клинических исследованиях
Вплоть до 1980-х годов здоровье женщины рассматривалось, как правило, применительно к репродуктивной функции, проблемам сердечно-сосудистого здоровья уделялось меньше интереса. В 1985г впервые прозвучала обеспокоенность по поводу того, что клинические исследования заболеваний, затрагивающих как женщин, так и мужчин, проводятся в основном на гомогенной популяции белых мужчин, при этом сами результаты применяются в медицинской практике среди мужчин и женщин всех рас 1. Феминистское сообщество оспаривало утверждения об универсальности науки и справедливо задавалось вопросом о том, как можно доверять медицинской науке, если среди ученых так мало женщин, если женщины не участвуют в клинических испытаниях, если женский организм и женский опыт игнорируется при сборе данных. В 1990г Национальный институт здравоохранения США (NIH — National Institutes of Health) учредил комитет по изучению женского здоровья Office of Research on Women's Health, призванный обеспечить надлежащее освещение аспектов женского здоровья и представленность женщин в исследованиях 2. В 1992г Бернадин Хили, возглавившая NIH, организовала конференцию, призванную обратить внимание на диспропорцию между высокой распространенностью и смертностью от ССЗ среди женщин и относительно ограниченной информацией и исследованиями по теме. В 1993г политика по включению женщин и меньшинств в клинические исследования была закреплена положением, согласно которому эффективность лечения женщин должна основываться не на результатах исследований, проведенных на мужчинах, а на результатах исследований, проведенных на женщинах 3. В 2001г в докладе NIH было заявлено, что пол является ключевой биологической переменной, которую необходимо учитывать при разработке и анализе как фундаментальных, так и клинических исследований 4. Так, в начале 2000-х годов NIH добился определенного прогресса в реализации программы по включению женщин в клинические исследования, а финансирующие исследования организации, регуляторные органы и редакции журналов стали настоятельно рекомендовать исследователям включать в свои работы факторы пола и гендера 5. В 2005г Европейское общество кардиологов инициировало масштабную программу "Women at heart", нацеленную на координацию исследовательских и образовательных инициатив в области ССЗ у женщин, а также совершенствование ведения пациенток в клинической практике. В 2015г NIH добавил требование к учету пола во всех научно-исследовательских работах, в соответствии с которым исследования не должны анализировать только один пол без весомых на то причин [2]. Вместе с тем важность изучения гендерных факторов отдельно от пола все чаще подчеркивается в рамках медицинских исследований [15-17].
Доля женщин в исследованиях по профилактике ССЗ в 1970г составляла всего 9%, а в 2006г выросла до 41%. Недостаточная представленность женщин в клинических исследованиях и отсутствие анализа данных с учетом пола привели к появлению лекарств, обладающих меньшей эффективностью и большей токсичностью для женщин [18]. В 2015г Управление по контролю качества пищевых продуктов и лекарств США (FDA) проанализировало 36 исследований кардиологических препаратов с 2005 по 2015гг и отметило, что в исследованиях гипертонической болезни и фибрилляции предсердий доля женщин стала расти. Обзор отчетности по половому признаку в 60 клинических исследованиях, опубликованных в журналах Lancet и New England Journal of Medicine с апреля по июль 2016г, выявил, что доля участвующих женщин составила 41% по сравнению с 37% в 2009г, и в 48% исследований результаты были представлены с разбивкой по полу. С 2016 по 2017гг уже в 23% всех Кокрановских обзоров был выполнен анализ эффективности медицинских вмешательств в подгруппах с разбивкой по полу по сравнению с 5% в 2007г [19].
Недостаточная репрезентативность женщин, в частности, в кардиохирургических исследованиях, остается нерешенной проблемой [20]. Должное количество женщин в кардиохирургических исследованиях, основанных на доказательном подходе, чрезвычайно важно, т. к. у женщин существуют определенные анатомические и функциональные особенности, влияющие на хирургические исходы, а обобщение результатов хирургических вмешательств, полученных в популяции мужчин, может быть некорректным и потенциально опасным [20]. При сравнении различных хирургических специальностей в кардиохирургии наблюдалось наихудшее соотношение мужчин и женщин [21]. Систематический анализ включения женщин в кардиохирургические рандомизированные контролируемые исследования, опубликованные за последние два десятилетия, подтвердил, что доля женщин в них является низкой и недостаточной для получения достоверной оценки эффекта лечения. Было включено всего 51 исследование, из 25425 пациентов 5029 были женщинами (20,8%), при этом в исследованиях коронарного шунтирования по сравнению с другими вмешательствами женщины были представлены еще меньше (16,8%) [20]. В недавнем отчёте участия женщин в исследованиях ССЗ в период с 2010 по 2017гг доля женщин в 141 исследовании по ишемической болезни сердца (ИБС) и 61 исследовании по острому коронарному синдрому составила 27,3% и 26,9%, соответственно [22].
Более низкому включению женщин в исследования способствуют несколько факторов. Факторы, связанные с состоянием пациента: необходимость поездки и пропуск работы, бремя семейных обязанностей, необходимость приверженности, социоэкономические, психологические и культурные барьеры. Факторы, связанные с исследованиями: низкая доля направленных пациенток для отбора, отсутствие критерия отбора по половому признаку, мужской руководящий состав испытаний, исключение пожилых людей. Некоторые другие причины могут быть связаны с фертильным статусом, беременностью, у женщин в постменопаузе — с наличием сопутствующих заболеваний, приемом противопоказанных препаратов, особенностями фармакодинамики, фармакокинетики и полипрагмазией у женщин в постменопаузе [23].
Представление специалистов об особенностях ССЗ женщин традиционно формируется через андроцентричную призму. Женщины реже становятся ведущими исследователями в клинических испытаниях, что способствует закреплению гендерных предубеждений [22][24]. Имеющиеся доказательства свидетельствуют о том, что увеличение числа женщин-ученых, вовлеченных в кардиоваскулярные исследования, улучшит понимание ССЗ среди женщин. Оценка 11,5 млн научных работ выявила устойчивую корреляцию между исследованиями, возглавляемыми женщинами, и вероятностью включения в них гендерно-полового анализа [25][26]. Ко всему прочему, в рамках исследований ССЗ для изучения особенностей пола выделяется ограниченное финансирование. Объем средств, выделяемых на исследования ССЗ женщин Американской кардиологической ассоциацией, фондами и правительствами, составляет одну десятую от средств, выделяемых на исследования рака молочной железы [2].
Большинство рекомендаций по лечению основано на данных, полученных преимущественно от пациентов мужского пола [27]. Тем не менее при поддержке Американской ассоциации сердца впервые рекомендации по предупреждению ССЗ у женщин были опубликованы в 2004г, обновлены в 2007г и пересмотрены в 2011г [28]. В течение последних лет появились другие руководства, консенсусы и научные заявления рекомендационного характера, посвященные различным аспектам ССЗ у женщин: заболевания периферических артерий (2012г), тенденции осведомленности о болезнях сердца у женщин (2013г), профилактика инсульта у женщин (2014г), роль неинвазивных исследований в клинической оценке женщин с вероятной ИБС (2005г, 2014г), острый инфаркт миокарда (2016г), профилактика и особенности течения ИБС у женщин (2016г), спонтанная диссекция коронарных артерий (2018г), идентификация риска и снижение ССЗ у женщин в сотрудничестве с акушерами и гинекологами (2018г) [4].
Кардиохирургия в женской популяции
С самого начала развития кардиохирургии и по сей день послеоперационная смертность среди женщин существенно выше, чем среди мужчин. Повышенная ближайшая и отдаленная летальность женщин подтверждается множеством рандомизированных контролируемых исследований, метаанализов и крупных наблюдательных исследований [29-32]. Как в шкале EuroSCORE II, так и в шкале STS, используемых для оценки риска периоперационной смертности в кардиохирургии, женский пол как фактор риска увеличивает процент смертности по сравнению с мужским полом.
После реваскуляризации у женщин наблюдаются худшие результаты, чем у мужчин: у женщин повышен риск смертности как после чрескожного коронарного вмешательства, так и после хирургического вмешательства [29][32-39]. Эти различия объясняются рядом анатомических и биологических особенностей, включая влияние эстрогенов на течение атеросклероза, малый диаметр коронарных артерий, недостаточное использование внутренней грудной артерии и других артериальных графтов у женщин, меньшее количество дистальных анастомозов, различия в хирургической технике при проведении реваскуляризации у разных полов, более частым экстренным оперативным вмешательством [40][41]. Показано также, что женщины поступают в более старшем возрасте, с сопутствующими заболеваниями и с более запущенной формой ИБС, чем мужчины, при этом им реже проводится инвазивное обследование и лечение [33][34][41]. После коронарного шунтирования у женщин отмечается больше осложнений, включая основные неблагоприятные сердечные и цереброваскулярные события, инфаркт миокарда, инсульт, повторную реваскуляризацию, стернальную раневую инфекцию, дыхательную недостаточность и необходимость переливания крови [32][38][39][42].
Рекомендации к действию
- Следует предпринять усилия по увеличению числа женщин, участвующих в клинических исследованиях, с целью создания убедительной доказательной базы.
- Обеспечить проведение гендерно-полового анализа, а также равное представительство женщин во всех клинических исследованиях, либо обосновать невозможность/неприменимость этого.
- Авторам, публикующим результаты клинических исследований, следует обратить внимание на корректность использования терминов "пол" и "гендер", во избежание путаницы между ними.
- Стандартизировать документацию и публикацию научных данных в разрезе пола и гендера при проведении кардиоваскулярных исследований.
- Изменение требований со стороны организаций, финансирующих медицинские исследования, а также медицинских журналов о необходимости учета пола, гендера или того и другого в клинических исследованиях способствует дальнейшему улучшению ситуации.
- Обеспечить обязательное обучение всех медицинских работников по вопросам половых и гендерных различий для улучшения сердечно-сосудистых исходов у женщин с тестированием навыков распознавания, понимания и их внедрения в диагностические и лечебные алгоритмы ССЗ, а также в реабилитацию и восстановление.
- Интенсификация проведения кампаний по повышению осведомленности населения и медицинского сообщества с фокусом на уникальный женский профиль ССЗ.
- Ранняя интеграция направленного информирования о факторах риска, характерных для женщин детородного возраста, включая гестационный диабет, преэклампсию, послеродовую депрессию, рождение детей с низкой массой тела для осуществления долгосрочных изменений в сохранение здоровья и благополучия.
- Осознание особенностей течения ИБС и крайне неблагоприятных послеоперационных исходов у женщин требует пересмотра стратегий хирургической реваскуляризации.
Заключение
Существует чрезвычайная необходимость в реализации гендерно-половых стратегий по улучшению сердечно-сосудистых исходов у женщин. Признание факта наличия проблемы неравенства и измерение ее масштаба является крайне важным этапом для осуществления действий 6. Необходимо переосмысление медицины с учетом половой принадлежности как формы прецизионной медицины с целью улучшения результатов для всех. Продолжение изучения гендерно-половых кардиохирургических и кардиологических различий, а также активное участие женщин в клинических испытаниях даст женщинам возможность выступать в защиту собственного здоровья.
Отношения и деятельность: автор заявляет об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1 Women's health. Report of the Public Health Service Task Force on Women's Health Issues; 1985; https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1424718/pdf/pubhealthrep00101-0075.pdf.
2 Mission and History | Office of Research on Women's Health; https://orwh.od.nih.gov/about/mission-history.
3 National Institutes of Health. NIH Revitalization Act 1993; https://orwh.od.nih.gov/sites/orwh/files/docs/NIH-Revitalization-Act-1993.pdf.
4 Institute of Medicine (US) Committee on Understanding the Biology of Sex and Gender Differences. Exploring the Biological Contributions to Human Health: Does Sex Matter? Wizemann TM, Pardue M-L, Washington (DC): National Academies Press (US); 2001; http://www.ncbi.nlm.nih.gov/books/NBK222288/.
5 Wizemann TM. Sex-specific reporting of scientific research: A workshop summary. 2012; https://genderedinnovations.stanford.edu/Sex%20Specific%20Reporting%20Wizemann%202.pdf.
6 Всемирная организация здравоохранения. Ликвидировать разрыв в течение жизни одного поколения: соблюдение принципа справедливости в здравоохранении: краткий обзор заключительного доклада. 2008; https://iris.who.int/handle/10665/86654.
Список литературы
1. Vogel B, Acevedo M, Appelman Y, et al. The Lancet women and cardiovascular disease Commission: reducing the global burden by 2030. The Lancet. 2021;397:2385-438. doi:10.1016/S0140-6736(21)00684-X.
2. Shaw LJ, Pepine CJ, Xie J, et al. Quality and Equitable Health Care Gaps for Women. J Am Coll Cardiol. 2017;70:373-88. doi:10.1016/j.jacc.2017.05.051.
3. Okunrintemi V, Valero‐Elizondo J, Patrick B, et al. Gender Differences in Patient‐Reported Outcomes Among Adults With Atherosclerotic Cardiovascular Disease. J Am Heart Assoc. 2018;7:e010498. doi:10.1161/JAHA.118.010498.
4. Norris CM, Yip CYY, Nerenberg KA, et al. Introducing the Canadian Women's Heart Health Alliance ATLAS on the Epidemiology, Diagnosis, and Management of Cardiovascular Diseases in Women. CJC Open. 2020;2:145-50. doi:10.1016/j.cjco.2020.02.004.
5. Regitz-Zagrosek V, Gebhard C. Gender medicine: effects of sex and gender on cardiovascular disease manifestation and outcomes. Nat Rev Cardiol. 2023;20:236-47. doi:10.1038/s41569-022-00797-4.
6. Colella TJF, Hardy M, Hart D, et al. The Canadian Women's Heart Health Alliance Atlas on the Epidemiology, Diagnosis, and Management of Cardiovascular Disease in Women — Chapter 3: Patient Perspectives. CJC Open. 2021;3:229-35. doi:10.1016/j.cjco.2020.11.020.
7. Mulvagh SL, Mullen K-A, Nerenberg KA, et al. The Canadian Women's Heart Health Alliance Atlas on the Epidemiology, Diagnosis, and Management of Cardiovascular Disease in Women — Chapter 4: Sex- and Gender-Unique Disparities: CVD Across the Lifespan of a Woman. CJC Open. 2022;4:115-32. doi:10.1016/j.cjco.2021.09.013.
8. Cushman M, Shay CM, Howard VJ, et al. Ten-Year Differences in Women's Awareness Related to Coronary Heart Disease: Results of the 2019 American Heart Association National Survey: A Special Report From the American Heart Association. Circulation. 2021;143. doi:10.1161/CIR.0000000000000907.
9. Madsen TE, Bourjeily G, Hasnain M, et al. Article Commentary: Sex- and Gender-Based Medicine: The Need for Precise Terminology. Gend Genome. 2017;1:122-8. doi:10.1089/gg.2017.0005.
10. Драпкина О.М., Ким О.Т. Половые и гендерные различия в здоровье и болезни. Часть I. Эволюционная. Кардиоваскулярная терапия и профилактика. 2023;22(8):3657. doi:10.15829/1728-8800-2023-3657.
11. Clayton JA, Tannenbaum C. Reporting Sex, Gender, or Both in Clinical Research? JAMA. 2016;316:1863. doi:10.1001/jama.2016.16405.
12. Heidari S, Babor TF, De Castro P, et al. Sex and Gender Equity in Research: rationale for the SAGER guidelines and recommended use. Res Integr Peer Rev. 2016;1:2. doi:10.1186/s41073-016-0007-6.
13. Ritz SA, Greaves L. Transcending the Male—Female Binary in Biomedical Research: Constellations, Heterogeneity, and Mechanism When Considering Sex and Gender. Int J Environ Res Public Health. 2022;19:4083. doi:10.3390/ijerph19074083.
14. Niessen LW, Mohan D, Akuoku JK, et al. Tackling socioeconomic inequalities and noncommunicable diseases in low-income and middle-income countries under the Sustainable Development agenda. The Lancet. 2018;391:2036-46. doi:10.1016/S0140-6736(18)30482-3.
15. Nielsen MW, Stefanick ML, Peragine D, et al. Gender-related variables for health research. Biol Sex Differ. 2021;12:23. doi:10.1186/s13293-021-00366-3.
16. Шаповалова Э.Б., Максимов С.А., Артамонова Г.В. Половые и гендерные различия сердечно-сосудистого риска. Российский кардиологический журнал. 2019;(4):99-104. doi:10.15829/1560-4071-2019-4-99-104.
17. Драпкина О.М., Ким О.Т. Половые и гендерные различия в здоровье и болезни. Часть II. Клиническая и медикосоциальная. Кардиоваскулярная терапия и профилактика. 2023;22(12):3831. doi:10.15829/1728-8800-2023-3831.
18. Zucker I, Prendergast BJ. Sex differences in pharmacokinetics predict adverse drug reactions in women. Biol Sex Differ. 2020;11:32. doi:10.1186/s13293-020-00308-5.
19. Tannenbaum C, Norris CM, McMurtry MS. Sex-Specific Considerations in Guidelines Ge - neration and Application. Can J Cardiol. 2019;35:598-605. doi:10.1016/j.cjca.2018.11.011.
20. Gaudino M, Di Mauro M, Fremes SE, et al. Representation of Women in Randomized Trials in Cardiac Surgery: A Meta‐Analysis. J Am Heart Assoc. 2021;10:e020513. doi:10.1161/JAHA.120.020513.
21. Mansukhani NA, Yoon DY, Teter KA, et al. Determining If Sex Bias Exists in Human Surgical Clinical Research. JAMA Surg. 2016;151:1022. doi:10.1001/jamasurg.2016.2032.
22. Cho L, Vest AR, O'Donoghue ML, et al. Increasing Participation of Women in Cardiovascular Trials. J Am Coll Cardiol. 2021;78:737-51. doi:10.1016/j.jacc.2021.06.022.
23. Sciomer S, Moscucci F, Dessalvi CC, et al. Gender differences in cardiology: is it time for new guidelines? J Cardiovasc Med. 2018;19:685-8. doi:10.2459/JCM.0000000000000719.
24. Denby KJ, Szpakowski N, Silver J, et al. Representation of Women in Cardiovascular Clinical Trial Leadership. JAMA Intern Med. 2020;180(10):1382-1383. doi:10.1001/jamainternmed.2020.2485.
25. Sugimoto CR, Ahn Y-Y, Smith E, et al. Factors affecting sex-related reporting in medical research: a cross-disciplinary bibliometric analysis. Lancet. 2019;393:550-9. doi:10.1016/S0140-6736(18)32995-7.
26. Merone L, Tsey K, Russell D, et al. Sex Inequalities in Medical Research: A Systematic Scoping Review of the Literature. Womens Health Rep. 2022;3:49-59. doi:10.1089/whr.2021.0083.
27. Schiebinger L. Gendered innovations: harnessing the creative power of sex and gender analysis to discover new ideas and develop new technologies. Triple Helix. 2014;1:9. doi:10.1186/s40604-014-0009-7.
28. Mosca L, Benjamin EJ, Berra K, et al. Effectiveness-Based Guidelines for the Prevention of Cardiovascular Disease in Women — 2011 Update: A Guideline From the American Heart Association. Circulation. 2011;123:1243-62. doi:10.1161/CIR.0b013e31820faaf8.
29. Swaminathan RV, Feldman DN, Pashun RA, et al. Gender Differences in In-Hospital Outcomes After Coronary Artery Bypass Grafting. Am J Cardiol. 2016;118:362-8. doi:10.1016/j.amjcard.2016.05.004.
30. Alam M, Bandeali SJ, Kayani WT, et al. Comparison by Meta-Analysis of Mortality After Isolated Coronary Artery Bypass Grafting in Women Versus Men. Am J Cardiol. 2013;112:309-17. doi:10.1016/j.amjcard.2013.03.034.
31. Enumah ZO, Canner JK, Alejo D, et al. Persistent Racial and Sex Disparities in Outcomes After Coronary Artery Bypass Surgery: A Retrospective Clinical Registry Review in the Drug-eluting Stent Era. Ann Surg. 2020;272:660-7. doi:10.1097/SLA.0000000000004335.
32. Gaudino M, Chadow D, Rahouma M, et al. Operative Outcomes of Women Undergoing Coronary Artery Bypass Surgery in the US, 2011 to 2020. JAMA Surg. 2023;158:494-502. doi:10.1001/jamasurg.2022.8156.
33. Mohamed W, Mohamed MO, Hirji S, et al. Trends in sex-based differences in outcomes following coronary artery bypass grafting in the United States between 2004 and 2015. Int J Cardiol. 2020;320:42-8. doi:10.1016/j.ijcard.2020.07.039.
34. Vaccarino V, Abramson JL, Veledar E, et al. Sex Differences in Hospital Mortality After Coronary Artery Bypass Surgery: Evidence for a Higher Mortality in Younger Women. Circulation. 2002;105:1176-81. doi:10.1161/hc1002.105133.
35. Angraal S, Khera R, Wang Y, et al. Sex and Race Differences in the Utilization and Outcomes of Coronary Artery Bypass Grafting Among Medicare Beneficiaries, 1999-2014. J Am Heart Assoc. 2018;7:e009014. doi:10.1161/JAHA.118.009014.
36. Lawton JS. Sex and Gender Differences in Coronary Artery Disease. Semin Thorac Cardiovasc Surg. 2011;23:126-30. doi:10.1053/j.semtcvs.2011.07.006.
37. Mahowald MK, Alqahtani F, Alkhouli M. Comparison of Outcomes of Coronary Revascularization for Acute Myocardial Infarction in Men Versus Women. Am J Cardiol. 2020;132:1-7. doi:10.1016/j.amjcard.2020.07.014.
38. Gaudino M, Di Franco A, Alexander JH, et al. Sex differences in outcomes after coronary artery bypass grafting: a pooled analysis of individual patient data. Eur Heart J. 2021;43:18-28. doi:10.1093/eurheartj/ehab504.
39. Gaudino M, Di Franco A, Cao D, et al. Sex-Related Outcomes of Medical, Percutaneous, and Surgical Interventions for Coronary Artery Disease. J Am Coll Cardiol. 2022;79:1407- 25. doi:10.1016/j.jacc.2021.07.066.
40. Vrancic JM, Navia DO, Espinoza JC, et al. Is sex a risk factor for death in patients with bilateral internal thoracic artery grafts? J Thorac Cardiovasc Surg. 2019;158:1345-53.e1. doi:10.1016/j.jtcvs.2019.01.025.
41. Shaw LJ, Charney P, Wenger NK. Chapter 108: women and ischemic heart disease: an evolving saga. In: Fuster V, Harrington RA, Narula J, Eapen ZJ. eds. Hurst's The Heart, 14e. McGraw-Hill Education; 2017. ISBN: 978-0-07-184324-9.
42. Bryce Robinson N, Naik A, Rahouma M, et al. Sex differences in outcomes following coronary artery bypass grafting: a meta-analysis. Interact Cardiovasc Thorac Surg. 2021;33:841-7. doi:10.1093/icvts/ivab191.
Об авторе
С. Х. ЛилотхиаРоссия
Лилотхия Софья Харишевна — сердечно-сосудистый хирург
Пермь
Дополнительные файлы
- Наличие устойчивой тенденции субоптимального медицинского обслуживания женщин на уровне общей популяции.
- Недостаточная репрезентативность женщин в кардиологических и кардиохирургических исследованиях остается нерешенной проблемой.
- Послеоперационная смертность и осложнения среди женщин существенно выше, чем среди мужчин.
- Требуется продолжение изучения гендерно-половых аспектов в сердечно-сосудистой медицине.
Рецензия
Для цитирования:
Лилотхиа С.Х. Гендерно-половое неравенство и сердечно-сосудистые заболевания. Российский кардиологический журнал. 2024;29(6):5873. https://doi.org/10.15829/1560-4071-2024-5873.. EDN: LPEYQM
For citation:
Lilothia S.H. Gender inequality and cardiovascular diseases. Russian Journal of Cardiology. 2024;29(6):5873. (In Russ.) https://doi.org/10.15829/1560-4071-2024-5873.. EDN: LPEYQM

















































