Перейти к:
Липопротеин (а) в диагностике сердечно-сосудистого риска. Значения липопротеина (а) и аполипопротеина В во взрослой популяции г. Красноярска
https://doi.org/10.15829/1560-4071-2023-5499
Аннотация
Цель. Изучить распространенность повышенных концентраций липопротеина (а) (Лп(а)) и аполипопротеина В (апоВ), ассоциированных с высоким сердечно-сосудистым риском, в случайной выборке взрослой популяции жителей г. Красноярска.
Материал и методы. Концентрации Лп(а) и апоВ определялись иммунохемилюминесцентным методом с помощью автоматизированной модульной платформы Roche Cobas 8000 с биохимическим модулем с702, Roche Diagnostic, Швейцария. Обследованы 263 человека от 18 до 58 лет, давших согласие расширить диспансерное обследование определением Лп(а) и апоВ.
Результаты. Выявлено, что "высокие" и "запредельные" уровни Лп(а) встречаются у 12,9% обследованных, у женщин медиана показателя значимо выше, чем у мужчин (р=0,044). У 11,4% участников исследования установлены высокие значения апоВ, независимо от пола; 3,4% обследуемых имели сочетание повышенных уровней апоВ и Лп(а).
Заключение. Скрининг Лп(а) и апоВ позволяет выявить у 24,3% лиц трудоспособного возраста дислипидемии, ассоциированные с высоким сердечнососудистым риском.
Ключевые слова
Для цитирования:
Емельянчик В.С., Мариловцева О.В., Хомченков Р.В., Моисеева А.М., Чернова А.А., Емельянчик Е.Ю., Никулина С.Ю., Протопопов А.В. Липопротеин (а) в диагностике сердечно-сосудистого риска. Значения липопротеина (а) и аполипопротеина В во взрослой популяции г. Красноярска. Российский кардиологический журнал. 2023;28(7):5499. https://doi.org/10.15829/1560-4071-2023-5499
For citation:
Emelyanchik V.S., Marilovtseva O.V., Khomchenkov R.V., Moiseeva A.M., Chernova A.A., Emelyanchik E.Yu., Nikulina S.Yu., Protopopov A.V. Lipoprotein(a) in the diagnosis of cardiovascular risk. The values of lipoprotein (a) and apolipoprotein B in the adult population of Krasnoyarsk. Russian Journal of Cardiology. 2023;28(7):5499. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5499
Вклад дислипидемий в развитие сердечно-сосудистых событий изучается у людей разных стран, регионов и этнических групп, поскольку молекулярно-генетическая основа заболеваний может существенно изменяться в зависимости от климатогеографических условий и влияния антропогенных факторов [1][2]. Клиническое значение вопроса ранней диагностики нарушений липидного обмена определяет тот факт, что атеросклеротические заболевания выявляются у половины мужчин и у трети женщин до 60 лет с любыми сердечно-сосудистыми событиями, включая смерть в течение 5-летнего наблюдения [3]. При этом большинство пациентов не получают гиполипидемическую терапию в качестве профилактики сердечно-сосудистых заболеваний, т.к. не имеют фенотипических признаков дислипидемии. Классические голландские критерии (Dutch Lipid Clinic Network) семейной гиперхолестеринемии — ксантомы, ксантелазмы, липоидная дуга роговицы — являются поздними симптомами, поэтому в 95% случаев нарушения метаболизма липидов диагностируются после развития сердечно-сосудистых осложнений [4][5].
Первым шагом решения проблемы своевременного выявления людей с атеросклерозом и высоким сердечно-сосудистым риском (ССР) является организация повсеместной работы каскадного скрининга и расширение набора показателей стандартного липидного спектра [4-6]. Изучение патофизиологии дислипидемий выявило акцентную роль высоких концентраций липопротеинов низкой плотности (ЛНП), белка В100 и аполипопротеина В (апоВ) в развитии атеросклероза [4][6]. За последние 15 лет получены данные о решающем значении липопротеина (а) (Лп(a)) в развитии острых сердечно-сосудистых событий [5]. Однако в большинстве стран, включая Россию, диагностическое применение этих параметров ограничено, т.к. они не входят в стандартную липидограмму [3][4][6].
Структура и функции Лп(а)
Лп(a) — транспортная частица, морфологически сходная с ЛНП: 46% её массы составляют эфиры холестерина (ХС), 17-29% — аполипопротеин А (апоА) и В, 17-24% — окисленные фосфолипиды, 6-9% — свободный ХС и 4-8% — триглицериды [7]. Апо А присутствует исключительно в Лп(а) — апоА ковалентно присоединен к апоВ и состоит из двух доменов: неактивного протеазного и множества похожих на плазминоген, повторяющихся крингл-доменов (крингл — от англ. "крендель", назван из-за формы доменов). Аналогичные структуры обнаружены в молекулах белков семейства протромбинов — фактора XII, плазминогена, тканевого активатора плазминогена. Считается, что именно эта часть Лп(а) определяет физиологические эффекты, связанные с подавлением фибринолиза путем конкурентного ингибирования активации и функции плазмина, т.е. Лп(а) регулирует образование тромба, способствуя заживлению ран и предотвращению кровопотерь [8].
Благодаря белковой частице апоА Лп(а) способен связываться с рецепторами эндотелиоцитов и субэндотелиальным матриксом, среди функций частицы — стимуляция пролиферации гладкомышечных клеток, индукция экспрессии молекул адгезии тромбоцитов активированными клетками, миграция моноцитов через эндотелий. Частицы Лп(а) переносят ХС к местам повреждения с целью восстановления клеток, транспортируют окисленные фосфолипиды, которые обладают наиболее агрессивным влиянием на эндотелий [5][7]. Максимальное присутствие окисленных форм фосфолипидов в Лп(а) в сочетании со способностью частиц проникать в субэндотелиальный слой способствует раннему старту и атеросклеротическому поражению сосудистой стенки [4][5]. Учитывая способность Лп(а) препятствовать фибринолизу, обсуждается ассоциация повышенного уровня показателя с тромбообразованием и нестабильностью атеросклеротической бляшки [2][3][6].
Длительность циркуляции ЛНП в сосудистом русле зависит от скорости деградации рецепторов к ЛНП и составляет ~12 ч. Период полураспада Лп(а), который метаболизируется печенью и отчасти почками, достигает 3,3 сут., т.е. контакт этих частиц с сосудистой стенкой почти в 7 раз дольше, чем у ЛНП [9].
Ассоциация Лп(а) с сердечно-сосудистыми заболеваниями, оценка показателя в популяционных исследованиях
Концентрация Лп(а) в плазме крови зависит от структуры молекулы, а именно от количества кринглов IV (повторов плазминоген-подобного домена) — чем их меньше, тем выше содержание частицы в периферической крови [7][9]. Высокие концентрации Лп(а) тесно связаны с атерогенным риском, формированием бляшек с тонкой крышкой в сонных артериях и развитием острых сердечно-сосудистых событий независимо от расы и различных факторов риска [10-12]. Кроме того, высокий уровень Лп(а) в плазме крови ассоциирован с ранним стартом и более быстрым прогрессированием кальцификации створок аортального клапана [13]. Изучается ассоциация высокой концентрации Лп(а) у детей и взрослых с сахарным диабетом 1 и 2 типа, значительно повышающая риск сердечно-сосудистых заболеваний атеросклеротического генеза у этой группы пациентов [14].
Уровень Лп(а) может быть повышен изолированно, независимо от содержания ЛНП и концентрации общего ХС. Установлено, что ССР возрастает параллельно уровню Лп(а): значение 250 нмоль/л связано с 2-3-кратным повышением риска инфаркта миокарда и стеноза аортального клапана, показатели от 400 нмоль/л — с 4-кратным увеличением риска [15].
Популяционные исследования установили, что на концентрацию Лп(а) не влияют характер питания, приём статинов; показатель является генетически детерминированным и в течение всей жизни находится на одном уровне [11], определяя более значимое влияние на развитие атеросклеротических заболеваний. Считается, что эти особенности определяют более значимое влияние на формирование атеросклеротических заболеваний. В то же время отмечено, что самые высокие уровни Лп(а) отмечаются у чернокожих, у молодых людей и у женщин [1][12][15].
Так как исследования Лп(а) в России преимущественно направлены на оценку связи с ССР [5][7][10][12], мы приняли решение изучить распространенность высокого уровня Лп(а) в случайной выборке условно здоровых людей от 18 до 60 лет.
С целью изучения распространённости повышенных уровней Лп(а) и апоВ в популяции взрослого населения г. Красноярска проведено одномоментное обследование лиц, принявших предложение расширить обследование за счёт оценки уровня Лп(а) и апоВ в рамках диспансеризации.
Материал и методы
Проведение клинического исследования одобрено локальным этическим комитетом и проводилось в соответствии с положениями Хельсинкской декларации. У каждого обследуемого получено добровольное информированное согласие на участие в исследовании.
Критерии включения: возраст от 18 до 58 лет, отсутствие острых инфекционных и воспалительных заболеваний, информированное согласие принять участие в исследовании. Критерии исключения: беременные женщины, пациенты с проявлениями острых заболеваний, отсутствие согласия. Группа лиц, давших согласие на исследование, включила 263 человека — медиана и квартили возраста обследованных составили 37 лет [ 31;44], среди них было 70 мужчин и 193 женщины (1:2,75). Лп(а) и апоВ определялись иммунохемилюминесцентным методом с помощью автоматизированной модульной платформы Roche Cobas 8000 с биохимическим модулем с702, Roche Diagnostic, Швейцария (аналитическая чувствительность системы 0,83 мг/дл и 0,2 г/л); способ получения результата — количественный.
Проверка на нормальность распределения полученных данных проводилась с помощью критерия Колмогорова-Смирнова. Так как распределение не было нормальным, описание данных представлено с помощью медианы и межквартильных промежутков, для анализа результатов использовались непараметрические методы (критерии Манна-Уитни и χ2). Обработка базы данных выполнена с помощью программ Еxcel и Statistica 12.
Исследование получило поддержку Российского научного фонда (заявка № 22-25-20154 от 25.03.2022) и Красноярского краевого фонда поддержки научной и научно-технической деятельности (соглашение № 39 от 29.03.2022). Средства гранта были использованы для получения результатов Лп(а) и апоВ у случайных участников, которые согласились расширить обследование в рамках профилактических осмотров в поликлинике № 14 г. Красноярска в течение ноября 2022г.
Результаты и обсуждение
Анализ результатов установил, что у 150 участников (57% обследованных) уровень Лп(а) соответствовал оптимальному, т.е. не превышал 10,5 мг/дл (22 нмоль/л). У 60 наблюдаемых (22,8%) значения Лп(а) находились в пределах, характеризующих низкий ССР (рис. 1).
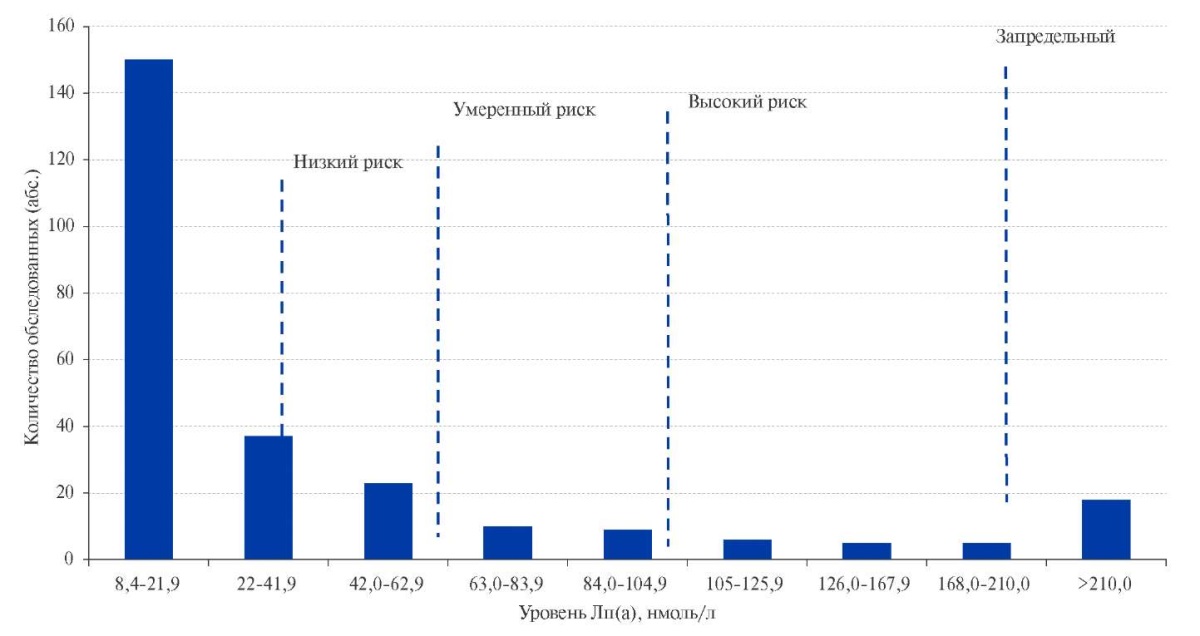
Рис. 1. Распределение Лп(а) у взрослых
в случайной выборке жителей г. Красноярска (абс.).
Сокращение: Лп(а) — липопротеин (а).
Уровень Лп(а), определяющий умеренный риск атеросклеротических заболеваний, документирован у 19 наблюдаемых (7,2%), у 16 человек (6,0%) обнаружены значения >50 мг/дл (105 нмоль/л), связанные с высоким ССР (табл. 1).
Таблица 1
Распространённость высоких уровней Лп(а) и апоВ
в случайной выборке жителей г. Красноярска
|
Группы |
Лп(а) ≥105 нмоль/л |
АпоВ ≥1,2 г/л |
Лп(а) ≥105 нмоль/л + апоВ ≥1,2 г/л (n=9) |
||||
|
n=254 |
|||||||
|
Ме [ 25;75] |
% |
Ме [ 25;75] |
% |
Лп(а) |
апоВ |
% |
|
|
Мужчины (n=67) |
123,5 [ 104,4;238,9] |
8,9 |
1,39 [ 1,29;1,43] |
14,3 |
238,17 [ 120,9;278,13] |
1,4 [ 1,24;1,49] |
4,3 |
|
Женщины (n=196) |
215,7 [ 148;260] |
15 |
1,3 [ 1,26;1,49] |
10,4 |
2 |
||
|
P |
0,044 |
0,81 |
0,362 |
0,75 |
0,760 |
0,81 |
|
Сокращения: апоВ — аполипопротеин В, Лп(а) — липопротеин (а).
По данным одного из самых крупных популяционных исследований — Копенгагенского, в котором приняло участие >50 тыс. человек от 20 до 100 лет — среднее значение Лп(а) колебалось в достаточно узком коридоре 8,5-12 мг/дл (или 14-25 нмоль/л), а 80-й перцентиль показателя, связанный с ССР, составил 50 мг/дл (105 нмоль/л) [16]. Именно это значение традиционно принимается как высокое. По мнению экспертов Европейского общества атеросклероза (ЕОА) и Европейской федерации клинической химии и лабораторной медицины (ЕФЛМ), более объективным методом определения Лп(а) является оценка молярной массы, единица измерения — нмоль/л [17].
В нашем исследовании у 18 (6,9%) участников значения Лп(а) превысили порог 210 нмоль/л, т.е. соответствовали "запредельному" уровню показателя, связанному с 3-4-кратным ростом ССР [14]. То есть у 34 обследованных (12,9%) выявлена клинически значимая гиперлипопротеинемия (а). Возраст этих лиц составил 43 года [ 37;49,5], соотношение мужчин и женщин примерно соответствовало структуре группы — 1:2,6. Среднее значение Лп(а) у обследованных с клинически значимым повышением имело половые отличия: у женщин показатель был значительно выше, чем у мужчин.
Благодаря популяционным исследованиям стало ясно, что распространенность высоких значений Лп(а) является значительно более высокой по сравнению с ЛНП. Так, многоцентровое исследование ЭССЕ установило, что распространенность семейной гиперхолестеринемии на территории Российской Федерации составляет 1:250 [4][11], тогда как гиперлипопротеинемия (а) выявляется от 5% до 25% у жителей разных стран [1][2]. Прогностические исследования гиперлипопротеинемии (а) выявили взаимосвязь повышенного уровня Лп(а) с ангиографически подтверждённым прогрессированием коронарного атеросклероза [10][15], что определяет интерес к данному показателю.
Выявление пациентов с высоким и экстремальным Лп(а) позволяет предотвратить коронарные и цереброваскулярные события благодаря применению новых классов препаратов, снижающих уровень Лп(а). Так, получен позитивный опыт влияния на концентрации Лп(а) при использовании моноклональных антител к ферменту, определяющему скорость деградации ЛНП рецепторов (пропротеин конвертазу субтилизин-кексинового типа 9). Наиболее перспективными являются препараты, подавляющие синтез либо усиливающие деградацию апоА с нарушением сборки Лп(а) двумя разными механизмами — с помощью малой интерферирующей рибонуклеиновой кислоты или олигосмыслового нуклеотида. Данные препараты проходят II-III фазы исследования [18].
Апо В является наиболее чувствительным и специфичным показателем ишемической болезни сердца в сравнении с другими атерогенными липопротеинами [19], т.к. молекула апоВ присутствует в каждой транспортной частице ХС не липопротеинов высокой плотности (ЛВП), т.е. отсутствует только в ЛВП. Индексные показатели позволяют представить наиболее полную картину атерогенных липидов и максимально эффективно выявлять ССР у пациентов с инфарктом миокарда, сахарным диабетом, ожирением. Установлено, что в отсутствие достижения оптимального уровня апоВ (0,65 г/л) у больных сохраняется риск инфаркта миокарда с худшей выживаемостью, даже при нормализации содержания ЛНП или не ХС ЛВП на фоне терапии [19].
Анализ концентраций апоВ выявил превышение уровня 1,2 г/л у 30 участников исследования — 20 женщин и 10 мужчин (11,4%) (табл. 1). Превышение данного уровня особенно тесно связано с риском развития ишемической болезни сердца у женщин [20]. Статистических отличий между среднегрупповыми показателями апоВ у мужчин и женщин выявлено не было, но мы обнаружили умеренную положительную корреляционную взаимосвязь между содержанием апоВ и возрастом обследованных r=0,375 (р=0,000).
В ходе исследования было обнаружено 9 человек (3,4%), у которых оба показателя — Лп(а) и апоВ — имели клинически значимое повышение, причем Лп(а) соответствовал уровню "запредельного" и оказался максимальным — 238,17 нмоль/л. При сравнении данных параметров у наблюдаемых с комбинированными отклонениями с показателями, повышенными изолированно, мы не выявили достоверных различий (р=0,760; р=0,81). Мы не нашли в доступной литературе описания фенотипа и генотипа такого сочетания дислипидемии, а также оценки потенциального ССР, что требует дальнейшего изучения.
Ограничение исследования. Обследовано ограниченное количество участников, что ограничивает сравнительный анализ высоких и запредельных значений Лп(а), отсутствие клинической информации ограничивает интерпретацию результатов.
Заключение
Таким образом, скрининговое исследование Лп(а) и апоВ в случайной выборке лиц от 18 до 58 лет установило, что у 12,9% обследованных отмечается клинически значимая гиперлипопротеинемия (а), степень выраженности которой значимо выше у женщин. У 11,4% обследованных отмечено увеличение уровня апоВ, наиболее характерное для чистой гиперхолестеринемии типа 2А, у 3,4% выявлена комбинированная дислипидемия с гиперлипопротеинемией (а) и высоким уровнем апоВ.
Таким образом, расширение скрининга липидного обмена за счет этих двух показателей (Лп(а) и апоВ) может выявить 24,3% лиц до 60 лет с дислипидемиями, которые связаны с высоким ССР. Это позволит начать наблюдение данной категории пациентов и профилактику у них сердечно-сосудистых заболеваний.
Отношения и деятельность. Исследование получило поддержку Российского научного фонда (грантовая заявка № 22-25-20154 от 25.03.2022) и Красноярского краевого фонда поддержки научной и научно-технической деятельности (грантовое соглашение № 39 от 29.03.2022). Средства гранта были использованы для получения результатов липопротеина (а) и апоВ у случайных участников, которые согласились расширить обследование в рамках профилактических осмотров в поликлинике № 14 г. Красноярска.
Список литературы
1. Shapiro MD, Haddad T, Weintraub HS, et al. Lipoprotein(A) levels in population with atherosclerotic cardiovascular disease in the United States: a subanalysis from the Lp(A) heritage study. J Am Coll Cardiol. 2023;81(8)1633. doi:10.1161/S0735-1097(23).02077-6.
2. Paré G, Çaku A, McQueen M, et al. Lipoprotein(a) levels and the risk of myocardial infarction among 7 ethnic groups. Circulation 2019;139(12):1472-82. doi:10.1161/CIRCULATIONAHA.118.034311.
3. Nawaz B, Fromm A, Øygarden H, et al. Prevalence of atherosclerosis and association with 5-year outcome: The Norwegian Stroke in the Young Study. Eur Stroke J. 2021;6(4):374- 84. doi:10.1177/23969873211059472.
4. Кухарчук В.В., Ежов М.В., Сергиенко И.В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации VII пересмотра. Атеросклероз и дислипидемии. 2020;1(38):1-40. doi:10.34687/2219-8202.JAD.2020.01.0002.
5. Корнева В.А., Кузнецова Т.Ю., Новицкая А.С. и др. Значение липопротеина (а) в определении сердечно-сосудистого риска у пациентов моложе 40 лет, перенесших острый инфаркт миокарда или острое нарушение мозгового кровообращения. Клиническая медицина. 2016;94(3):194-9. doi:10.1882/0023-2149-2016-94-3-194-199.
6. Nurmohamed NS, Kaiser Y, Schuitema PCE, et al. Finding very high lipoprotein(a): the need for routine assessment. Eur J Prev Cardiol. 2022;29:769-76. doi:10.1093/eurjpc/zwab167.
7. Зуева И.Б., Бараташвили Г.Г., Кривоносов Д.С. и др. Современные представления о роли липопротеина (а) в развитии сердечно-сосудистых событий. Возможности терапии. Артериальная гипертензия. 2016;22(3):232-43. doi:10.18705/1607-419Х-2016-22-3-232-243.
8. Schmidt K, Noureen A, Kronenberg F, Utermann G. Structure, function, and genetics of lipoprotein (a). J Lipid Res. 2016;57:1339-59.
9. Casciola LA, van der Westhuyzen DR, Gevers W, et al. Low density lipoprotein receptor degradation is influenced by a mediator protein(s) with a rapid turnover rate, but is unaffected by receptor up- or down-regulation. J Lipid Res. 1988;29(11):1481-9.
10. Тмоян Н.А., Афанасьева О.И., Ежов М.В. Роль липопротеида (а) в развитии атеросклеротического поражения периферических и сонных артерий. Кардиология. 2018;58(6):70-8. doi:10.18087/cardio.2018.6.10135.
11. Шальнова С.А., Ежов М.В., Метельская В.А. и др. от имени участников исследования ЭССЕ-РФ. Ассоциации липопротеида(а) с факторами риска атеросклероза в российской популяции (данные наблюдательного исследования ЭССЕ-РФ. Рациональная Фармакотерапия в Кардиологии. 2019;15(5):612-21. doi:10.20996/18196446-2019-15-5-612-621.
12. Чубыкина У.В., Ежов М.В., Афанасьева О.И. и др. Частота семейной гиперхолестеринемии и гиперлипопротеидемии(а) у пациентов с ранней манифестацией острого коронарного синдрома. Российский кардиологический журнал. 2022;27(6):5041. doi:10.15829/1560-4071-2022-5041.
13. Liu SL, Rozi R, Shi HW, et al. Association of serum lipoprotein(a) level with the severity and prognosis of calcific aortic valve stenosis: a Chinese cohort study. J Geriatr Cardiol. 2020;17(3):133-40. doi:10.11909/j.issn.1671-5411.2020.03.009.
14. Kostner KM, Kostner GM. Lp(a) and the Risk for Cardiovascular Disease: Focus on the Lp(a) Paradox in Diabetes Mellitus. Int. J. Mol. Sci. 2022;23(7):2584. doi:10.3390/ijms23073584.
15. Patel AP, Wang M, Pirruccello JP. Lipoprotein(a) Concentrations and Incident Atherosclerotic Cardiovascular Disease: New Insights from a Large National Biobank. Arterioscler Tjromb Vasc Biol. 2021;41:465-74. doi:10.1161/ATVBAHA.120.315291.
16. Kamstrup PR, Benn M, Tybjaerg-Hansen A, Nordestgaard BG. Extreme lipoprotein(a) levels and risk of myocardial infarction in the general population: the Copenhagen City Heart Study. Circulation. 2008;117(2):176-84. doi:10.1161/CIRCULATIONAHA.107.715698.
17. Ланглуа М.Р., Нордестгаард Б.Г., Лангстед Э. и др. Количественное измерение атерогенных липопротеинов в стратегии снижения содержания липидов: согласованные рекомендации экспертов Европейского общества атеросклероза (EAS) и Европейской федерации клинической химии и лабораторной медицины (EFLM). Лабораторная служба. 2021;10(1):45-67. doi:10.17116/labs20211001145.
18. Sosnowska B, Surma S, Banach M. Targeted Treatment against Lipoprotein (a): The Coming Breakthrough in Lipid Lowering Therapy. Pharmaceuticals. 2022;15(12):1573. doi:10.3390/ph15121573.
19. Zang Ch, Ni J, Chen Z. Apolipoprotein B Displays Superior Predictive Value Than Other Lipids for Long-Term Prognosis in Coronary Atherosclerosis Patients and Particular Subpopulations: A Retrospective Study. Clinical Therapy. 2022;44(8):1071-92. doi:10.1016/j.clinthera.2022.06.010.
20. Cole J, Otvos JD, Remaley ATh. A Translational Tool to Facilitate Use of Apolipoprotein B for Clinical Decision-Making. Clinical Chemistry. 2023;69(1):41-7. doi:10.1093/clinchem/hvac161.
Об авторах
В. С. ЕмельянчикРоссия
Емельянчик Василий Сергеевич — клинический ординатор 1-го года по направлению "Терапия"
Красноярск
О. В. Мариловцева
Россия
Мариловцева Ольга Валерьевна — врач-кардиолог "Амбулаторного кардиологического диспансера" на базе краевой клинико-диагностической поликлиники; ассистент кафедры кардиологии, функциональной и клинико-лабораторной диагностики ИПО
Красноярск
Р. В. Хомченков
Россия
Хомченков Роман Васильевич — заведующий отделением "Амбулаторного кардиологического диспансера" на базе краевой клинико-диагностической поликлиники, врач-кардиолог
Красноярск
А. М. Моисеева
Россия
Моисеева Анастасия Марковна — клинический ординатор 2-го года по направлению "Педиатрия"
Красноярск
А. А. Чернова
Россия
Чернова Анна Александровна — доктор медицинских наук, профессор кафедры факультетской терапии, врач-кардиолог, врач функциональной диагностики Красноярской межрайонной клинической больницы № 20 им. И.С. Берзона
Красноярск
Е. Ю. Емельянчик
Россия
Емельянчик Елена Юрьевна — доктор медицинских наук, профессор кафедры педиатрии ИПО, врач-кардиолог
Красноярск
С. Ю. Никулина
Россия
Никулина Светлана Юрьевна — доктор медицинских наук, профессор, врач-кардиолог красноярской межрайонной клинической больницы № 20 им. И.С. Берзона, заведующий кафедрой факультетской терапии
Красноярск
Конфликт интересов:
А. В. Протопопов
Россия
Протопопов Алексей Владимирович — доктор медицинских наук, профессор, ректор, заведующий кафедрой лучевой диагностики ИПО; врач отделения рентгенохирургических методов диагностики и лечения
Красноярск
Дополнительные файлы
Рецензия
Для цитирования:
Емельянчик В.С., Мариловцева О.В., Хомченков Р.В., Моисеева А.М., Чернова А.А., Емельянчик Е.Ю., Никулина С.Ю., Протопопов А.В. Липопротеин (а) в диагностике сердечно-сосудистого риска. Значения липопротеина (а) и аполипопротеина В во взрослой популяции г. Красноярска. Российский кардиологический журнал. 2023;28(7):5499. https://doi.org/10.15829/1560-4071-2023-5499
For citation:
Emelyanchik V.S., Marilovtseva O.V., Khomchenkov R.V., Moiseeva A.M., Chernova A.A., Emelyanchik E.Yu., Nikulina S.Yu., Protopopov A.V. Lipoprotein(a) in the diagnosis of cardiovascular risk. The values of lipoprotein (a) and apolipoprotein B in the adult population of Krasnoyarsk. Russian Journal of Cardiology. 2023;28(7):5499. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5499
JATS XML

















































