Перейти к:
Факторы, определяющие приверженность к антикоагулянтной терапии у пациентов с фибрилляцией предсердий
https://doi.org/10.15829/1560-4071-2023-5418
Аннотация
Цель. Выявить факторы риска низкой приверженности и разработать шкалу прогнозирования приверженности. Оценить связь прогностической шкалы с фактической низкой приверженностью по шкале Мориски-8, самостоятельной отменой препарата и неблагоприятными исходами у пациентов с фибрилляцией предсердий (ФП).
Материал и методы. В исследование включались пациенты с ФП и высоким риском тромбоэмболических осложнений по шкале CHA2DS2-VASc, находившиеся на стационарном лечении с января 2011г по декабрь 2017г. Потенциальные факторы риска неприверженности, отобранные по данным литературы, были протестированы в многофакторном регрессионном анализе с последующей разработкой шкалы прогнозирования приверженности. Оценивалась связь прогнозируемой низкой приверженности с фактической приверженностью.
Результаты. В исследование было включено 199 пациентов. В ходе анализа выявлены предикторы низкой приверженности: низкий доход, кровотечение в анамнезе, инсульт в анамнезе, 4 положительных ответа по опроснику приверженности, прием варфарина. На основе данных предикторов разработана шкала прогнозирования приверженности, выявлено пороговое значение — 3 балла (чувствительность 90,2%, специфичность 98,4%). Была продемонстрирована статистически значимая связь низкой прогнозируемой приверженности по разработанной шкале с фактической приверженностью и неблагоприятными исходами.
Заключение. Нами разработана шкала прогнозирования приверженности к антикоагулянтной терапии, а также определено ее пороговое значение. При наличии высокого риска низкой приверженности, с целью профилактики осложнений, клиницистами должны быть предприняты попытки повышения приверженности.
Ключевые слова
Для цитирования:
Певзнер Д.В., Кострица Н.С., Галаева Л.М., Меркулова И.А., Дорогун О.Б., Красноперова Е.В., Комаров А.Л. Факторы, определяющие приверженность к антикоагулянтной терапии у пациентов с фибрилляцией предсердий. Российский кардиологический журнал. 2023;28(5):5418. https://doi.org/10.15829/1560-4071-2023-5418
For citation:
Pevzner D.V., Kostritsa N.S., Galaeva L.M., Merkulova I.A., Dorogun O.B., Krasnoperova E.V., Komarov A.L. Factors determining adherence to anticoagulant therapy in patients with atrial fibrillation. Russian Journal of Cardiology. 2023;28(5):5418. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5418
Фибрилляция предсердий (ФП) — самое распространенное нарушение ритма сердца в современной клинической практике [1]. Помимо дисфункции левого желудочка, развития патологического ремоделирования миокарда и субъективного дискомфорта пациента, ФП ассоциирована с образованием тромбов в полости ушка левого предсердия и как следствие с тромбоэмболическими осложнениями (ТЭО). На сегодняшний день основными группами препаратов для профилактики ТЭО являются антагонисты витамина К и прямые пероральные антикоагулянты (ПОАК). Несмотря на прием антикоагулянтной терапии (АКТ), приблизительно у четверти пациентов с ФП развивается ишемический инсульт или транзиторная ишемическая атака [2]. Наиболее частыми причинами этому являются плохой контроль уровня международного нормализованного отношения в случае приема варфарина, неадекватная доза и кратность приема для всех применяемых препаратов [2]. Также немаловажную роль играет низкая приверженность пациентов к назначенному лечению.
Несоблюдение режима лечения приводит к росту смертности, увеличению частоты осложнений заболевания, повышению затрат здравоохранения, а также к ложным результатам клинических испытаний. Одним из легкодоступных, дешевых и простых способов оценки приверженности пациента к терапии служит анкетирование. Шкала Мориски-8 была разработана в 2008г Morisky DE, et al. с целью оценки фактической приверженности к терапии пациентов с артериальной гипертензией. По результатам оригинального исследования, где пороговым значением низкой приверженности была сумма <6 баллов, сообщалось о 93% чувствительности и 53% специфичности опросника. Высокая валидность и надежность Мориски-8 была аналогично подтверждена во многих исследованиях пациентов как с кардиальными, так и с экстракардиальными заболеваниями [3].
Несмотря на существование более десятка оригинальных шкал, анкет, а также их модификаций, на сегодняшний день не существует шкалы, предназначенной для прогнозирования приверженности у пациентов с ФП до назначения АКТ.
Нами была поставлена цель разработать шкалу приверженности к АКТ у пациентов с ФП, включающую в себя оригинальный опросник и ряд факторов риска (ФР) неприверженности, найденных в литературе и протестированных на нашей выборке пациентов.
Цель исследования: выявить ФР низкой приверженности и разработать шкалу прогнозирования приверженности. Оценить связь прогностической шкалы с фактической низкой приверженностью по шкале Мориски-8, самостоятельной отменой препарата и неблагоприятными исходами у пациентов с ФП.
Материал и методы
В данное проспективное одноцентровое когортное исследование включено 199 пациентов старше 18 лет с ФП и высоким риском ТЭО по шкале CHA2DS2-VASc. Протокол исследования был одобрен локальным этическим комитетом, у всех участников было получено письменное информированное согласие. В исследование включались пациенты, находившиеся на стационарном лечении с декабря 2011г по январь 2017г. Все пациенты получали комплексную терапию сопутствующих заболеваний (хроническая сердечная недостаточность, ишемическая болезнь сердца и т.д.). Среднее количество принимаемых препаратов — 5.
Критериями включения являлись:
- неклапанная форма ФП;
- риск ТЭО по шкале CHA2DS2-VASc ≥3 для женщин и ≥2 для мужчин.
Критерии исключения:
- противопоказания к приему антикоагулянтов;
- имплантация окклюдера ушка левого предсердия;
- отказ от участия в исследовании.
Разработка шкалы прогнозирования приверженности
Нашей задачей была разработка прогностической шкалы приверженности, включающей в себя как объективные предикторы неприверженности, так и анкету с вопросами, сформулированными врачами на основании собственного опыта. Нами были включены вопросы, предполагающие некорректный режим приема препаратов.
- Вы когда-нибудь забывали принять свои лекарства?
- Когда вы чувствуете себя плохо, Вы прекращаете прием препарата, не посоветовавшись с врачом?
- Боитесь ли Вы пожизненного приема препарата?
- Придерживаетесь ли Вы мнения, что организму иногда нужно "отдыхать" от приема лекарств?
В качестве предикторов исследовались ФР, ассоциированные с низкой приверженностью в ходе ряда крупных исследований: кровотечение или инсульт в анамнезе, низкий доход, семейное положение "не в браке", постоянное место жительства в городе, высшее образование, злоупотребление алкоголем, молодой возраст [4-10]. Низким доходом считался доход до 20 тыс. рублей в мес. Факторы, оказавшиеся независимыми предикторами низкой фактической приверженности, включались в шкалу с предварительной валидацией.
Оценка по шкале Мориски-8
Для оценки фактической приверженности все пациенты через год после начала исследования анкетировались по шкале Мориски, включающей в себя 8 вопросов. Ответ "да" оценивался в 1 балл, ответ "нет" в 0 баллов. Чем выше сумма баллов, тем выше приверженность пациента.
После анкетирования пациентов по шкале Мориски-8 оценивалась связь отдельных ФР, а также полученной шкалы приверженности, с фактической приверженностью и исходами. Фактическая низкая приверженность к АКТ определялась как сумма баллов по шкале Мориски <6.
Также нами оценивались следующие конечные точки:
1) самостоятельное прекращение приёма антикоагулянтов;
2) комбинированная конечная точка исходов, включавшая в себя смерть от всех причин и ТЭО.
Дизайн исследования представлен на рисунке 1.
Статистический анализ. Статистический анализ проводился стандартными методами с применением статистической программы IBM SPSS Statistics, версия 26. Проверка на нормальность распределения количественных показателей проводилась методом Колмогорова-Смирнова с поправкой Лиллиефорса при n>50 или методом Шапиро-Уилка при n<50. Сравнение непараметрических количественных переменных между двумя группами проводилось согласно критерию Манна-Уитни. Сравнение номинальных переменных между группами проводилось в многопольных таблицах с применением теста χ2 Пирсона с поправкой на непрерывность. Связь потенциальных предикторов низкой приверженности (включая опросник) с фактической низкой приверженностью оценивалась методом логистической регрессии с корректировкой порога классификации исходя из результатов ROC-анализа для предсказанных вероятностей. Факторы, значимость ассоциации которых с действительной низкой приверженностью при однофакторном анализе составила p≤0,2, были затем протестированы в многофакторной регрессионной модели методом исключения Вальда. Факторам, включенным в многофакторную модель, был присвоен балл в зависимости от полученного значения отношения шансов. Таким образом, была сформирована шкала прогнозирования приверженности.
Для установления cut-off значения балла по новой шкале приверженности для предсказания низкой приверженности был проведён RОС-анализ. Связь предсказанной приверженности по разработанной шкале с действительной низкой приверженностью оценивалась с помощью логистической регрессии с корректировкой порога классификации исходя из результатов ROC-анализа для предсказанных вероятностей. Связь низкой предсказанной приверженности с исходом в виде комбинированной конечной точки (смерть от всех причин и кардиоэмболические события) была проанализирована при помощи критерия log-rank. Статистически значимыми считали различия при значениях р<0,05.
Результаты
Всего в исследование было включено 199 пациентов. К группе приверженных относились пациенты, у которых через год от включения в исследование балл по шкале Мориски составил ≥6. Таким образом, приверженными к терапии оказались 158 пациентов, неприверженными — 41 пациент.
Было проведено сравнение групп приверженных и неприверженных пациентов по основным клиническим характеристикам и потенциальным предикторам приверженности, отобранным по данным литературы (табл. 1).
Как видно, группы приверженных и неприверженных пациентов статистически значимо отличаются по типу АКТ (в группе неприверженных пациентов отмечалась большая доля пациентов, принимавших варфарин) и в отношении выраженности коморбидных состояний, оцененной по индексу коморбидности Чарльсона. Также были выявлены статистически значимые отличия по частоте таких потенциальных предикторов низкой приверженности, как кровотечения и инсульт в анамнезе, злоупотребление алкоголем, низкий доход, семейное положение "не в браке". Также между группами приверженных и не приверженных пациентов значимо отличалась сумма баллов по опроснику.
Данные факторы были протестированы в качестве предикторов низкой приверженности при помощи анализа методом логистической регрессии. Факторы, для которых в однофакторном анализе значение "р" составило менее 0,2, были включены в процедуру логистической регрессии для создания многофакторной модели. Была получена статистически значимая многофакторная модель предикторов низкой приверженности, куда вошли следующие факторы: низкий доход, кровотечение в анамнезе, инсульт в анамнезе, 4 положительных ответа по опроснику приверженности, прием варфарина (табл. 2). Общая прогностическая значимость модели составила р<0,001, значение χ2 164,858.
На основании значения отношения шансов каждому фактору был произвольно присвоен балл: при значении отношения шансов ≤10 — 1 балл, при значении 25 — 2 балла, 65 — 3 балла. Таким образом, была получена шкала прогнозирования приверженности.
С целью выявления порогового значения для предсказания низкой приверженности по полученной нами шкале был проведён RОС-анализ. Было получено, что значение 3 балла по шкале прогнозирования приверженности характеризуется 90,2% чувствительностью и 98,4% специфичностью в отношении низкой фактической приверженности и 97,4% чувствительностью и 99,1% специфичностью в отношении полного самостоятельного прекращения приёма препарата. По данным логистической регрессии значение >3 баллов по шкале ассоциировалось с увеличением вероятности низкой приверженности в 5,2 раза.
С целью изучения связи прогнозируемой приверженности по полученной шкале с исходами был проведён анализ с помощью однофакторной регрессии Кокса, который продемонстрировал статистически значимую связь низкой предсказанной приверженности к АКТ с кумулятивной частотой достижения комбинированной конечной точки, включавшей в себя смерть от всех причин и тромбоэмболические события (рис. 2). Частота достижения конечной точки в группе приверженных пациентов составила 2,8 случая на 100 пациенто-лет, всего события были зарегистрированы у 12 пациентов (7,5%), в группе неприверженных пациентов — 8,7 на 100 пациенто-лет, всего 9 пациентов (22,0%).
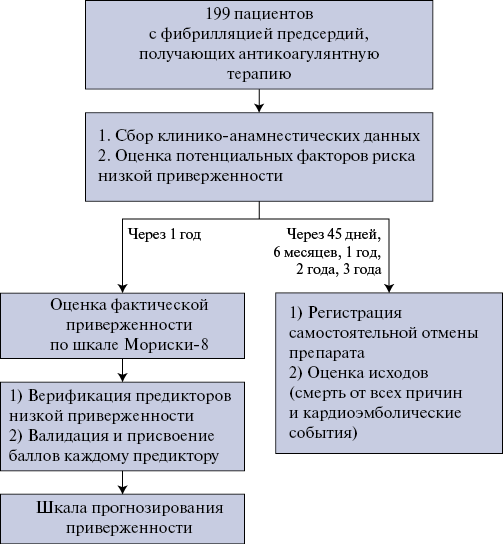
Рис. 1. Дизайн исследования.
Таблица 1
Клинические характеристики пациентов
|
Параметр |
Все пациенты (n=199) |
Приверженные (n=158) |
Неприверженные (n=41) |
р |
|
Возраст |
67 (40;94) |
67 (40;94) |
65 (40;85) |
0,120 |
|
Старческий возраст |
43 (21,6%) |
36 (22,8%) |
7 (17,1%) |
0,430 |
|
Мужской пол |
106 (53,3%) |
85 (53,8%) |
21 (51,2%) |
0,769 |
|
Индекс массы тела |
29 (16;47) |
29 (20;47) |
29 (16;43) |
0,727 |
|
Антикоагулянт ПОАК Варфарин |
99 (49,7%) 100 (50,3%) |
86 (53,8%) 73 (46,2%) |
14 (34,1%) 27 (65,9%) |
0,025 |
|
Форма ФП — Персистирующая — Пароксизмальная — Постоянная |
24 (12,1%) 148 (74,4%) 27 (13,6%) |
21 (13,3%) 116 (73,4%) 12 (13,3%) |
3 (7,3%) 32 (78%) 6 (14,7%) |
0,413 |
|
АГ |
124 (62,3%) |
103 (65,2%) |
21 (51,2%) |
0,101 |
|
Эрозивно-язвенное поражение ЖКТ |
38 (19,1%) |
32 (20,3%) |
6 (14,6%) |
0,416 |
|
Курение в настоящее время |
32 (16,1%) |
25 (15,8%) |
7 (17,1%) |
0,846 |
|
ХОБЛ |
10 (5%) |
10 (6,3%) |
0 (0%) |
0,099 |
|
ХСН |
67 (33,7%) |
55 (34,8%) |
12 (29,3%) |
0,505 |
|
ИБС |
55 (27,6%) |
44 (27,8%) |
11 (26,8%) |
0,897 |
|
Инфаркт миокарда |
32 (16,1%) |
26 (16,5%) |
6 (14,6%) |
0,778 |
|
Сахарный диабет |
55 (27,6%) |
42 (26,6%) |
13 (31,7%) |
0,514 |
|
ХБП |
39 (19,6%) |
33 (20,9%) |
6 (14,6%) |
0,370 |
|
Онкология |
8 (4%) |
6 (3,8%) |
2 (4,9%) |
0,754 |
|
Балл по CHA2DS2-VASc |
3 (2;8) |
4 (2;8) |
3 (2;6) |
0,582 |
|
Балл по HAS-BLED |
2 (0;6) |
2 (0;6) |
2 (0;5) |
0,417 |
|
Индекс коморбидности Чарльсона |
6 (1;13) |
6 (1;13) |
6 (1;11) |
0,025 |
|
Инсульт в анамнезе |
35 (17,6%) |
3 (1,9%) |
32 (78,0%) |
<0,001 |
|
Низкий доход |
61 (30,7%) |
23 (14,6%) |
38 (92,7%) |
<0,001 |
|
Наличие высшего образования |
85 (42,7%) |
66 (41,8%) |
19 (46,3%) |
0,599 |
|
ПМЖ в городе |
157 (78,9%) |
122 (77,2%) |
35 (85,4%) |
0,256 |
|
Кровотечения в анамнезе |
27 (13,6%) |
3 (1,9%) |
24 (58,5%) |
<0,001 |
|
Злоупотребление алкоголем |
34 (17,1%) |
4 (2,5%) |
30 (73,2%) |
<0,001 |
|
Не в браке |
68 (34,2%) |
46 (29,1%) |
22 (53,7%) |
0,003 |
|
Сумма по опроснику приверженности |
0 (0;4) |
1 (0;4) |
4 (0;4) |
<0,001 |
Примечание: фактическая приверженность оценивалась по шкале Мориски-8.
Сокращения: АГ — артериальная гипертония, ЖКТ — желудочно-кишечный тракт, ИБС — ишемическая болезнь сердца, ПОАК — прямой оральный антикоагулянт, ПМЖ — постоянное место жительства, ФП — фибрилляция предсердий, ХБП — хроническая болезнь почек, ХОБЛ — хроническая обструктивная болезнь легких, ХСН — хроническая сердечная недостаточность.
Таблица 2
Анализ потенциальных предикторов низкой приверженности методом логистической регрессии
|
р |
ОШ |
95% ДИ |
Балл |
|
|
Низкий доход |
0,041 |
7,778 |
1,092-55,406 |
1 |
|
Кровотечение в анамнезе |
0,053 |
10,037 |
0,972-103,590 |
1 |
|
ОНМК в анамнезе |
0,008 |
25,351 |
2,321-276,864 |
2 |
|
4 положительных ответа по опроснику |
0,004 |
65,005 |
3,729-1133,319 |
3 |
|
Антикоагулянт (варфарин по сравнению с ПОАК) |
0,027 |
2,246 |
1,096-4,601 |
1 |
Сокращения: ДИ — доверительный интервал, ОШ — отношение шансов, ОНМК — острое нарушение мозгового кровообращения, ПОАК — прямые оральные антикоагулянты.
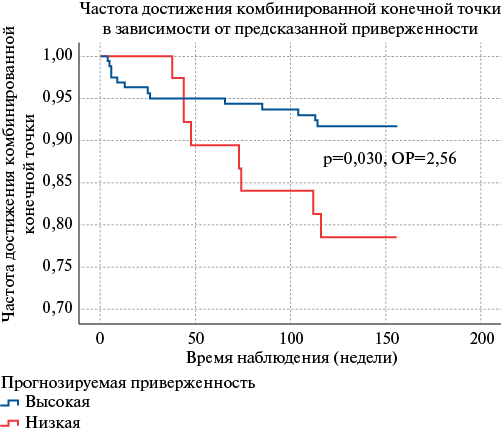
Рис. 2. Связь прогнозируемой приверженности с частотой достижения комбинированной конечной точки эффективности лечения.
Сокращение: ОР — отношение рисков.
Обсуждение
Приверженность к терапии является важным аспектом любого режима лечения. Отмена или пропуск в приеме АКТ у пациентов с ФП приводит к инвалидизирующим, а иногда и фатальным осложнениям, что было продемонстрировано как в нашем, так и в ряде других исследований. В работе Emren SV, et al. низкая приверженность к приему ПОАК, определяемая как балл по шкале Мориски <6, наблюдалась у 1396 (51%) из 2738 пациентов с неклапанной формой ФП [5]. Анализ показал, что несоблюдение режима лечения было связано с большей частотой развития инсульта (5,6% vs 2,5%, p<0,001), малых (21,2% vs 11,1%, p<0,001) и больших (6,1% vs 3,7%, p=0,004) кровотечений. В другом исследовании, с участием 36868 пациентов с неклапанной ФП, оценивалась приверженность к терапии ПОАК посредством показателя PDC (proportion of days covered, доля покрытых рецептом дней). У пациентов с низкой приверженностью к лечению (PDC <0,8) риск ишемического инсульта возрастал на 50% независимо от кратности приема препарата [11]. Вышеуказанные исследования подчеркивают важность прогнозирования неприверженности, с целью профилактики осложнений как самого заболевания, так и иррационально принимаемой терапии.
По данным литературы, такие факторы, как кровотечение в анамнезе, низкий доход, злоупотребление алкоголем, семейное положение "не в браке", высшее образование, постоянное место жительства в городе, молодой возраст и прием варфарина, являются потенциальными ФР низкой приверженности к терапии. В нашем исследовании независимыми предикторами низкой приверженности оказались низкий доход, инсульт или кровотечение в анамнезе, а также тип принимаемого антикоагулянта.
Кровотечение в анамнезе вызывает страх перед приемом антикоагулянтов, в результате чего пациенты самостоятельно отменяют предписанное лечение. В проспективное когортное исследование Лукиной Ю. В. и др. был включен 201 пациент (58,7% мужчин) с неклапанной формой ФП, принимавший ПОАК. Приверженность к терапии оценивалась с помощью прямого врачебного опроса и оригинального опросника. По результатам однофакторного анализа кровотечение в анамнезе независимо ассоциировалось с самостоятельной отменой терапии в течение года от начала ее приема [12].
Инсульт в анамнезе, вероятно, вносит вклад в развитие когнитивных нарушений, ввиду чего пациенты забывают принимать терапию или не осознают необходимость лечения. В многоцентровом проспективном исследовании Tiili P, et al. оценка приверженности проводилась посредством шкалы ARMS (Adherence to Refills and Medications Scale). В многовариантной регрессионной модели, скорректированной с учетом места, пола и возраста, плохая приверженность была независимо связана с предшествующим ишемическим инсультом [13]. В то же время в исследовании Luger S, et al. сообщалось о высокой приверженности к АКТ после перенесенного инсульта: 92% пациентов продолжали принимать АКТ в течение года [14]. Отсутствие однозначного ответа о роли данного ФР требует проведения дополнительных исследований. В нашей когорте инсульт в анамнезе присутствовал у 70% пациентов в группе неприверженных и в ходе многофакторного анализа выступил независимым предиктором низкой приверженности. Однако стоит отметить, что ввиду небольшой выборки, мы учитывали пациентов как с геморрагическим, так и ишемическим инсультом в анамнезе. Таким образом, вес данного предиктора мог быть также обусловлен страхом повторных геморрагических осложнений.
Связь типа антикоагулянта с приверженностью является важным аспектом нашего и других исследований. Быстрое начало действия, прием фиксированных доз и отсутствие необходимости в мониторинге являются основными преимуществами ПОАК перед варфарином. В то же время при приеме ПОАК из-за короткого периода полувыведения пропуск приема препарата может иметь серьезные негативные последствия, что требует от пациентов особой аккуратности. Еще одним барьером к соблюдению терапии ПОАК служит их стоимость, что было продемонстрировано в работе Rome BN, et al., где авторы заключили, что люди с низкой платежеспособностью менее привержены к приему препаратов [15].
Сравнение приверженности к приему варфарина и ПОАК описано в исследовании, включающем 26029 пациентов с неклапанной формой ФП [5]. Процент приверженности к варфарину был статистически значимо ниже, по сравнению с ПОАК. В нашем исследовании получены сопоставимые результаты: в группе неприверженных пациентов доля получавших вафарин была значимо больше по сравнению с группой приверженных пациентов. Помимо этого, варфарин выступил независимым предиктором нерационального приема АКТ и был включен в итоговую шкалу. Вероятно, это связано с необходимостью контроля уровня международного нормализованного отношения, а также частотой возникновения нежелательных эффектов в виде кровотечений, что вызывает беспокойство и провоцирует пропуски в приеме терапии.
На основании литературы и нашего анализа в данном исследовании мы предложили шкалу прогнозирования приверженности, основанную на вышеописанных ФР и опроснике, предполагающем высокий риск нерационального приема терапии. С высокой чувствительностью и специфичностью нам удалось определить также пороговое значение по данной шкале, прогнозирующее низкую приверженность — 3 балла.
Важной особенностью предложенной нами шкалы является тот факт, что она продемонстрировала связь не только с низкой фактической приверженностью, но с частотой развития неблагоприятных исходов. Таким образом, определение предсказанной приверженности перед началом АКТ может способствовать выделению когорты пациентов с потенциально менее благоприятным прогнозом. Для таких пациентов особенно важно применять методы повышения приверженности: просвещение о заболевании, объяснение важности терапии, анкетирование, ведение дневника, использование специальных мобильных приложений, обучение пациентов медицинским персоналом и информирование о важности приема терапии посредством телефонных звонков и смс-сообщений. Кроме того, у пациентов с высоким риском низкой приверженности к терапии, возможно, стоит рассматривать эндоваскулярную изоляцию ушка левого предсердия как альтернативный метод профилактики ТЭО. Для подтверждения данной гипотезы необходимо проведение дополнительных рандомизированных исследований.
Таким образом, нами предложена шкала прогнозирования низкой приверженности к АКТ у пациентов с ФП и высокими ишемическими рисками. Применение шкалы потенциально может улучшить результаты профилактики ТЭО у данной группы пациентов. В дальнейших исследованиях необходимо валидировать данную шкалу на различных выборках пациентов с ФП в разных лечебных учреждениях.
Основными ограничениями нашего исследования являются объём выборки, непродолжительный период наблюдения, наблюдение в пределах одного центра.
Заключение
Недостаточная приверженность к АКТ является актуальной проблемой профилактики ТЭО у пациентов с ФП. Нами впервые разработана шкала прогнозирования приверженности к терапии, а также определено ее пороговое значение. Низкая предсказанная приверженность связана с низкой действительной приверженностью к АКТ, а также с частотой неблагоприятных исходов, включающих общую смертность и ТЭО. При наличии высокого риска низкой приверженности, с целью профилактики осложнений, клиницистами должны быть предприняты попытки повышения приверженности.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Lippi G, Sanchis-Gomar F, Cervellin G. Global epidemiology of atrial fibrillation: An increasing epidemic and public health challenge. Int J Stroke. 2021 Feb;16(2):217–21. DOI: 10.1177/1747493019897870
2. Seiffge DJ, De Marchis GM, Koga M, Paciaroni M, Wilson D, Cappellari M, et al. Ischemic Stroke despite Oral Anticoagulant Therapy in Patients with Atrial Fibrillation. Ann Neurol. 2020 Feb 12; DOI: 10.1002/ana.25700
3. Morisky DE, Ang A, Krousel-Wood M, Ward HJ. Predictive validity of a medication adherence measure in an outpatient setting. J Clin Hypertens (Greenwich). 2008 May;10(5):348–54. DOI: 10.1111/j.1751-7176.2008.07572.x
4. Hwang J, Han S, Bae HJ, Jun SW, Choi SW, Lee CH, et al. NOAC Adherence of Patients with Atrial Fibrillation in the Real World: Dosing Frequency Matters? Thromb Haemost. 2020 Feb;120(02):306–13. DOI: 10.1055/s-0039-1697954
5. Emren SV, Şenöz O, Bilgin M, Beton O, Aslan A, Taşkin U, et al. Drug Adherence in Patients With Nonvalvular Atrial Fibrillation Taking Non-Vitamin K Antagonist Oral Anticoagulants in Turkey: NOAC-TR. Clin Appl Thromb Hemost. 2018 Apr 1;24(3):525–31. DOI: 10.1177/1076029617693940
6. Rodríguez-Bernal CL, García-Sempere A, Hurtado I, Santa-Ana Y, Peiró S, Sanfélix-Gimeno G. Real-world adherence to oral anticoagulants in atrial fibrillation patients: a study protocol for a systematic review and meta-analysis. BMJ Open. 2018 Dec;8(12):e025102. DOI: 10.1136/bmjopen-2018-025102
7. Patti G, Haas S. Non–Vitamin K Antagonist Oral Anticoagulants and Factors Influencing the Ischemic and Bleeding Risk in Elderly Patients With Atrial Fibrillation: A Review of Current Evidence. Journal of Cardiovascular Pharmacology. 2021 Jan;77(1):11–21. DOI: 10.1097/FJC.0000000000000927
8. Salmasi S, Loewen PS, Tandun R, Andrade JG, De Vera MA. Adherence to oral anticoagulants among patients with atrial fibrillation: a systematic review and meta-analysis of observational studies. BMJ Open. 2020 Apr 8;10(4):e034778. DOI: 10.1136/bmjopen-2019-034778
9. Komen JJ, Heerdink ER, Klungel OH, Mantel-Teeuwisse AK, Forslund T, Wettermark B, et al. Long-term persistence and adherence with non-vitamin K oral anticoagulants in patients with atrial fibrillation and their associations with stroke risk. European Heart Journal - Cardiovascular Pharmacotherapy. 2021 Apr 1;7(FI1):f72–80. DOI: 10.1093/ehjcvp/pvaa017
10. Shani M, Comaneshter D, Lustman A. Adherence to Oral Anticoagulant Medications. Isr Med Assoc J. 2021 Sep;23(9):580–3.
11. Alberts MJ, Peacock WF, Fields LE, Bunz TJ, Nguyen E, Milentijevic D, et al. Association between once- and twice-daily direct oral anticoagulant adherence in nonvalvular atrial fibrillation patients and rates of ischemic stroke. International Journal of Cardiology. 2016 Jul 15;215:11–3. DOI: 10.1016/j.ijcard.2016.03.212
12. Лукина ЮВ, Кутишенко НП, Толпыгина СН, Воронина ВП, Дмитриева НА, Лерман ОВ, et al. Основные факторы приверженности к приему новых оральных антикоагулянтов и ее динамика у пациентов с неклапанной фибрилляцией предсердий в рамках амбулаторного регистра: результаты исследования АНТЕЙ. Кардиоваскулярная терапия и профилактика. 2020 Nov 14;19(5):2680. DOI: 10.15829/1728-8800-2020-2680
13. Tiili P, Leventis I, Kinnunen J, Svedjebäck I, Lehto M, Karagkiozi E, et al. Adherence to oral anticoagulation in ischemic stroke patients with atrial fibrillation. Annals of Medicine. 2021 Jan 1;53(1):1613–20. DOI: 10.1080/07853890.2021.1968031
14. Luger S, Hohmann C, Niemann D, Kraft P, Gunreben I, Neumann-Haefelin T, et al. Adherence to oral anticoagulant therapy in secondary stroke prevention – impact of the novel oral anticoagulants. PPA. 2015 Nov 23;9:1695–705. DOI: 10.2147/PPA.S88994
15. Rome BN, Gagne JJ, Avorn J, Kesselheim AS. Non-warfarin oral anticoagulant copayments and adherence in atrial fibrillation: A population-based cohort study. Am Heart J. 2021 Mar;233:109–21. DOI: 10.1016/j.ahj.2020.12.010
Об авторах
Д. В. ПевзнерРоссия
Врач-кардиолог, заведующий отделением реанимации и интенсивной терапии отдела неотложной кардиологии
Москва
Н. С. Кострица
Россия
Врач-ординатор отдела неотложной кардиологии
Москва
Конфликт интересов:
Конфликта интересов нет
Л. М. Галаева
Россия
Врач-ординатор отдела неотложной кардиологии
Москва
Конфликт интересов:
Конфликта интересов нет
И. А. Меркулова
Россия
Врач анестезиолог-реаниматолог отдела неотложной кардиологии
Москва
Конфликт интересов:
Конфликта интересов нет
О. Б. Дорогун
Россия
Студент
Москва
Конфликт интересов:
Конфликта интересов нет
Е. В. Красноперова
Россия
Студентка
Москва
Конфликт интересов:
Конфликта интересов нет
А. Л. Комаров
Россия
Врач-кардиолог, ведущий научный сотрудник отдела клинических проблем атеротромбоза
Москва
Конфликт интересов:
Конфликта интересов нет
Дополнительные файлы
Рецензия
Для цитирования:
Певзнер Д.В., Кострица Н.С., Галаева Л.М., Меркулова И.А., Дорогун О.Б., Красноперова Е.В., Комаров А.Л. Факторы, определяющие приверженность к антикоагулянтной терапии у пациентов с фибрилляцией предсердий. Российский кардиологический журнал. 2023;28(5):5418. https://doi.org/10.15829/1560-4071-2023-5418
For citation:
Pevzner D.V., Kostritsa N.S., Galaeva L.M., Merkulova I.A., Dorogun O.B., Krasnoperova E.V., Komarov A.L. Factors determining adherence to anticoagulant therapy in patients with atrial fibrillation. Russian Journal of Cardiology. 2023;28(5):5418. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5418
JATS XML

















































