Перейти к:
Инновационная гиполипидемическая терапия: опыт применения инклизирана в Республике Беларусь
https://doi.org/10.15829/1560-4071-2023-5417
Аннотация
В статье отражены современные аспекты гиполипидемической терапии, основанные на оценке сердечно-сосудистого риска и возможностях трехкомпонентной терапии, включающей статины, эзетимиб и инклисиран.
Представлены собственные данные по применению препарата инклисиран у пациентов с нарушениями липидного обмена в рамках вторичной и первичной профилактики сердечно-сосудистых заболеваний. Описана динамика уровня липопротеидов низкой плотности в разные сроки после инъекции. Обсуждаются возможности для использования инновационной гиполипидемической терапии у реципиентов трансплантата печени в отдаленном послеоперационном периоде.
Дополнительное назначение инклисирана к терапии статинами и эзетимибом является безопасным и приводит к уменьшению уровня липопротеидов низкой плотности более, чем на 50% от исходных значений в общей популяции.
Ключевые слова
Для цитирования:
Медведева Е.А., Григоренко Е.А., Митьковская Н.П. Инновационная гиполипидемическая терапия: опыт применения инклизирана в Республике Беларусь. Российский кардиологический журнал. 2023;28(4):5417. https://doi.org/10.15829/1560-4071-2023-5417
For citation:
Medvedeva E.A., Grigorenko E.A., Mitkovskaya N.P. Innovative lipid-lowering therapy: experience of inclisiran use in the Republic of Belarus. Russian Journal of Cardiology. 2023;28(4):5417. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5417
Болезни системы кровообращения занимают первое место в структуре общей заболеваемости в мире. Основными модифицируемыми факторами риска сердечно-сосудистых заболеваний (ССЗ) атеросклеротического генеза являются дислипидемия, артериальная гипертензия (АГ), курение, сахарный диабет (СД) и ожирение.
Все современные рекомендации по профилактике ССЗ атеросклеротического генеза в клинической практике подчеркивают необходимость оценки общего сердечно-сосудистого риска (ССР), т.к. установлено, что чем выше риск, тем требуется более интенсивное воздействие на модифицируемые факторы риска [1].
На протяжении последних десятилетий основное место в липидснижающей терапии прочно заняли статины, эффективность которых доказана во многих клинических исследованиях. Статины достоверно снижают заболеваемость и смертность от ССЗ при первичной и вторичной профилактике во всех возрастных группах. Крупнейший метаанализ 19 исследований с различными статинами показал снижение смертности от всех причин на 14%, частоты сердечно-сосудистых событий на 27%, нефатальных и фатальных коронарных осложнений на 27%, инсульта на 22% при снижении уровня липопротеидов низкой плотности (ЛНП) на 1,0 ммоль/л [2-4]. Относительное снижение ССР при первичной профилактике сопоставимо с таковым при вторичной профилактике. Статины являются безопасным классом препаратов, вместе с тем в ходе наблюдательных исследований периодически регистрируются статин-ассоциированные мышечные симптомы в виде миопатии у ~9,4% пациентов или увеличение уровня печеночных трансаминаз в 2% случаев [3][5]. Развитие нежелательных явлений ограничивает применение статинов в высоких дозах, что приводит к недостижению целевых значений ЛНП и к проблеме остаточного ССР, что требует назначения комбинированного лечения.
Вторым компонентом липидснижающей терапии является эзетимиб — ингибитор абсорбции холестерина в тонком кишечнике. В крупных рандомизированных клинических исследованиях было показано, что комбинированная терапия статином и эзетимибом снижает уровень ЛНП значительно эффективнее, чем монотерапия статинами. Эзетимиб ингибирует всасывание холестерина, содержащегося в пище и желчи, на уровне ворсинчатой каймы кишечника, не оказывая влияния на абсорбцию жирорастворимых питательных веществ. Подавляя всасывание, эзетимиб уменьшает количество холестерина, поступающего в печень. В ответ на снижение поступления холестерина печень активирует на своей поверхности рецепторы ЛНП, что, в свою очередь, ведет к увеличению клиренса ЛНП из крови. В клинических исследованиях монотерапия эзетимибом сопровождалась снижением уровня ЛНП на 15-22% [2][6]. Таким образом, эзетимиб может быть использован в качестве средства второй линии в комбинации со статинами, когда монотерапия статинами не позволяет достичь целевого уровня даже при их назначении в максимально переносимой дозе, а также при непереносимости статинов или наличии противопоказаний к их применению.
К гиполипидемическим препаратам относится новый класс — ингибиторы пропротеиновой конвертазы субтилизин-кексинового типа 9 (PCSK9), действие их направлено на белок (PCSK9), вовлеченный в контроль экспрессии рецепторов ЛНП. Открытие механизма действия PCSK9 определило разработку стратегий для ее ингибирования. Наиболее перспективным и успешным оказалось создание моноклональных антител к данному ферменту. В настоящее время доступны данные по трем препаратам группы: алирокумаб, эволокумаб и бокоцизумаб. В Республике Беларусь отсутствуют лекарственные средства данного класса.
Наиболее современным подходом к подавлению PCSK9 является РНК-интерференция. Механизм РНК-интерференции связан со способностью выключать синтез PCSK9 в гепатоцитах на этапе подготовки к сборке данного белка, что обеспечивает непосредственное устранение основной причины развития гиперхолестеринемии. После проникновения в гепатоцит инклисиран поступает внутрь эндосом, где формируется депо препарата, из эндосом он медленно высвобождается обратно в цитоплазму, где его направляющая цепь связывается с РНК-индуцируемым комплексом выключения гена (RISC — рибонуклеопротеиновый комплекс, служащий матрицей для распознавания комплементарной мРНК-мишени, активации РНКазы и расщепления мРНК-мишени) [7]. В ходе ранних этапов разработки был продемонстрирован уникальный эффект молекулы в долгосрочном удержании низких уровней ЛНП и PCSK9. В группе клинических исследований III фазы ORION 9, 10, 11 было установлено, что назначение инклисирана приводит к снижению уровня ЛНП на 50-58% как в краткосрочной, так и в долгосрочной перспективе [8][9]. По результатам двух независимых метаанализов на основе выборки в 3660 человек инклисиран показал снижение на 25% за 1,5 года применения риска больших сердечно-сосудистых событий, куда вошли нефатальный и фатальный инфаркт миокарда, нефатальный и фатальный инсульт [10][11]. Профиль безопасности инклисирана был сопоставим с плацебо, не было получено данных о возникновении специфических серьезных нежелательных явлений, возникших в ходе лечения. В настоящее время препарат зарегистрирован в 60 странах, в т.ч. США, Великобритании, Европейском союзе. Регистрация в Республике Беларусь инклисирана с торговым названием "Сибрава" состоялась 10.08.2021г. Стоит отметить, что в Российской Федерации регулятор в лице Минздрава зарегистрировал препарат под МНН "инклисиран" 13.04.2022г.
В РНПЦ "Кардиология" с 25.01.2022 введение инклисирана доступно в рамках осуществления платных медицинских услуг: применение лекарственного средства инклисиран (Сибрава) для лечения пациентов с нарушениями липидного обмена с целью первичной и вторичной профилактики сердечно-сосудистых событий. Препарат Сибрава показан к применению взрослым пациентам с первичной гиперхолестеринемией или смешанной дислипидемией в качестве дополнения к диете в комбинации со статинами в максимально переносимой дозе и другой гиполипидемической терапией. В случае непереносимости или наличии противопоказаний к статинам препарат может применяться с другой гиполипидемической терапией или в виде монотерапии.
Инклисиран выпускается в виде предварительно заполненного шприца для подкожных инъекций, содержащего 284 мг препарата в 1,5 мл раствора, который вводится в виде одной инъекции под кожу первоначально. Следующая доза вводится через 3 мес., а в дальнейшем каждые 6 мес. Кратность применения инклисирана обеспечивает беспрецедентно высокую комплаентность к данному препарату.
Информация о пациентах. В РНПЦ "Кардиология" инъекции инклисирана выполнены 18 пациентам в рамках комбинированной гиполипидемической терапии. В настоящее время 4 пациентам выполнено 3 инъекции инклисирана, 8 лицам 2 инъекции, и 6 пациентам — 1. В рамках вторичной профилактики наблюдается 11 пациентов с очень высоким и экстремальным ССР, обусловленным мультифокальным атеросклерозом, перенесенным инфарктом миокарда, стентированием коронарных артерий, выполненным аортокоронарным шунтированием, стентированием сонных артерий, перенесенным нарушением мозгового кровообращения. Средний возраст в группе вторичной профилактики составил 63,5±12,5 года (от 39 до 77 лет) (табл. 1).
Таблица 1
Характеристика пациентов из группы вторичной профилактики сердечно-сосудистых осложнений
|
Пациент (номер) |
Пол |
Возраст, лет |
Основной диагноз |
Категория ССР |
Причина назначения препарата инклисиран |
Базисная терапия (МНН, мг) |
Уровень ХС ЛНП, ммоль/л |
НЯ |
||||
|
Исторически макс. уровень |
Накануне 1-ой инъекции инклисирана |
Через 1 мес. |
Через 3 мес. |
Через 9 мес. |
||||||||
|
1 |
М |
66 |
Мультифокальный атеросклероз. АКШ |
Очень высокий |
Непереносимость |
Розувастатин 10 Эзетимиб 10 |
6,64 |
4,4 |
0,51 |
2,02 |
2,26 |
Нет |
|
2 |
Ж |
66 |
ИБС: нестабильная стенокардия. Стентирование КА |
Очень высокий |
Непереносимость |
Розувастатин 10 Эзетимиб 10 |
4,4 |
3,9 |
2,59 |
1,9 |
1,76 |
Нет |
|
3 |
М |
47 |
ИБС. Инфаркт миокарда. Стентирование КА |
Очень высокий |
Непереносимость на фоне увеличения печеночных трансаминаз |
Эзетимиб 10 |
4,9 |
4,19 |
3,86 |
3,11 |
2,04 |
Нет |
|
4 |
М |
68 |
Мультифокальный атеросклероз. Стентирование ВСА. ОНМК |
Экстремальный |
Непереносимость Недостижение целевых значений ЛНП |
Розувастатин 20 Эзетимиб 10 |
4,8 |
4,64 |
2,75 |
0,42 |
2,77 |
Нет |
|
5 |
М |
39 |
ИБС. Инфаркт миокарда |
Очень высокий |
Недостижение целевых значений ЛНП |
Розувастатин 40 Эзетимиб 10 |
3,0 |
2,62 |
1,0 |
0,9 |
1,0 |
Нет |
|
6 |
М |
69 |
ИБС. Инфаркт миокарда. Стентирование КА |
Очень высокий |
Недостижение целевых значений ЛНП |
Розувастатин 40 Эзетимиб 10 |
4,2 |
3,99 |
1,19 |
1,0 |
1,2 |
Нет |
|
7 |
Ж |
77 |
Мультифокальный атеросклероз. АКШ |
Экстремальный |
Непереносимость Недостижение целевых значений ЛНП |
Симвастатин 20 Эзетимиб 10 |
4,4 |
2,25 |
1,06 |
1,0 |
Нет |
|
|
8 |
М |
73 |
ИБС: стенокардия |
Очень высокий |
Недостижение целевых значений ЛНП |
Розувастатин 40 Эзетимиб 10 |
3,8 |
2,06 |
– |
0,73 |
Нет |
|
|
9 |
М |
65 |
ИБС: стенокардия |
Очень высокий |
Непереносимость Недостижение целевых значений ЛНП |
Розувастатин 20 Эзетимиб 10 |
3,8 |
1,56 |
0,9 |
Нет |
||
|
10 |
М |
64 |
ИБС: стенокардия |
Очень высокий |
Недостижение целевых значений ЛНП |
Розувастатин 40 Эзетимиб 10 |
4,9 |
3,4 |
Нет |
|||
|
11 |
М |
65 |
ИБС: стенокардия |
Очень высокий |
Непереносимость Недостижение целевых значений ЛНП |
Розувастатин 20 Эзетимиб 10 |
3,9 |
2,7 |
Нет |
|||
Сокращения: АКШ — аортокоронарное шунтирование, ВСА — внутренняя сонная артерия, ИБС — ишемическая болезнь сердца, КА — коронарные артерии, ЛНП — липопротеиды низкой плотности, МНН — международное непатентованное наименование, НЯ — нежелательные явления, ОНМК — острое нарушение мозгового кровообращения, ССР — сердечно-сосудистый риск, ХС — холестерин.
При детальном анализе показаний к трёхкомпонентной гиполипидемической терапии установлено, что у большинства пациентов при терапии статинами в максимально переносимой дозе и эзетимибом не были достигнуты целевые уровни холестерина ЛНП. Большинство пациентов принимали розувастатин, средняя доза составила 12,8±5,2 мг.
Наиболее типичные диагнозы пациентов при вторичной профилактике, с обоснованием добавления инклисирана к терапии представлены ниже:
1. Генерализованный атеросклероз с поражением аорты, прецеребральных артерий, коронарных артерий, артерий нижних конечностей. Ишемическая болезнь сердца (ИБС): кардиосклероз. Стентирование правой внутренней сонной артерии (03.12.2021).
Фоновое заболевание: АГ II ст., риск 4.
Осложнение основного заболевания: Цереброваскулярная болезнь: атеротромботический инфаркт мозга в бассейне правой средней мозговой артерии (14.10.2021), поздний восстановительный период на фоне перенесенных острых нарушений мозгового кровообращения (2008, 2012). Хроническое нарушение мозгового кровообращения 4 ст., хроническая сердечная недостаточность (ХСН) функционального класса (ФК) II (НI). Хроническая артериальная недостаточность 1 ст. Пациент экстремального ССР, должный целевой уровень ЛНП <1 ммоль/л.
Пациент принимает розувастатин 20 мг и эзетимиб 10 мг. При увеличении дозы розувастатина отмечает появление мышечных болей, на фоне чего значительно ограничена переносимость физических нагрузок. Учитывая недостижение целевых уровней ЛНП (от 2,2 до 4,7 ммоль /л) на фоне проводимой гиполипидемической терапии, рекомендовано применение лекарственного препарата инклисиран (Сибрава). Через 3 мес. после введения первой дозы инклисирана уровень ЛНП составил 0,42 ммоль/л, снижение ЛНП >50% от исходного уровня. Через 9 мес. наблюдения, отмечалось увеличение уровня ЛНП до 2,77 ммоль/л, что связано с нерегулярным приемом назначенной гиполипидемической терапии розувастатином и эзетимибом.
2. ИБС: трансмуральный инфаркт миокарда нижней стенки левого желудочка (21.02.2022). Атеросклероз аорты, стенозирующий атеросклероз коронарных артерий. Эндоваскулярная баллонная дилатация (ЭБД) и стентирование 2 сегмента правой коронарной артерии (ПКА) (21.02.2022).
Фоновое заболевание: АГ II ст., риск 4. Дислипидемия (ЛНП 4,19 ммоль/л). СД 2 тип, клинико-метаболическая субкомпенсация.
Осложнение основного заболевания: ХСН ФК II (НI).
Пациент относится к группе очень высокого ССР. По данным коронароангиографии выявлена протяженная зона стенозирования до 50% в 1 и 2 сегментах передней межжелудочковой ветви, диагональная ветвь — критический стеноз устья и 1 сегмента — 75% (диаметр артерии <2 мм). ПКА-тромботическая окклюзия во 2 сегменте, зона стенозирования в 1-ом сегменте 50%. Выполнена ЭБД и стентирование ПКА во 2-ом сегменте (рис. 1).
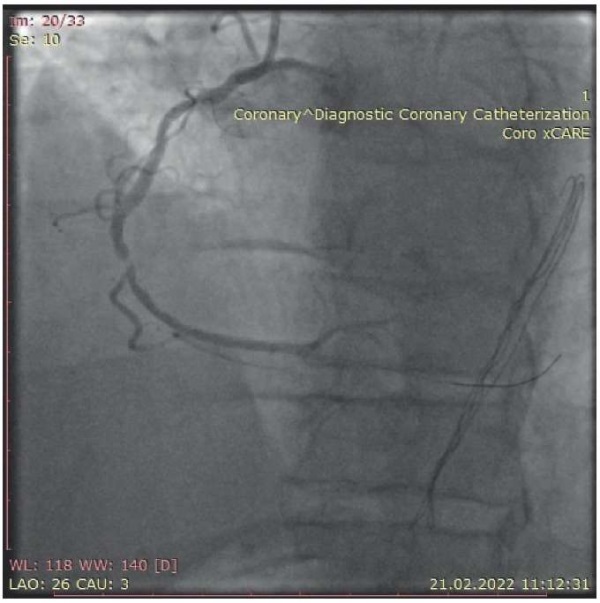
Рис. 1. Данные коронароангиографии.
В ходе наблюдения за пациентом отмечалась стабильная гиперферментемия с увеличением уровня аспартатаминотрансферазы, аланинаминотрансферазы, лактатдегидрогеназы в 2-3 раза от верхней границы нормы. В ходе детального уточнения анамнеза было установлено, что у пациента имеются данные за неалкогольную жировую болезнь печени, дискинезию желчевыводящих путей после перенесенного вирусного гепатита А в 10-летнем возрасте. Учитывая недостижение целевого уровня ЛНП комбинацией статина в максимально переносимой дозе (5 мг) и эзетимиба у пациента очень высокого ССР (ЛНП 4,19 ммоль/л), выполнена инъекция инклисирана на этапе стационарного лечения, затем через 3 мес., и через 6 мес. после инфаркта миокарда. Уровень ЛНП через 9 мес. после введения первой дозы инклисирана составил 2 ммоль/л, снижение ЛНП не <50% от исходного уровня.
3. ИБС: нестабильная стенокардия (январь 2022г) с исходом в стенокардию напряжения, ФК II. Атеросклероз аорты, стенозирующий атеросклероз венечных артерий. ЭБД и стентирование ПКА (2015). ЭБД и стентирование огибающей ветви (ОВ) (31.01.2022).
Фоновое заболевание: АГ II ст., риск 4. Атеросклероз прецеребральных артерий. Дислипидемия. Нарушение гликемии натощак.
Осложнение основного заболевания: Одиночная желудочковая и наджелудочковая экстрасистолия. ХСН ФК II (НI).
У пациентки в анамнезе два эпизода нестабильной стенокардии, стентирование ПКА в 2015г и ОВ 31.01.2022г. На фоне приема розувастатина 20 мг и эзетимиба 10 мг отмечалось увеличение уровня аланинаминотрансферазы более, чем в 3 раза, появление мышечных болей с увеличением креатинфосфокиназы, доза розувастатина уменьшена до 10 мг. Целевые уровни ЛНП не были достигнуты (2,6 ммоль/л). Через 3 мес. после введения первой дозы инклисирана уровень ЛНП составил 1,9 ммоль/л.
Таким образом, все пациенты из группы вторичной профилактики до назначения инклисирана получали комбинированную терапию статинами и эзетимибом, исходно среднее значение ЛНП в группе составило 3,24±0,92 ммоль/л. После инъекции инклисирана через 1 мес. среднее значение ЛНП составило 1,7±0,6 ммоль/л, через 3 мес. 1,385±0,4 ммоль/л, через 9 мес. 1,838±0,3 ммоль/л, что подтверждает факт снижения уровня ЛНП данным лекарственным средством не менее, чем на 50%.
В рамках первичной профилактики наблюдается 7 пациентов, из которых 4 пациента относятся к группе очень высокого и высокого ССР, 3 пациента к группе умеренного ССР. Средний возраст 52±9,8 года (от 42 до 63 лет) (табл. 2).
Таблица 2
Характеристика пациентов из группы первичной профилактики ССЗ
|
Пациент (номер) |
Пол |
Возраст, лет |
Основной диагноз |
Категория ССР |
Причина назначения препарата инклисиран |
Базисная терапия (МНН, мг) |
Уровень ХС ЛНП, ммоль/л |
НЯ |
||||
|
Исторически макс. уровень |
Накануне 1-ой инъекции инклисирана |
Через 1 мес. |
Через 3 мес. |
Через 9 мес. |
||||||||
|
1 |
М |
41 |
Атеросклероз ВСА 40% |
Высокий |
Непереносимость Недостижение целевых значений ЛНП |
Эзетимиб 10 |
4,6 |
4,6 |
3,3 |
2,8 |
2,2 |
Нет |
|
2 |
М |
40 |
Атеросклероз ВСА 20% |
Умеренный |
Непереносимость Недостижение целевых значений ЛНП |
Эзетимиб 10 |
4,8 |
4,3 |
3,77 |
2,77 |
2,19 |
Нет |
|
3 |
М |
49 |
Атеросклероз ВСА 30% |
Умеренный |
Непереносимость Недостижение целевых значений ЛНП |
Эзетимиб 10 |
4,9 |
4,6 |
3,0 |
2,9 |
Нет |
|
|
4 |
Ж |
57 |
Атеросклероз ВСА 30% |
Умеренный |
Непереносимость Недостижение целевых значений ЛНП |
Розувастатин 5 Эзетимиб 10 |
4,74 |
4,74 |
3,5 |
2,3 |
Нет |
|
|
5 |
М |
59 |
Семейная гиперхолестеринемия. Атеросклероз ВСА 50%, АНК 60% |
Очень высокий |
Недостижение целевых значений ЛНП |
Аторвастатин 80 Эзетимиб 10 |
8,2 |
6,4 |
4 |
0,43 |
Нет |
|
|
6 |
М |
62 |
Атеросклероз ВСА 55% Метаболическая миопатия, стойкая миалгия |
Очень высокий |
Непереносимость Недостижение целевых значений ЛНП |
Эзетимиб 10 |
6,1 |
3,49 |
Нет |
|||
|
7 |
М |
45 |
Семейная гиперхолестеринемия. Атеросклероз коронарных артерий 60%, ВСА 40% |
Очень высокий |
Недостижение целевых значений ЛНП |
Розувастатин 40 Эзетимиб 10 |
10 |
5,4 |
Нет |
|||
Сокращения: АНК — артерии нижних конечностей, ВСА — внутренняя сонная артерия, ЛНП — липопротеиды низкой плотности, МНН — международное непатентованное наименование, НЯ — нежелательные явления, ССР — сердечно-сосудистый риск, ХС — холестерин.
В рамках первичной профилактики пациенты очень высокого и высокого ССР характеризовались высоким исходным уровнем ЛНП (5,1±1,7 ммоль/л), атеросклеротическим поражением сонных артерий ≥50%, появлением нежелательных явлений при приеме статинов. Семейная гиперхолестеринемия диагностирована у двух пациентов с очень высоким ССР, у одного из которых выявлен атеросклероз коронарных артерий со стенозированием 60%, а у второго пациента отмечалось стенозирование бедренной артерии до 60%. На фоне приема розувастатина 40 мг и эзетимиба 10 мг в первом случае, и аторвастатина 80 мг и эзетимиба 10 мг во втором, уровень ЛНП составил 5,4 ммоль и 6,4 ммоль/л, соответственно. Один из пациентов с очень высоким ССР характеризовался атеросклерозом внутренней сонной артерии 55% на фоне метаболической миопатии, и стойкой миалгии. Назначение даже 1 мг питавастатина значительно ограничивало переносимость физических нагрузок и сопровождалось увеличением креатинфосфокиназы более, чем в 5 раз от верхней границы нормы. Исходный уровень ЛНП в группе первичной профилактики составил 4,79±1,3 ммоль/л, через 1 мес. после инъекции инклисирана составил 3,51 ммоль/л, через 3 мес. 2,24±1,1 ммоль/л.
В рамках первичной профилактики пациенты умеренного ССР характеризовались высоким исходным уровнем ЛНП (4,81±0,4 ммоль/л), атеросклеротическим поражением сонных артерий до 30%, появлением нежелательных явлений при приеме статинов и недостижением целевого уровня ЛНП. На фоне назначения комбинированной терапии розувастатином в дозе 5 мг и эзетимибом 10 мг, уровень ЛНП составил 4,53±0,4 ммоль/л, что связано с самостоятельной отменой пациентами розувастатина, ввиду появления мышечной слабости и снижения качества жизни. После инъекции инклисирана уровень ЛНП через 1 мес. снизился до 3,42±0,5 ммоль/л, через 3 мес. до 2,65±0,4 ммоль/л.
Побочных явлений на введение инклисирана не зарегистрировано. За весь период наблюдения у пациентов, получавших комбинированную трехкомпонентную гиполипидемическую терапию, не зарегистрировано сердечно-сосудистых осложнений.
Обсуждение
Перспективной группой для использования инновационной гиполипидемической терапии являются реципиенты солидных органов. С 2022г на базе РНПЦ "Кардиология" выполняется научно-исследовательский проект "Разработать и внедрить метод медицинской профилактики ИБС у реципиентов трансплантата печени в отдаленном послеоперационном периоде", основанный на применении инклисирана у данной категории реципиентов. Известно, что среди причин поздней смертности у пациентов, перенесших трансплантацию печени, ССЗ занимают третье место [12]. Длительный прием реципиентами печеночного трансплантата иммуносупрессивных лекарственных средств в посттрансплантационном периоде, с одной стороны, увеличивает продолжительность жизни пациентов, а с другой, приводит к развитию нежелательных системных и метаболических осложнений, включая АГ, гиперлипидемию, ожирение и СД. Так, назначение такролимуса приводит к гиперхолестеринемии у 44-55%. Глюкокортикостероиды, повышая активность ацетил-КоА-карбоксилазы, синтетазы свободных жирных кислот и ГМГ-КоА-редуктазы, способствуют увеличению уровня атерогенных ЛНП, общего холестерина, триглицеридов и снижают уровень липопротеинов высокой плотности. Циклоспорин, препятствуя преобразованию холестерина в соли жирных кислот и снижая активность липопротеинлипазы, вызывает гиперхолестеринемию у 30% пациентов и гипертриглицеридемию у 33% [13].
Благодаря политике агрессивного лечения гиперхолестеринемии, в общей популяции удалось значимо снизить смертность от ССЗ. Терапия статинами также продемонстрировала снижение смертности у пациентов с хронической печеночной недостаточностью. У пациентов с декомпенсированным циррозом печени назначение статинов не было ассоциировано с ухудшением печеночной недостаточности (острым кровотечением из варикозно-расширенных вен, асцитом, спонтанным бактериальным перитонитом, новым эпизодом печеночной энцефалопатии). Тем не менее, в доминирующем большинстве клинических случаев назначение статинов пациентам с хронической печеночной недостаточностью вызывает опасение в отношении гепатотоксичности [12][14]. Действительно, в литературе можно встретить сообщения об острой печеночной недостаточности, развившейся на фоне приема статинов. Эти свидетельства редки, как и случаи трансплантации печени, обусловленные приемом данной группы лекарственных средств: среди 1198 пациентов с острой печеночной недостаточностью, включенных в проспективное исследование в США с 1998 по 2007гг, 133 случая были вызваны приемом лекарственных препаратов, из которых только 6 были обусловлены приемом статинов [15].
Назначение статинов пациентам после трансплантации печени является сложной клинической задачей. AASLD (Американская ассоциация по изучению заболеваний печени) рекомендует измерение уровня липидов в крови здоровым реципиентам печеночного трансплантата. Увеличение уровня ЛНП >2,5 ммоль/л с или без гипертриглицеридемии требует инициации терапии гиполипидемическими лекарственными средствами. Если модификация образа жизни и диета оказываются неэффективными, рекомендовано назначение статинов с присоединением эзетимиба. Несмотря на то, что AASLD не дает рекомендации в отношении выбора определенного статина, который был бы безопаснее или эффективнее для пациентов, перенесших трансплантацию печени, правастатин является наиболее изученным и используемым у пациентов, перенесших трансплантацию органов, т.к. не метаболизируется через систему цитохрома P-450 и не вступает во взаимодействие с иммуносупрессорами, в отличие от других статинов [16]. Европейская ассоциация по изучению печени (EASL) рекомендует к применению гидрофильные статины (правастатин и ловастатин) по вышеобозначенным причинам и шкалу QRISK2 (алгоритм QRESEARCH Cardiovascular Risk Algorithm) для идентификации пациентов с высоким риском развития ССЗ [12], отмечая также, что стандартные шкалы для оценки ССР недооценивают его в группах, где существует дополнительный риск ввиду сопутствующего заболевания или лечения (аутоиммунные заболевания, терапия глюкокортикостероидами или иммуносупрессорами). Существующие в предоперационном периоде ССЗ остаются с реципиентами трансплантата печени в послеоперационном периоде, и их течение ухудшается в связи с побочными эффектами иммуносупрессивной терапии. Таким образом, инициация гиполипидемической терапии может улучшить как краткосрочные, так и долгосрочные исходы у реципиентов печеночного трансплантата в популяции высокого риска.
При назначении статинов пациентам, принимающим иммуносупрессивную терапию, необходимо соблюдать осторожность. У реципиентов трансплантата печени, получающих циклоспорин или такролимус, увеличивается уровень статинов в связи со вторичным ингибированием фермента цитохрома P-450, что, в свою очередь, увеличивает риск развития миозита и рабдомиолиза. Таким образом, данной категории пациентов целесообразно назначать низкие дозы статинов. Всем пациентам, находящимся на иммуносупрессивной терапии, терапию статинами необходимо начинать с минимально допустимых доз и постепенно титровать дозу, тщательно отслеживая появление побочных эффектов. Если прием липидснижающих лекарственных средств оказывается неэффективным, рекомендуется рассмотреть вопрос о внесении изменений в иммуносупрессивную терапию или использовать новые инновационные методы лечения с целью воздействия на липидный спектр. Смена циклоспорина на такролимус у реципиентов печеночного трансплантата, имеющих дислипидемию, приводит к снижению уровня общего холестерина без провокации реакций отторжения. Отмена преднизолона в самые ранние из возможных сроков после трансплантации печени также снижает гиперхолестеринемию. У пациентов, страдающих выраженной дислипидемией, следует избегать назначения сиролимуса ввиду его гиперлипидемического эффекта [17][18].
Частота выявления ИБС у реципиентов трансплантата печени через 5 лет после проведенного вмешательства по данным проспективного одноцентрового когортного исследования, проведенного в период с 2011 по 2019гг на базе ГУ "Минский научно-практический центр хирургии, трансплантологии и гематологии", достигает 42%. Через 5,4±3,29 лет проспективного наблюдения 75,0% (n=405) перенесших ортотопическую трансплантацию печени имели показания для назначения статинов, при этом только 47,0% (n=254) ее получали. Среди реципиентов 18,0% (n=46), у которых в отдаленном послеоперационном периоде развилась хроническая ИБС, получали статины через 1 год, 45,0% (n=114) — через 3 года, 40,0% (n=94) — через 5 лет после выполнения органозамещающей операции. При этом у реципиентов с впервые возникшей дислипидемией среднее время до начала терапии статинами с момента ее выявления составило 2,5 года (межквартильный интервал 0,5-4,5 года).
Вероятность начала терапии статинами была выше среди реципиентов с СД 2 типа (отношение шансов (ОШ) 1,58; 95% доверительный интервал (ДИ): 1,00-2,51; р=0,049) и избыточной массой тела (ОШ 1,80; 95% ДИ: 1,05-3,09; р=0,03). Мужчины (ОШ 0,45; 95% ДИ: 0,28-0,71; р<0,001) и пациенты, у которых ортотопическая трансплантация печени была выполнена по поводу вирусной этиологии цирроза печени, (ОШ 0,46; 95% ДИ: 0,24-0,86; р=0,02) реже начинали прием статинов.
Интенсивность терапии статинами была увеличена у 19,0% (n=80) реципиентов с субоптимальным снижением ЛНП в сыворотке крови через 12 мес. от начала лечения. Через 5 лет после проведения ортотопической трансплантации печени 29,9% (n=112) реципиентов печеночного трансплантата получали статинотерапию умеренной интенсивности (розувастатин 20 мг/сут.), 13,6% (n=51) — низкой интенсивности, 3,2% (n=12) — высокой интенсивности.
На текущий момент первую дозу инклисирана получили 15 реципиентов печеночного трансплантата с исходным уровнем ЛНП 3,8±1,74 ммоль/л, имевших показания для его назначения (недостижение целевых значений ЛНП на фоне комбинированной гиполипидемической терапии). Целью назначения инклисирана являлось повышение эффективности первичной профилактики болезней системы кровообращения у реципиентов трансплантата печени в отдаленном послеоперационном периоде путем разработки и внедрения метода медицинской профилактики ИБС, направленного на эффективное и безопасное лечение дислипидемии у данной категории пациентов. С момента введения первой дозы инклисирана прошло 32 дня, побочных эффектов в исследуемой группе зарегистрировано не было.
Заключение
- Применение инклисирана открывает принципиально новые возможности лечения пациентов высокого, очень высокого и экстремального ССР, включая реципиентов трансплантата печени как в рамках вторичной, так и первичной профилактики.
- Дополнительное назначение инклисирана к терапии статинами и эзетимибом является безопасным и приводит к уменьшению уровня ЛНП более, чем на 50% от исходных значений в общей популяции.
- Механизм действия инклисирана и режим введения обеспечивает беспрецедентно высокую комплаентность.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. 2021 Рекомендации ESC по профилактике сердечно-сосудистых заболеваний в клинической практике. Российский кардиологический журнал. 2022;27(7):5155. doi:10.15829/1560-4071-2022-5155.
2. Кухарчук В.В., Ежов М.В., Сергиенко И. В. и др. Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. Атеросклероз и Дислипидемии. 2020;1(38):7-40. doi:10.34687/22198202.JAD.2020.01.0002.
3. Кухарчук В. В., Ежов М. В., Сергиенко И. В. и др. Клинические рекомендации Евразийской ассоциации кардиологов (ЕАК)/Национального общества по изучению атеросклероза (НОА, Россия) по диагностике и коррекции нарушений липидного обмена с целью профилактики и лечения атеросклероза (2020). Евразийский кардиологический журнал. 2020;(2):629. doi:10.38109/2225-1685-2020-2-6-29.
4. Baigent C, Blackwell L, Emberson J, et al. Cholesterol Treatment Trialists’ (CTT) Collaboration, Efficacy and safety of more intensive lowering of LDL cholesterol: A meta-analysis of data from 170000 participants in 26 randomised trials. Lancet. 2010;376(9753):167081. doi:10.1016/S0140-6736(10)61350-5.
5. Cheeley MK, Saseen JJ, Agarwala A, et al. NLA scientific statement on statin intolerance: a new definition and key considerations for ASCVD risk reduction in the statin intolerant patient. J Clin Lipidol. 2022;16(4):361-75. doi:10.1016/j.jacl.2022.05.068.
6. Group SC. Study of Heart and Renal Protection (SHARP): Randomized trial to assess the effects of lowering low-density lipoprotein cholesterol among 9,438 patients with chronic kidney disease. Am Heart J. 2010;160(5):785-94.e710. doi:10.1016/j.ahj.2010.08.012.
7. Зырянов С. К., Бутранова О. И. Новые возможности снижения уровня холестерина липопротеидов низкой плотности: сравнительные характеристики PCSK9-таргетной терапии. Российский кардиологический журнал. 2022;27(11):5271. doi:10.15829/1560-4071-2022-5271.
8. Raal FJ, Kallend D, Ray KK, et al. ORION-9 Investigators. Inclisiran for the Treatment of Heterozygous Familial Hypercholesterolemia. N Engl J Med. 2020;382(16):1520-30. doi:10.1056/NEJMoa1913805.
9. Ray KK, Wright RS, Kallend D, et al. ORION-10 and ORION-11 Investigators. Two Phase 3 Trials of Inclisiran in Patients with Elevated LDL Cholesterol. N Engl J Med. 2020;382(16):1507-19. doi:10.1056/NEJMoa1912387.
10. Khan SA, Naz A, Qamar Masood M, Shah R. Meta-Analysis of Inclisiran for the Treatment of Hypercholesterolemia. Am J Cardiol. 2020;1;134:69-73. doi:10.1016/j.amjcard.2020.08.018.
11. Ray KK, Raal FJ, Kallend DG, et al. Inclisiran and cardiovascular events: a patient-level analysis of phase III trials. Eur Heart J. 2023;44(2):129-38. doi:10.1093/eurheartj/ehac594.
12. EASL clinical practice guidelines. Liver transplantation. European Association for the Study of the Liver. J. Hepatol. 2016;64(2):433-85. doi:10.1016/j.jhep.2015.10.006.
13. Watt KD, Pedersen RA, Kremers WK, et al. Evolution of Causes and Risk Factors for Mortality Post-Liver Transplant: Results of the NIDDK Long-Term Follow-Up Study: LongTerm Mortality Post-Liver Transplant. Am. J. Transplant. 2010;10(6):1420-7. doi:10.1111/j.1600-6143.2010.03126.x.
14. Григоренко Е. А., Руммо О. О., Митьковская Н. П. Прогностическая оценка посттрансплантационной выживаемости реципиентов трансплантатов печени. Неотложная кардиология и кардиоваскулярные риски. 2017;1(1):73-8.
15. VanWagner LB, Harinstein ME, Runo JR, et al. Multidisciplinary approach to cardiac and pulmonary vascular disease risk assessment in liver transplantation: an evaluation of the evidence and consensus recommendations. Am. J. Transplant. 2018;18(1):30-42. doi:10.1111/ajt.14531.
16. De Luca L, Kalafateli M, Bianchi S, et al. Cardiovascular morbidity and mortality is increased post-liver transplantation even in recipients with no pre-existing risk factors. Liver Int. 2019;39(8):1557-65. doi:10.1111/liv.14185.
17. Patel SS, Rodriguez VA, Siddiqui MB, et al. The impact of coronary artery disease and statins on survival after liver transplantation. Liver Transpl. 2019;25(10):1514-23. doi:10.1002/lt.25613.
18. Chou R, Dana T, Blazina I, et al. Statins for prevention of cardiovascular disease in adults: evidence report and systematic review for the US preventive services task force. JAMA. 2016;316(19):2008-24. doi:10.1001/jama.2015.15629.
Об авторах
Е. А. МедведеваБеларусь
Медведева Елена Александровна — кандидат медицинских наук, доцент, заведующая отделом консультативной работы и профилактической кардиологии
Минск
Е. А. Григоренко
Беларусь
Григоренко Елена Александровна — кандидат медицинских наук, доцент, заместитель директора по международному сотрудничеству и аналитической работе, профессор кафедры кардиологии и внутренних болезней
Минск
Н. П. Митьковская
Беларусь
Митьковская Наталья Павловна — доктор медицинских наук, профессор, директор, заведующая кафедрой кардиологии и внутренних болезней
Минск
Рецензия
Для цитирования:
Медведева Е.А., Григоренко Е.А., Митьковская Н.П. Инновационная гиполипидемическая терапия: опыт применения инклизирана в Республике Беларусь. Российский кардиологический журнал. 2023;28(4):5417. https://doi.org/10.15829/1560-4071-2023-5417
For citation:
Medvedeva E.A., Grigorenko E.A., Mitkovskaya N.P. Innovative lipid-lowering therapy: experience of inclisiran use in the Republic of Belarus. Russian Journal of Cardiology. 2023;28(4):5417. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5417
JATS XML

















































