Перейти к:
Прогностическая роль липокалина, ассоциированного с желатиназой нейтрофилов у больных ишемической болезнью сердца и абдоминальным ожирением
https://doi.org/10.15829/1560-4071-2023-5416
Аннотация
Цель. Изучить прогностическую роль липокалина, ассоциированного с желатиназой нейтрофилов (NGAL) в качестве маркера неблагоприятных сердечно-сосудистых событий (ССС) у пациентов с ишемической болезнью сердца (ИБС), ассоциированной с абдоминальным ожирением (АО).
Материал и методы. В проспективное исследование, длившееся 12 мес., включено 68 пациентов с диагнозом ИБС, госпитализированных в стационар для выполнения планового чрескожного коронарного вмешательства (ЧКВ). Медиана возраста составила 61 [55;65] год. В зависимости от наличия ожирения по критериям Всемирной организации здравоохранения (1999) пациенты были распределены на 2 группы. В 1 группу вошли 30 пациентов с АО, во 2 группу — 38 пациентов без ожирения. Пациентам выполняли измерение окружности талии и окружности бёдер, вычисляли отношение. Определяли показатели липидного спектра, концентрацию NGAL. В ходе исследования рассчитывали индекс массы тела (ИМТ), индекс висцерального ожирения (ИВО), индекс триглицериды (ТГ)/глюкоза, индекс накопления продуктов липидов (ИНПЛ), метаболический индекс (МИ), соотношение ТГ/холестерин липопротеидов высокой плотности. В течение этого периода собиралась информация о течении заболевания и исходах вмешательства. Через 12 мес. выполнено расширенное клинико-инструментальное исследование для оценки конечных точек.
Результаты. За период наблюдения неблагоприятные ССС в 1 группе пациентов зарегистрированы у 33,3% пациентов, а во 2 группе — у 26,3%. В группе пациентов с ожирением установлены более высокие значения антропометрических индексов и уровня NGAL. Концентрация NGAL имеет наибольшую корреляцию с ИМТ, МИ, ИНПЛ и несколько меньшую с уровнями общего холестерина и ИВО. Установлено, что значение NGAL >47,1 нг/мл является предиктором риска развития неблагоприятных ССС у пациентов с ИБС и ожирением после ЧКВ.
Заключение. Таким образом, NGAL имеет наибольшую корреляционную связь со следующим индексами: ИМТ, МИ, ИНПЛ, общего холестерина и ИВО. Установлено, что значение NGAL >47,1 нг/мл является предиктором риска развития неблагоприятных ССС у пациентов с ИБС и ожирением после ЧКВ. NGAL может служить перспективным маркером в отношении прогнозирования неблагоприятных ССС. Проводя мониторинг данного биомаркера, заблаговременно, уже на этапе госпитализации в стационар, можно судить о степени вероятности возникновения неблагоприятных исходов у пациентов с ИБС и АО, в т.ч. перенесших ЧКВ.
Ключевые слова
Для цитирования:
Сваровская А.В., Астанин П.А., Тепляков А.Т., Вендэ А.Д., Огуркова О.Н., Гарганеева А.А. Прогностическая роль липокалина, ассоциированного с желатиназой нейтрофилов у больных ишемической болезнью сердца и абдоминальным ожирением. Российский кардиологический журнал. 2023;28(4):5416. https://doi.org/10.15829/1560-4071-2023-5416
For citation:
Svarovskaya A.V., Astanin P.A., Teplyakov A.T., Vende A.D., Ogurkova O.N., Garganeeva A.A. Prognostic role of neutrophil gelatinase-associated lipocalin in patients with coronary artery disease and abdominal obesity. Russian Journal of Cardiology. 2023;28(4):5416. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5416
Ожирение является одним из основных факторов риска (ФР) ишемической болезни сердца (ИБС), заболеваемость и смертность от которой лидируют среди лиц трудоспособного возраста [1][2]. Диагностика и лечение ИБС достаточно хорошо разработаны, но при ведении пациентов с коморбидными болезнями часто возникают трудности. Особое место среди сопутствующих заболеваний занимает весьма распространенная хроническая болезнь почек, которую относят к большим ФР сердечно-сосудистых заболеваний (ССЗ) [3]. При этом нарушение функции почек является важным независимым ФР развития таких сердечно-сосудистых осложнений, как инфаркт миокарда (ИМ), хроническая сердечная недостаточность (ХСН), фатальные аритмии [4]. Хроническая болезнь почек признана эквивалентом ИБС по риску сердечно-сосудистых осложнений. Снижение скорости клубочковой фильтрации является таким же значимым ФР, как и величина фракции выброса левого желудочка или функциональный класс ХСН [5].
С увеличением числа пациентов с ХСН возрастает заболеваемость и распространенность острого повреждения почек (ОПП) [6]. Повышение сывороточного креатинина в настоящее время является золотым стандартом в диагностике ОПП. Однако его концентрация изменяется в течение 2-3 дней после установления диагноза ОПП, в результате чего креатинин сыворотки не является ранним маркером ОПП, а уровень ассоциированного с желатиназой нейтрофилов липокалина (NGAL) повышается в течение 2 ч. В связи с этим, NGAL зарекомендовал себя как один из лучших маркеров для ранней диагностики ОПП [7].
NGAL прогнозирует общую и сердечно-сосудистую смертность у пациентов с ХСН [8] и выступает в качестве маркера тяжести ССЗ [9]. Проведенное в 2018г группой ученых из Турции одноцентровое ретроспективное исследование также показало, что уровни NGAL в плазме могут быть надежно использованы у пациентов, перенесших коронарное шунтирование с использованием искусственного кровообращения, а также для ранней диагностики дисфункции почек [10]. В групповом анализе пациентов с кардиохирургическими вмешательствами самые высокие значения NGAL были связаны с большей вероятностью прогрессирующего ОПП. Повышенный уровень NGAL предсказывал исходы госпитализации и высокую смертность независимо от наличия выраженного ОПП [11].
Таким образом, диагностическая и прогностическая значимость NGAL в отношении ОПП изучалась во многих работах, но его роль в качестве биомаркера ССЗ требует дальнейшего изучения. Существует необходимость поиска и изучения ранних маркеров неблагоприятного исхода, в т.ч. NGAL у пациентов с ИБС после стентирования коронарных артерий, что будет способствовать лучшему влиянию на прогноз, улучшению продолжительности и качества жизни, а также позволит снизить экономические затраты на лечение данной категории больных.
Цель — изучить прогностическую роль NGAL в качестве маркера неблагоприятных сердечно-сосудистых событий (ССС) у пациентов с ИБС, ассоциированной с абдоминальным ожирением (АО).
Материал и методы
В исследование включено 68 пациентов с документированным диагнозом ИБС, госпитализированных в стационар для выполнения планового чрескожного коронарного вмешательства (ЧКВ) в среднем возрасте 61 [ 55;65] год. В зависимости от наличия ожирения (Всемирная организация здравоохранения, 1999) пациенты были распределены на 2 группы: 1 группу составили 30 пациентов с АО, во 2 группу вошли 38 пациентов без ожирения.
Критерии включения: подтвержденный диагноз ИБС, наличие показаний для планового ЧКВ.
Критерии исключения: больные с неконтролируемой артериальной гипертензией, перенесшие в течение 6 мес. острые коронарные или цереброваскулярные события, а также с онкологическими, гематологическими и иммунными заболеваниями.
Все пациенты подписали информированное согласие на участие в исследовании и дальнейшее проспективное наблюдение, дающее право на обезличенную обработку данных. Проведение исследования одобрено локальным этическим комитетом. Пациентам выполняли измерение антропометрических индексов: окружности талии (ОТ), окружности бедер (ОБ), затем вычисляли отношение ОТ/ОБ. Забор венозной крови проводили до ЧКВ, определяли показатели липидного спектра ферментативным колориметрическим методом. Концентрацию NGAL в сыворотке крови определяли методом иммуноферментного анализа с использованием набора Human NGAL Rapid ELISA Kit (KIT 037) (BioPorto Diagnostics, Дания). Референсные значения NGAL составляли 37-106 нг/мл в соответствии с инструкцией производителя. Рассчитывали следующие индексы:
Индекс массы тела (ИМТ):
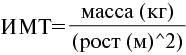
Индекс висцерального ожирения (ИВО):
(ОТ/(39,68+(1,88×ИМТ))×(триглицериды (ТГ)/1,03)× (1,31/холестерин липопротеидов высокой плотности (ХС-ЛВП))) — для мужчин,
(ОТ/(36,58+(1,89×ИМТ))×(ТГ/0,81)×(1,52/ХС-ЛВП)) — для женщин.
Индекс ТГ/глюкоза (логарифмическое соотношение уровней ТГ и глюкозы плазмы крови натощак) рассчитывали по формуле:
Ln (ТГ (мг/дл)×глюкоза плазмы крови натощак (мг/дл)/2).
Индекс накопления продуктов липидов (ИНПЛ):
ИНПЛ для мужчин=(ОТ (см)-65)×(ТГ (ммоль/л)),
ИНПЛ для женщин=(ОТ (см)-58)×(ТГ (ммоль/л)).
Соотношение ТГ/ХС-ЛВП
Метаболический индекс (МИ)=(ТГ (ммоль/л)×глюкоза плазмы натощак (ммоль/л))/ХС-ЛВП2 (ммоль/л).
Период наблюдения составил 12 мес. после реваскуляризации. В течение этого периода собиралась информация о течении заболевания и исходах вмешательства. Через 12 мес. выполнено расширенное клинико-инструментальное исследование для оценки конечных точек.
Конечные точки регистрировались при наступлении одного из следующих событий: смерть от всех причин, ИМ, острое нарушение мозгового кровообращения, повторная реваскуляризация, появление/прогрессирование стенокардии, прогрессирование ХСН, возникновение ишемии по данным неинвазивных тестов, тромбоз/рестеноз стента по данным коронарографии.
Статистическую обработку результатов исследования проводили с использованием программ Statistica 10.0 и Medcalc 19.2.6. Количественные данные представляли в виде Ме (Q25; Q75) — медианы и интерквартильного размаха (Q25; Q75 — 25-й и 75-й процентили), качественные — в виде абсолютных и относительных частот (n (%)). Для проверки статистических гипотез при анализе количественных показателей использовали: критерий Манна-Уитни, критерий Вилкоксона. Корреляционный анализ выполняли по методу Пирсона. Для выявления предикторов развития неблагоприятных конечных точек использовали ROC-анализ с построением характеристических кривых и расчетом AUC (площади под кривой). Различия считали значимыми при р<0,05.
Результаты
Клинико-демографическая характеристика пациентов обеих групп представлена в таблице 1. Группы были сопоставимы по функциональному классу ХСН, наличию артериальной гипертензии, фибрилляции предсердий, сахарного диабета, скорости клубочковой фильтрации (табл. 1).
По частоте применения основных групп лекарственных препаратов также различий не было выявлено (табл. 2).
По характеру поражения коронарного русла группы были сопоставимы. У пациентов преобладало двухсосудистое поражение коронарного русла (табл. 3).
Таблица 1
Клинико-демографическая характеристика больных, Ме [ Q25; Q75]
|
Показатель |
1 группа (с АО), n=30 |
2 группа (без АО), n=38 |
p |
|
Пол (м/ж) |
24/6 |
31/7 |
0,77 |
|
Возраст, годы |
60 [ 55;65] |
61 [ 55;67] |
0,47 |
|
Стаж ишемической болезни сердца, мес. |
6 [ 5;10] |
5,5 [ 3;8] |
0,29 |
|
Клиническая характеристика, абс. число (%): Стенокардия напряжения II ФК Стенокардия напряжения III ФК Стенокардия напряжения IV ФК |
4 (13,33) 23 (76,67) 3 (10) |
8 (21,06) 28 (73,69) 6 (5,27) |
0,67 0,65 0,52 |
|
ФК сердечной недостаточности (NYHA): II ФК III ФК |
20 (66,67) 10 (33,33) |
27 (71,06) 11 (28,95) |
0,46 0,63 |
|
Инфаркт миокарда в анамнезе, абс. число (%) |
22 (73,30) |
24 (63,16) |
0,33 |
|
Артериальная гипертензия, абс. число (%) |
28 (93,30) |
38 (100) |
0,92 |
|
Сахарный диабет, абс. число (%) |
16 (53,3) |
15 (39,5) |
0,59 |
|
Табакокурение, абс. число (%) |
8 (27) |
6 (15,79) |
0,11 |
|
СКФ (CKD-EPI): мл/мин/1,73 м2 |
74,3 [ 63,5;85,9] |
74,2 [ 61;86,2] |
0,63 |
Сокращения: АО — абдоминальное ожирение, СКФ — скорость клубочковой фильтрации, ФК — функциональный класс.
Таблица 2
Сравнительная характеристика получаемой терапии в группах, абс. число (%)
|
Терапия |
1 группа (с АО), n=30 |
2 группа (без АО), n=38 |
p |
|
БАБ |
27 (90) |
36 (94,7) |
0,37 |
|
Нитраты |
10 (33,3) |
12 (31,6) |
0,31 |
|
иАПФ |
28 (93,3) |
33 (86,8) |
0,99 |
|
БРА |
2 (6,6) |
4 (10,5) |
0,08 |
|
Диуретики |
12 (40) |
16 (42,1) |
0,97 |
|
Клопидогрел |
22 (73,3) |
30 (78,9) |
0,33 |
|
Ацетилсалициловая кислота |
30 (100) |
38 (100) |
0,79 |
|
Статины |
29 (96,7) |
62 (94,7) |
0,45 |
|
Антагонисты кальция |
18 (60) |
17 (44,7) |
0,65 |
|
Антикоагулянты |
11 (36,7) |
11 (28,9) |
0,09 |
|
Тикагрелор |
8 (26,7) |
10 (26,3) |
0,16 |
|
Антагонисты рецепторов к альдостерону |
7 (23,3) |
6 (15,8) |
0,17 |
Сокращения: АО — абдоминальное ожирение, БАБ — бета-адреноблокаторы, БРА — блокаторы рецепторов к ангиотензину II, иАПФ — ингибиторы ангиотензинпревращающего фермента.
Таблица 3
Характеристика поражения коронарного русла
|
Терапия |
1 группа (с АО), n=30 |
2 группа (без АО), n=38 |
р |
|
SYNTAX, баллы, Ме [ Q25; Q75] |
16,9 [ 9,23;18,5] |
17,3 [ 11,2;22,6] |
0,29 |
|
Поражение коронарных артерий: 1-/2-/3-сосудистое поражение, % |
12,5/64,9/22,6 |
10,1/71,6/18,3 |
0,09 |
|
Количество стентов на 1 больного, Ме [ Q25; Q75] |
2 [ 1;3] |
1,9 [ 1;3] |
0,22 |
|
Бифуркационное поражение, % |
11 (36,7) |
3 (36,8) |
0,74 |
|
Полная/неполная реваскуляризация, % |
90/10 |
92,1/7,9 |
0,65 |
Сокращение: АО — абдоминальное ожирение.
В течение периода наблюдения неблагоприятные ССС в 1 группе установлены в 33,3% случаев. Так, был зарегистрирован 1 (3,3%) случай внезапной смерти, 3 (10%) случая развития острого коронарного синдрома, включая 1 (3,3%) ИМ, у 4 (13,3%) пациентов выполняли повторную реваскуляризацию вследствие прогрессирования коронарного атеросклероза. Кроме того, у 2 (6,6%) больных отмечали рецидив стенокардии, связанный с рестенозом стента.
Во 2 группе пациентов с ИБС без ожирения частота комбинированной конечной точки составила 26,3% (10 пациентов). В 1 случае (2,6%) зафиксировали кардиальную смерть вследствие прогрессирования ХСН. У части пациентов отмечали рецидив стенокардии (n=8), однако ангиографически подтвержденный рестеноз стента выявили y 5 пациентов. У 1 пациента (2,6%) развилось острое нарушение мозгового кровообращения.
Исходно показатели липидного спектра крови в обеих группах статистически значимо (р=0,04) различались по уровню общего холестерина (ОХС) — 6,22 [ 5,23;6,79] ммоль/л в 1 группе и 5,79 [ 5,12;6,02] ммоль/л во 2 группе, а также по уровню ХС-ЛВП — 0,99 [ 0,84;1,05] ммоль/л и 1,13 [ 0,92;1,18] ммоль/л, соответственно. Уровень NGAL также был статистически значимо выше в группе больных с ожирением (р=0,03) (табл. 4).
В группе пациентов с ожирением установлены более высокие значения ИМТ, ИВО, отношения ОТ/рост, индекса ТГ/глюкоза, ИНПЛ, по сравнению с пациентами 2 группы (табл. 5).
Таблица 4
Показатели липидного профиля у пациентов с ИБС, Ме [ Q25; Q75]
|
Показатель |
1 группа (с АО), n=30 |
2 группа (без АО), n=38 |
p |
|
ОХС, ммоль/л |
6,22 [ 5,23;6,79] |
5,79 [ 5,12;6,02] |
0,04 |
|
ТГ, ммоль/л |
2,48 [ 1,84;2,99] |
1,92 [ 1,14;2,79] |
0,23 |
|
ХС-ЛНП, ммоль/л |
3,25 [ 2,29;4,32] |
2,63 [ 2,33;3,92] |
0,33 |
|
ХС-ЛВП, ммоль/л |
0,99 [ 0,84;1,05] |
1,13 [ 0,92;1,18] |
0,01 |
|
NGAL, нг/мл |
18,6 [ 14,9;21,3] |
13,12 [ 10,3;17,6] |
0,03 |
Сокращения: АО — абдоминальное ожирение, ОХС — общий холестерин, ТГ — триглицериды, ХС-ЛВП — холестерин липопротеидов высокой плотности, ХС-ЛНП — холестерин липопротеидов низкой плотности, NGAL — липокалин, ассоциированный с желатиназой нейтрофилов.
Таблица 5
Сравнительная характеристика МИ, Ме [ Q25; Q75]
|
Показатель |
1 группа (с наличием АО), n=30 |
2 группа (без АО), n=38 |
p |
|
ИМТ, кг/м2 |
32,81 [ 31,25;35,17] |
24,62 [ 23,37;24,55] |
<0,001 |
|
ИВО |
2,81 [ 2,16;3,48] |
1,18 [ 0,71;1,53] |
<0,001 |
|
ТГ/ХС-ЛВП |
1,52 [ 0,91;2,17] |
3,67 [ 2,66;3,11] |
<0,001 |
|
Индекс ТГ/глюкоза |
8,97 [ 8,60; 9,16] |
9,78 [ 9,50;9,96] |
<0,001 |
|
ИНПЛ |
57,32 [ 36,60;77,51] |
112,84 [ 88,30;144,42] |
<0,001 |
Примечание: данные представлены как Ме [ Q25; Q75], n (%).
Сокращения: АО — абдоминальное ожирение, ИВО — индекс висцерального ожирения, ИМТ — индекс массы тела, ИНПЛ — индекс накопления продуктов липидов, ТГ — триглицериды, ХС-ЛВП — холестерин липопротеидов высокой плотности.
Показано, что концентрация NGAL имеет наибольшую корреляцию с ИНПЛ (r=0,658, р<0,001), ИМТ (r=0,45, р=0,0003), с МИ (r=0,52, р=0,001) и несколько меньшую с уровнями ОХС (r=0,45, р=0,0003) и с ИВО (r=0,34, р=0,006). Таким образом, доказано, что практически все метаболические параметры имеют корреляционную связь между собой.
В рамках однофакторного регрессионного анализа изучен большой перечень факторов, которые могли быть ассоциированы с конечной точкой. Установлено, что ИВО (отношение шансов (ОШ) 1,91; 95% доверительный интервал (ДИ): 1,011-3,281; p=0,04), ИМТ (ОШ 2,14; 95% ДИ: 1,036-4,492; р=0,02), холестерин липопротеидов низкой плотности (ОШ 4,659; 95% ДИ: 3,529-7,686; p=0,006) и NGAL (ОШ 8,21; 95% ДИ: 4,312-10,769; p=0,000) являются прогностически значимыми факторами.
С целью определения критических значений для количественных предикторов были построены ROC-кривые с определением значений, увеличивающих вероятность развития неблагоприятных ССС после коронарной реваскуляризации. Показатели ИМТ, ИВО, холестерина липопротеидов низкой плотности не отличались высокой диагностической специфичностью и чувствительностью, что отражает площадь под ROC-кривой 0,5-0,6 и соответствует низкому качеству модели. Установлено, что значение NGAL >47,1 нг/мл является предиктором риска развития неблагоприятных ССС у пациентов с ИБС и АО после коронарной реваскуляризации (площадь под ROC-кривой 0,714, чувствительность — 71%, специфичность — 67%; 95% ДИ: 0,587-0,716; p=0,04) (рис. 1).
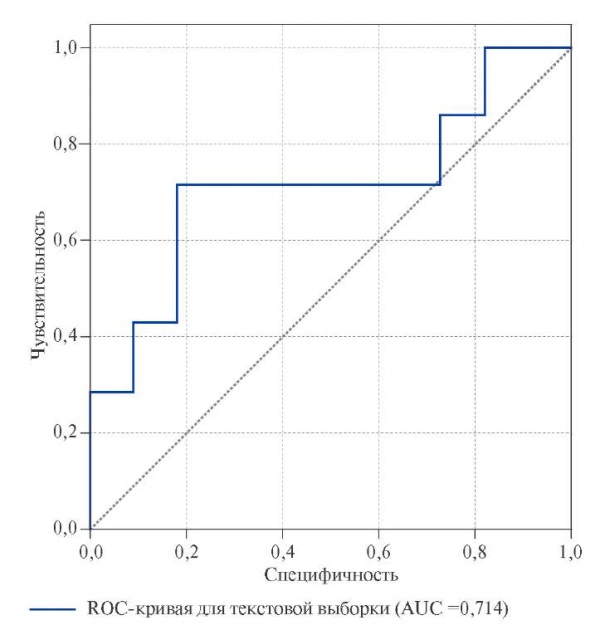
Рис. 1. Пороговые значения NGAL, увеличивающие вероятность развития неблагоприятных ССС у пациентов с ИБС и АО после коронарной реваскуляризации.
Обсуждение
Несмотря на профилактические и терапевтические усилия, заболеваемость и смертность от ССЗ остается высокой. Следовательно, необходимы новые биомаркеры для выявления пациентов с повышенным риском развития неблагоприятных ССС, которые могут определить терапевтические стратегии для улучшения прогноза [12]. В настоящем исследовании NGAL (маркер повреждения почечных канальцев) продемонстрировал диагностическую значимость в развитии неблагоприятных ССС у пациентов с ИБС и АО, однако его роль остается до конца не изученной.
В атеросклеротических бляшках тромбообразование инициируется разрывом покрышки бляшки или эрозией эндотелия, при этом воспалительная активность внутри бляшки способствует нестабильности и разрушению бляшки. Атерома содержит медиаторы воспаления, которые ингибируют рост гладкой мускулатуры и продукцию коллагена, усиливают активность матриксной металлопротеиназы. Это также делает атеросклеротические бляшки нестабильными и уязвимыми, что может привести к их разрыву [13].
В исследовании Soylu K, et al. (2015) оценивали связь между уровнями NGAL и показателями риска неблагоприятных ССС у пациентов с ИМ без подъема сегмента ST в сравнении со здоровыми лицами. В группе больных наблюдались высокие уровни NGAL, высокочувствительного С-реактивного белка и лейкоцитов. Кроме того, NGAL положительно коррелировал со шкалой GRACE, при этом тяжесть ИБС оценивали по шкале Gensini [14]. Эти данные подтверждены у пациентов с острым ИМ, у которых показано, что уровень NGAL и лейкоцитов в плазме выше, чем у пациентов со стабильной ИБС [15][16], однако корреляции между концентрацией NGAL плазмы и шкалой Gensini получено не было.
Большинство исследований выполнено у пациентов с ИМ. Имеются немногочисленные публикации у пациентов со стабильной ИБС. Согласно данным нашего исследования показано, что концентрация NGAL является независимым прогностическим фактором в отношении риска развития неблагоприятных ССС у пациентов после коронарной реваскуляризации. Это подтверждается и в исследовании Woitas RP, et al. (2017) в котором установлено, что у пациентов с нестабильной и стабильной ИБС концентрация NGAL в плазме независимо связана со смертностью от всех причин, а также со смертностью от ССЗ после поправки на обычные ФР. Однако при поправке на уровень креатинина NGAL не предсказывал смертность ни от всех причин, ни от ССЗ [17].
В настоящее время все больше данных свидетельствует о том, что воспаление и деградация матрикса в миокарде играет патогенетическую роль при ХСН, и может быть связано с NGAL. В недавнем исследовании прогностическая ценность исходного уровня NGAL оценивалась у 61 пациента с ХСН. Первичной конечной точкой была комбинация сердечно-сосудистой смерти и госпитализации по поводу ХСН в течение 10,6 мес. наблюдения. У 15 больных, достигших конечной точки, наблюдались более высокие исходные концентрации NGAL. В исследовании сделан вывод, что NGAL плазмы может быть предиктором неблагоприятного исхода у больных с ХСН. Кроме того, сообщалось о положительной корреляции между NGAL плазмы и креатинином, но никакой связи между NGAL и N-концевым промозговым натрийуретическим пептидом не наблюдалось [18]. Этот вывод согласуется с данными, которые не показали какой-либо связи между NGAL и N-концевым промозговым натрийуретическим пептидом [19]. Мы установили корреляционную взаимосвязь с МИ ожирения, но взаимосвязи с уровнем креатинина установлено не было.
Дальнейшее изучение и применение в клинической практике современных биомаркеров позволит повысить чувствительность и специфичность методики оценки неблагоприятных ССС у пациентов с ИБС, ассоциированной с АО, и улучшить риск-стратификацию. Вместе с тем, данное исследование имеет ряд ограничений: разнородность выборки, небольшой период наблюдения, одноцентровое, в связи с чем необходимы дальнейшие исследования с оценкой уровня NGAL как исходно, так и в процессе проспективного наблюдения. В идеале повторные измерения могут позволить отслеживать прогрессирование заболевания. Кроме того, этот подход может представить дополнительную информацию о корреляции с другими воспалительными биомаркерами, а также повысить прогностическую ценность NGAL.
Заключение
Таким образом, результаты исследования показали, что уровень NGAL имеет наибольшую корреляционную связь со следующим индексами: ИМТ, МИ, ИНПЛ, ОХС И ИВО. NGAL может служить перспективным маркером в отношении прогнозирования риска развития неблагоприятных ССС. Проводя мониторинг данного биомаркера, заблаговременно, уже на этапе госпитализации в стационар, можно судить о степени вероятности возникновения осложнений и неблагоприятных исходов у пациентов с ИБС и АО, в т.ч. перенесших ЧКВ.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Чумакова Г.А., Кузнецова Т.Ю., Дружилов М.А. и др. Висцеральное ожирение как глобальный фактор сердечно-сосудистого риска. Российский кардиологический журнал. 2018;(5):7-14. doi:10.15829/1560-4071-2018-5-7-14.
2. Сваровская А. В., Гарганеева А. А. Антропометрические индексы ожирения и кардиометаболический риск: есть ли связь? Кардиоваскулярная терапия и профилактика. 2021;20(4):2746. doi:10.15829/1728-8800-2021-2746.
3. Моисеев В. С., Мухин Н. А., Смирнов А. В. и др. Сердечно-сосудистый риск и хроническая болезнь почек: стратегии кардио-нефропротекции. Российский кардиологический журнал. 2014;(8):7-37. doi:10.15829/1560-4071-2014-8-7-37.
4. Wanner C, Tonelli M. KDIGO Clinical Practice Guideline for Lipid Management in CKD: summary of recommendation statements and clinical approach to the patient. Kidney International. 2014;85(6):1303-9. doi:10.1038/ki.2014.31.
5. Hillege HL, Girbes AR, de Kam PJ, et al. Renal function, neurohormonal activation, and survival in patients with chronic heart failure. Circulation. 2000;102:203-10.
6. Spinar J, Ludka O, Dusek L, et al. Neurohumoral activity, heart failure and prognosis in patients with end-stage renal disease treated by hemodialysis. Kidney Blood Press Res. 2007;30:347-57. doi:10.1159/000107797.
7. Lábra K, Špinarb J, Pařenicab J, et al. Renal Functions and Prognosis Stratification in Chronic Heart Failure Patients and the Importance of Neutrophil Gelatinase-Associated Lipocalin. Kidney Blood Press. Res. 2018;43:1865-77. doi:10.1159/000495819.
8. Nymo SH, Ueland T, Askevold ET, et al. The association between neutrophil gelatinaseassociated lipocalin and clinical outcome in chronic heart failure: results from CORONA. J Intern Med. 2012;271:436-43. doi:10.1111/j.1365-2796.2011.02503.x.
9. Damman K, Masson S, Hillege HL, et al. Clinical outcome of renal tubular damage in chronic heart failure. Eur Heart J. 2011;32:2705-12. doi:10.1093/eurheartj/ehr190.
10. Balkanay OO, Goksedef D, Omeroglu SN, et al. The Reliability of the Use of Serum Neutrophil Gelatinase-Associated Lipocalin Levels in the Assessment of Renal Functions after Coronary Artery Bypass Grafting. Cardiol Res Pract. 2018;7291254. doi:10.1155/2018/7291254.
11. Lin H, Scherzer R, Philbrook HT, et al. Group analysis identifies differentially elevated biomarkers with distinct outcomes for advanced acute kidney injury in cardiac surgery. Biomark Med. 2017;11:1091-102. doi:10.2217/bmm-2017-0060.
12. Сваровская А. В., Тепляков А. Т., Гусакова А. М. и др. Роль маркеров воспаления и эндотелиальной дисфункции в прогнозе развития кардиоваскулярных осложнений у пациентов с ИБС и метаболическим синдромом, перенесших коронарное стентирование. Кардиология. 2020;60(8):98-105. doi:10.18087/cardio.2020.8.n966.
13. Libby P, Ridker PM, Hansson GK. Progress and challenges in translating the biology of atherosclerosis. Nature. 2011;473:317-25. doi:10.1038/nature10146.
14. Soylu K, Aksan G, Nar G, et al. Serum neutrophil gelatinase-associated lipocalin levels are correlated with the complexity and the severity of atherosclerosis in acute coronary syndrome. Anatol J Cardiol. 2015;15:450-5. doi:10.5152/akd.2014.5513.
15. Sahinarslan A, Kocaman SA, Bas D, et al. Plasma neutrophil gelatinase-associated lipocalin levels in acute myocardial infarction and stable coronary artery disease. Coron Artery Dis. 2011;22:333-8. doi:10.1097/MCA.0b013e3283472a71.
16. Lindberg S, Pedersen SH, Mogelvang R, et al. Prognostic utility of neutrophil gelatinaseassociated lipocalin in predicting mortality and cardiovascular events in patients with ST-segment elevation myocardial infarction treated with primary percutaneous coronary intervention. J Am Coll Cardiol. 2012;60:339-45. doi:10.1016/j.jacc.2012.04.017.
17. Woitas RP, Scharnagl H, Kleber ME, et al. Neutrophil gelatinase-associated lipocalin levels are U-shaped in the ludwigshafen Risk and Cardiovascular Health (LURIC) study-Impact for mortality. PLoS One. 2017;12:e0171574. doi:10.1371/journal.pone.0171574.
18. Villacorta H, Santos RA, Marroig MA, et al. Prognostic value of plasma neutrophil gelatinaseassociated lipocalin in patients with heart failure. Rev Port Cardiol. 2015;34:4738. doi:10.1016/j.repc.2015.02.003.
19. Lindberg S, Jensen JS, Mogelvang R, et al. Plasma neutrophil gelatinase-associated lipocalin in the general population: association with inflammation and prognosis. Arterioscler Thromb Vasc Biol. 2014;34:2135-42. doi:10.1161/ATVBAHA.114.303950.
Об авторах
А. В. СваровскаяРоссия
Сваровская Алла Владимировна — доктор медицинских наук, старший научный сотрудник отдела патологии миокарда
Томск
П. А. Астанин
Россия
Астанин Павел Андреевич — аспирант кафедры медицинской кибернетики и информатики, сотрудник (аналитик данных) института цифровой трансформации медицины, младший научный сотрудник лаборатории комплексных проблем оценки риска для здоровья населения и работающих
Москва
А. Т. Тепляков
Тепляков Александр Трофимович — доктор медицинских наук, профессор, главный научный сотрудник
Томск
А. Д. Вендэ
Россия
Вендэ Артем Дмитриевич — студент 5 курса, лечебный факультет
Томск
О. Н. Огуркова
Россия
Огуркова Оксана Николаевна — кандидат медицинских наук, научный сотрудник отделения клинической лабораторной диагностики
Томск
А. А. Гарганеева
Россия
Гарганеева Алла Анатольевна — доктор медицинских наук, профессор
Томск
Дополнительные файлы
Рецензия
Для цитирования:
Сваровская А.В., Астанин П.А., Тепляков А.Т., Вендэ А.Д., Огуркова О.Н., Гарганеева А.А. Прогностическая роль липокалина, ассоциированного с желатиназой нейтрофилов у больных ишемической болезнью сердца и абдоминальным ожирением. Российский кардиологический журнал. 2023;28(4):5416. https://doi.org/10.15829/1560-4071-2023-5416
For citation:
Svarovskaya A.V., Astanin P.A., Teplyakov A.T., Vende A.D., Ogurkova O.N., Garganeeva A.A. Prognostic role of neutrophil gelatinase-associated lipocalin in patients with coronary artery disease and abdominal obesity. Russian Journal of Cardiology. 2023;28(4):5416. (In Russ.) https://doi.org/10.15829/1560-4071-2023-5416
JATS XML

















































