Перейти к:
Клинический случай фибрилляции предсердий у пациентки с раком легкого
https://doi.org/10.15829/1560-4071-2022-5244
Аннотация
Введение. Онкологические заболевания остаются одной из наиболее распространенных причин смертности в мире, уступая первенство лишь заболеваниям сердечно-сосудистой системы. Применение новых химиои таргетных препаратов позволило значительно улучшить прогноз данной группы пациентов. Однако при этом значительно возросло количество кардиотоксических осложнений противоопухолевой терапии, в т.ч. нарушений ритма и проводимости, в частности, фибрилляции предсердий (ФП), негативно влияющей на прогноз.
Краткое описание. Цель данной статьи — описание клинического случая 64-летней женщины с центральным раком нижней доли правого легкого. При поступлении в химиотерапевтическое отделение у пациентки впервые выявлен пароксизм ФП. После медикаментозной кардиоверсии был проведен первый курс полихимиотерапии (ПХТ) по схеме: паклитаксел 280 мг и карбоплатин 450 мг, который осложнился развитием повторного пароксизма ФП. При дообследовании по данным компьютерной томографии органов грудной клетки с контрастным усилением и двухмерной эхокардиографии обнаружены признаки инвазии опухоли в левое предсердие. При проведении последующих курсов ПХТ регулярно возникали эпизоды перебоев в работе сердца. Во время очередного пароксизма ФП пациентка была госпитализирована в ГБУЗ "ГКБ № 51 ДЗМ", где несмотря на интенсивную терапию скончалась. При проведении патологоанатомического исследования инвазия опухоли в левое предсердие была исключена.
Дискуссия. Для развития ФП у пациентки имелись структурно-функциональные предпосылки в виде существенно ремоделированного миокарда левого предсердия. Использовавшиеся в качестве противоопухолевой терапии химиопрепараты характеризуются частым развитием кардиотоксичности, в т.ч. возникновением разнообразных аритмий. Появление пароксизмов ФП совпадало с проведением курсов ПХТ, что позволило предположить кардиотоксические проявления. Результаты патологоанатомического вскрытия подтвердили высокую вероятность связи пароксизмов ФП с проведением ПХТ.
Заключение. Представленный клинический случай иллюстрирует затруднения, возникающие у онкологов и кардиологов при определении генеза и коррекции сложных нарушений ритма у онкологических больных.
Для цитирования:
Шупенина Е.Ю., Выжигин Д.А., Гаганов Л.Е., Новосел Е.О. Клинический случай фибрилляции предсердий у пациентки с раком легкого. Российский кардиологический журнал. 2022;27(11):5244. https://doi.org/10.15829/1560-4071-2022-5244
For citation:
Shupenina E.Yu., Vyzhigin D.I., Gaganov L.E., Novosel E.O. Atrial fibrillation in a patient with lung cancer: a case report. Russian Journal of Cardiology. 2022;27(11):5244. (In Russ.) https://doi.org/10.15829/1560-4071-2022-5244
Онкологические заболевания остаются одной из наиболее распространенных причин смертности в мире, уступая первенство только заболеваниям сердечно-сосудистой системы1. Однако применение новых химиои таргетных препаратов позволило значительно улучшить прогноз данной группы пациентов [1]. При этом увеличение продолжительности жизни онкологических больных характеризуется возрастанием частоты кардиотоксических осложнений полихимиотерапии (ПХТ) рака [2].
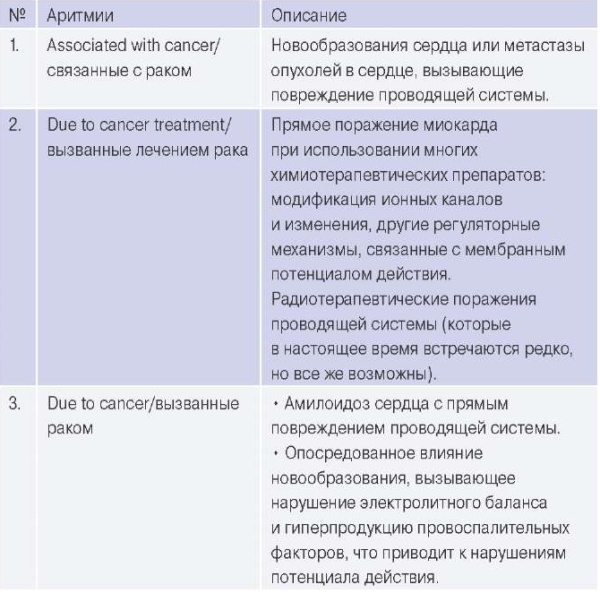
Кардиотоксичность у онкологических пациентов может проявляться в виде нарушений сердечного ритма, в т.ч. фибрилляции предсердий (ФП), что представляет собой дополнительный прогностически неблагоприятный фактор [3]. В литературе описаны разные виды аритмий, возникающие у онкологических пациентов: так Asteggiano R, et al. [4] предложили классификацию, в которой выделены 3 группы причин (табл. 1).
Таблица 1
Виды аритмий у онкологических пациентов (адаптировано по [4])
Клинический случай
Анамнез заболевания. Пациентка П., 64 лет, в декабре 2020г после контакта с больным COVID-19 отметила повышение температуры до субфебрильных цифр. Была выполнена компьютерная томография (КТ) органов грудной клетки, обнаружена опухоль нижней доли правого легкого с ателектазом нижней доли. 1 марта 2021г проведена позитронно-эмиссионная томография, совмещенная с КТ: подтверждено наличие объемного образования правого легкого в конгломерате с бронхопульмональными лимфоузлами. 4 марта 2021г при выполнении бронхоскопии обнаружен инфильтративный процесс слизистой правого главного бронха, взята биопсия. По данным патологоанатомического и иммуногистохимического исследований выявлен плоскоклеточный умеренно дифференцированный рак легкого (G2, сT4N1M0, код по ICD-O — 8071/3, по МКБ-10 — С34.3).
26 марта 2021г пациентка поступила в химиотерапевтическое отделение ГБУЗ "ГКБ № 40 ДЗМ". 28 марта впервые отмечен пароксизм ФП. Больная переведена в реанимационное отделение, где была выполнена медикаментозная кардиоверсия (амиодарон 450 мг внутривенно, капельно), восстановлен синусовый ритм. 30 марта 2021г проведен первый курс ПХТ по схеме: паклитаксел 280 мг внутривенно капельно и карбоплатин 425 мг внутривенно капельно, который осложнился развитием повторного пароксизма ФП. Консультирована кардиологом, рекомендовано проведение пульсурежающей терапии бета-адреноблокаторами и дальнейшее лечение сартанами в сочетании тиазидоподобными диуретиками в условиях терапевтического отделения.
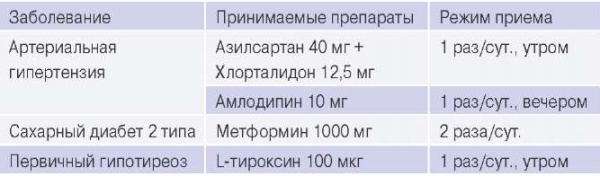
Анамнез жизни. Длительное время страдает артериальной гипертензией, адаптирована к артериальному давлению (АД) 130/70 мм рт.ст. В 2019г выявлен сахарный диабет (СД) 2 типа (уровень гликемии 6-7 ммоль/л), первичный гипотиреоз (содержание тиреотропного гормона 2,28 мкМЕ/мл). Постоянно принимает ряд лекарственных препаратов (табл. 2).
Таблица 2
Анамнез жизни пациентки П.
Жалобы: на общую слабость, учащенное сердцебиение, одышку с затрудненным вдохом при минимальной физической нагрузке, усиливающуюся в горизонтальном положении.
При осмотре. Состояние средней степени тяжести. Кожные покровы бледные. Частота дыхательных движений 19 в мин, насыщение кислородом (SpO2) 94% на атмосферном воздухе. Дыхание везикулярное, хрипов нет, ослабление дыхания в нижних отделах правого легкого. АД 130/80 мм рт.ст., частота желудочковых сокращений 102 в мин.
Согласно европейским [5][6] и отечественным [7] клиническим рекомендациям, артериальная гипертензия является одним из ведущих ассоциированных клинических состояний, опосредованно связанных с развитием ФП. Предварительный (этапный) клинический диагноз при поступлении:
Основное заболевание: Гипертоническая болезнь III стадии, 3 степени, риск сердечно-сосудистых осложнений 4.
Сочетанное заболевание: СД 2 типа. Хроническая болезнь почек 3а, скорость клубочковой фильтрации CKD-EPI 59 мл/мин/1,73 м2.
Осложнения основного и коморбидного заболеваний: пароксизмальная форма ФП. Шкала CHA2DS2-VASc — 4 балла, высокий риск развития тромбоэмболических осложнений (ТЭО). Шкала HAS-BLED — 1 балл, низкий риск развития кровотечений. Хроническая сердечная недостаточность с сохраненной фракцией выброса левого желудочка (ЛЖ), III функционального класса по NYHA, недостаточность кровообращения IIB.
Сопутствующие заболевания: Центральный рак нижней доли правого легкого (плоскоклеточный умеренно дифференцированный рак (G2, код по ICD-O — 8071/3, по МКБ-10 — С34.3)) с ателектазом нижней доли, метастазы в лимфоузлы корня, сT4N1M0, 1 курс ПХТ от 30.03.21г. Первичный гипотиреоз.
Эхокардиографическое исследование (ЭхоКГ) (табл. 3): дилатация левого предсердия (ЛП). Концентрическое ремоделирование миокарда ЛЖ. В левом предсердии визуализируется тромб неоднородной эхогенности 2,6×1,3 см, плотно прилежащий к свободному краю предсердия, в месте входа легочных вен.
Таблица 3
Динамика изменения показателей ЭхоКГ
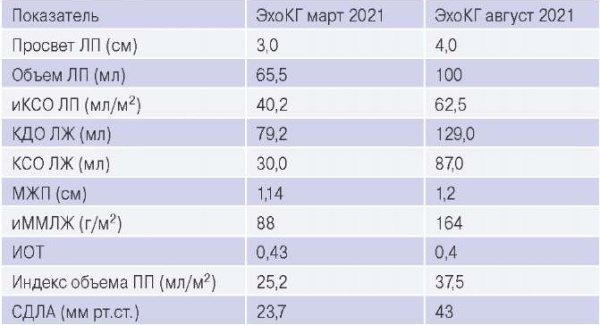
Сокращения: иКСО — индекс конечно-систолического объема, иММЛЖ — индекс массы миокарда левого желудочка, ИОТ — индекс объема тела, КДО — конечно-диастолический объем, КСО — конечно-систолический объем, ЛЖ — левый желудочек, ЛП — левое предсердие, МЖП — межжелудочковая перегородка, ПП — правое предсердие, СДЛА — систолическое давление в легочной артерии, ЭхоКГ — эхокардиография.
КТ органов грудной клетки с внутривенным болюсным контрастированием: КТ-картина центрального образования правого легкого с коллабированием нижней доли соответствовала инвазии опухоли в сосуды нижней доли правого легкого и ЛП (рис. 1).
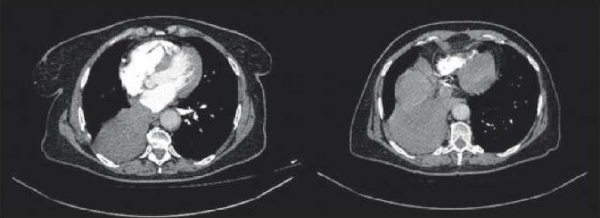
Рис. 1. КТ органов грудной клетки с внутривенным болюсным контрастированием.
12-ти канальное суточное мониторирование электрокардиограммы (ЭКГ) (рис. 2): основной ритм — ФП, среднесуточная частота сердечных сокращений (ЧСС) 143 уд./мин, зарегистрировано 9 эпизодов депрессии сегментов ST в отведениях II, III, aVF, V5-V6, мах до 2,1 мм, общей продолжительностью 25 мин, преимущественно в ночные часы.
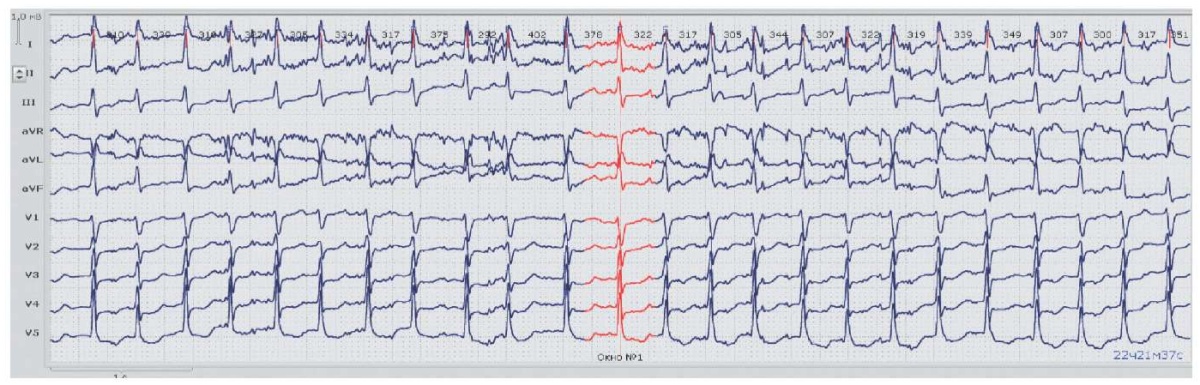
Рис. 2. Повторный пароксизм ФП.
Дифференциальный диагноз. В клинических рекомендациях Российского кардиологического общества [7] отмечается, что дисфункция щитовидной железы может вносить вклад в развитие ФП. Однако содержание тиреотропного гормона в плазме крови оказалось в пределах референтных значений.
Учитывая данные анамнеза и инструментальных исследований, был изменен клинический диагноз:
Основное заболевание: Центральный рак нижней доли правого легкого (плоскоклеточный умеренно дифференцированный рак (G2, код по ICD-O — 8071/3, по МКБ-10 — С34.3) с ателектазом нижней доли, метастазы в лимфоузлы корня, сT4N1M0, 1 курс ПХТ от 30.03.21г.
Сочетанные заболевания: 1. Гипертоническая болезнь III стадии, 3 степени, риск сердечно-сосудистых осложнений 4. 2. СД 2 типа. Хроническая болезнь почек 3а, скорость клубочковой фильтрации CKD-EPI 59 мл/ мин/1,73 м2.
Осложнения основного и коморбидных заболеваний: пароксизмальная форма ФП. Шкала CHA2DS2VASc — 4 балла, высокий риск развития ТЭО. Шкала HAS-BLED — 1 балл, низкий риск развития кровотечений. Хроническая сердечная недостаточность с сохраненной фракцией выброса ЛЖ, III функционального класса по NYHA, недостаточность кровообращения IIB.
Сопутствующие заболевания: Хроническая ишемия головного мозга.
Медицинские вмешательства
К терапии, получаемой пациенткой, был добавлен β-адреноблокатор метопролола сукцинат в дозировке 50 мг 2 раза/сут.; для профилактики ТЭО назначен пероральный антикоагулянт ривароксабан в дозировке 20 мг 1 раз/сут.
Перед проведением 2 курса ПХТ было проведено повторное 12-канальное суточное мониторирование ЭКГ: основной ритм — синусовый, среднесуточная ЧСС 68 уд./мин. Пациентка отмечала существенное улучшение самочувствия, отсутствие жалоб на учащенное сердцебиение, уменьшение одышки.
Через несколько дней после завершения 2 курса ПХТ у пациентки развился повторный пароксизм ФП. Была проведена коррекция медикаментозной терапии: метопролола сукцинат 100 мг 2 раза/сут. Однако при проведении последующих курсов химиотерапевтического лечения в срок от нескольких часов до нескольких суток после завершения введения химиопрепаратов возникали повторные пароксизмы ФП.
При 12-канальном суточном мониторировании ЭКГ после проведения 4 курса ПХТ (рис. 3): основной ритм синусовый. Среднесуточная ЧСС 87 уд./мин. Зафиксировано 6 эпизодов ФП, средняя частота желудочковых сокращений 125 уд./мин, общей длительностью 116 мин, также отмечен 1 эпизод депрессии сегмента ST в отведениях II, III, aVF, V1-V4 общей продолжительностью 6 мин.
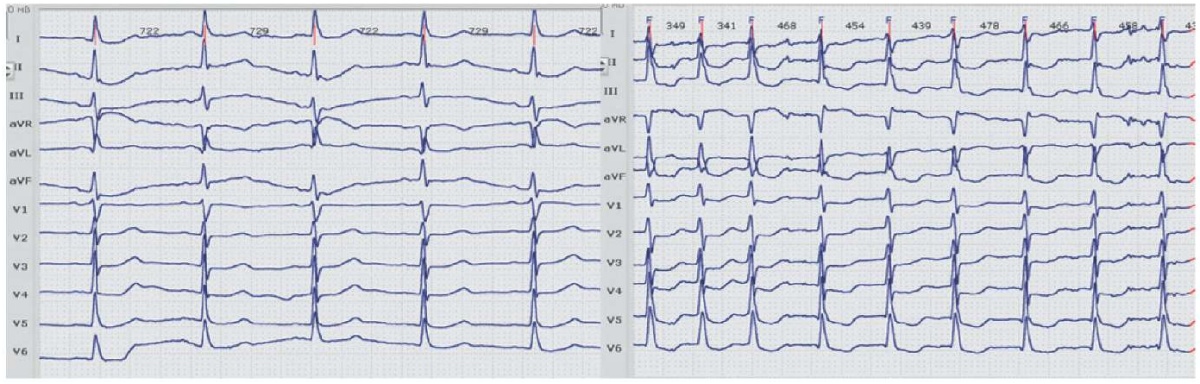
Рис. 3. Эпизоды синусового ритма и ФП.
Всего было проведено 5 курсов ПХТ, завершившихся в июле 2021г, после чего пациентка была направлена под наблюдение районного онколога для продолжения лечения. 26 августа 2021г пациентка была госпитализирована в ГБУЗ "ГКБ № 51 ДЗМ" по поводу очередного пароксизма ФП.
В день поступления выполнено ЭхоКГ исследование (табл. 3): значительное расширение полости ЛП, небольшое — полости правого предсердия, нарушения локальной сократимости миокарда ЛЖ, ЭхоКГ признаки тромбоза в области верхушки ЛЖ 10×12 мм, значительная систолическая дисфункция миокарда ЛЖ, признаки легочной гипертензии (систолическое давление в легочной артерии 43 мм рт.ст.), небольшое количество жидкости в полости перикарда.
По данным лабораторных исследований отмечается повышение содержания тропонина I в динамике от 2,51 до 53 нг/мл. 27 августа пациентка скончалась, при патологоанатомическом вскрытии признаков инвазии опухоли в ЛП обнаружено не было.
Патологоанатомический диагноз
Основное заболевание: Центральный рак нижней доли правого легкого (плоскоклеточный умеренно дифференцированный рак, G2, код по ICD-O — 8071/3, по МКБ-10 — С34.3) с ателектазом и инвазией опухоли в сосуды нижней доли. Метастазы рака в лимфатические узлы корня правого легкого; IIВ стадия (pT2bpN1pM0). 5 курсов ПХТ в 2021г.
Сочетанное заболевание: Крупноочаговый (постинфарктный) кардиосклероз (код по МКБ-10 — I25.8) задней стенки ЛЖ (1,5×1,1×1 см). Организованный пристеночный тромб на эндокарде ЛЖ в области постинфарктного рубца. Стенозирующий атеросклероз коронарных артерий (3 степень, IV стадия, стеноз 50-75%).
Фоновое заболевание: СД 2 типа (глюкоза крови — 8,52-11,11 мМоль/л): атрофия и липоматоз поджелудочной железы. Диабетическая макрои микроангиопатия: атеросклероз аорты (3 степень, IV стадия) и ее ветвей (3 степень, IV стадия, стеноз 5075%). Хронический пиелонефрит в стадии ремиссии. Выраженный нефросклероз (масса обеих почек — 250 г, хроническая болезнь почек 3а (клинически). Почечная артериальная гипертензия: эксцентрическая гипертрофия миокарда ЛЖ (масса сердца — 380 г, толщина ЛЖ — 1,6 см, правого — 0,2 см). Дилатация полости ЛП. Пароксизмальная форма ФП (клинически).
Осложнения основного и коморбидных заболеваний: Двусторонняя полисегментарная бронхопневмония. Острая легочно-сердечная недостаточность. Хроническое общее венозное полнокровие: мускатная печень, цианотическая индурация селезенки. Двусторонний гидроторакс (справа — 150 мл; слева — 350 мл). Отек легких и головного мозга.
Сопутствующие заболевания: Хроническая ишемия головного мозга.
Временная шкала
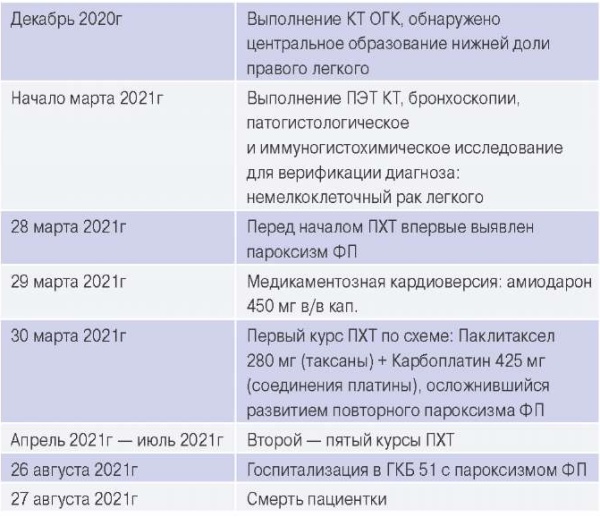
Сокращения: КТ — компьютерная томография, ОГК — органы грудной клетки, ПХТ — полихимиотерапия, ПЭТ — позитронно-эмиссионная томография, ФП — фибрилляция предсердий.
Обсуждение
Предполагалось, что ФП возникла в результате инвазии опухоли в миокард ЛП. Однако результаты секционного исследования не подтвердили эту гипотезу. Развитию ФП у пациентки способствовало ремоделирование миокарда ЛП со значительным его увеличением, что подтверждается данными ЭхоКГ.
Химиотерапевтические препараты, использовавшиеся для лечения пациентки, характеризуются частым развитием кардиотоксичности, в т.ч. в виде аритмий, наиболее часто встречающейся из которых является ФП [2]. Можно предположить, что кардиотоксическое воздействие ПХТ выступало в роли триггера, провоцировавшего развитие эпизодов аритмичного сердцебиения. Аналогичные случаи возникновения пароксизмов ФП в процессе химиотерапии паклитакселом и карбоплатином описаны в литературе как при раке легких [8], так и при опухолях иной локализации [9].
Проводимая антиаритмическая терапия не привела к стойкому восстановлению синусового ритма. Тем не менее субъективное состояние пациентки улучшилось, что позволило провести ПХТ и замедлить прогрессирование заболевания.
При госпитализации пациентки в ГБУЗ "ГКБ № 51 ДЗМ" по данным ЭхоКГ обнаружены клинико-инструментальные признаки декомпенсации сердца, повидимому, токсического генеза. Увеличение уровня содержания маркеров повреждения миокарда (тропонин I) также подтверждало это предположение.
Заключение
Представленный клинический случай иллюстрирует затруднения, возникающие у онкологов и кардиологов при определении генеза и лечении сложных нарушений ритма у онкологических больных.
Информированное согласие. От пациентки получено письменное добровольное информированное согласие на публикацию результатов обследования и лечения (дата подписания 01.04.2021).
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
1. World health statistics 2020: monitoring health for the SDGs, sustainable development goals. Geneva: World Health Organization; 2020.
Список литературы
1. Santucci C, Carioli G, Bertuccio P, et al. Progress in cancer mortality, incidence, and survival: a global overview. European Journal of Cancer Prevention. 2020:29(5):367-81. doi:10.1097/cej.0000000000000594.
2. Васюк Ю. А., Ющук Е. Н., Несветов В. В. Кардиоонкология: новый вызов нашего времени: сердечно-сосудистые осложнения противоопухолевого лечения : монография. Москва: КлинМед Консалтинг, 2019.
3. Васюк Ю. А., Шупенина Е. Ю., Выжигин Д. А. и др. Фибрилляция предсердий у онкологических пациентов: кто под угрозой? Рациональная Фармакотерапия в Кардиологии. 2021;17(6):900-7. doi:10.20996/1819-6446-2021-12-03.
4. Asteggiano R, Norbiato C, Marengo S, et al. Cancer and arrhythmias. e-Journal of Cardiology Practic. 2021;19:2020-1.
5. Hindricks G, Potpara T, Dagres N, et al. ESC Guidelines for the diagnosis and management of atrial fibrillation developed in collaboration with the European Association for Cardio-Thoracic Surgery (EACTS): The Task Force for the diagnosis and management of atrial fibrillation of the European Society of Cardiology (ESC) Developed with the special contribution of the European Heart Rhythm Association (EHRA) of the ESC. European Heart Journal. 2020;42(5):373-498. doi:10.1093/eurheartj/ehaa612.
6. López-Fernández T, Martín-García A, Roldán Rabadán I, et al. Atrial fibrillation in active cancer patients: expert position paper and recommendations. Revista Española de Cardiología (English Edition). 2019;72(9):749-59. doi:10.1016/j.rec.2019.03.019.
7. Аракелян М. Г., Бокерия Л. А., Васильева Е. Ю. и др. Фибрилляция и трепетание предсердий. Клинические рекомендации 2020. Российский кардиологический журнал. 2021;26(7):4594. doi:10.15829/1560-4071-2021-4594.
8. Illiano A, Barletta E, De Marino V, et al. New triplet chemotherapy combination with carboplatin, paclitaxel and gemcitabine plus amifostine support in advanced non small cell lung cancer: a phase II study. Anticancer Res. 2000;20(5C):3999-4003.
9. Lombardi D, Crivellari D, Scuderi C, et al. Long-term, weekly one-hour infusion of paclitaxel in patients with metastatic breast cancer: a phase II monoinstitutional study. Tumori. 2004;90(3):285-8. doi:10.1177/030089160409000304.
Об авторах
Е. Ю. ШупенинаРоссия
Елена Юрьевна Шупенина — профессор, кафедра госпитальной терапии № 1.
Москва, eLibrary SPIN 2090-9938
Конфликт интересов:
Отсутствие конфликта интересов
Д. А. Выжигин
Россия
Дмитрий Александрович Выжигин — аспирант второго года обучения, кафедра госпитальной терапии № 1.
Москва, eLibrary SPIN 9175-7217
Конфликт интересов:
Отсутствие конфликта интересов
Л. Е. Гаганов
Россия
Леонид Евгеньевич Гаганов — заведующий отделением.
Москва, eLibrary SPIN 9210-4620
Конфликт интересов:
Отсутствие конфликта интересов
Е. О. Новосел
Россия
Евгения Олеговна Новосел — аспирант третьего года обучения, кафедра госпитальной терапии № 1.
Москва, eLibrary SPIN 8536-7910
Конфликт интересов:
Отсутствие конфликта интересов.
Дополнительные файлы
Рецензия
Для цитирования:
Шупенина Е.Ю., Выжигин Д.А., Гаганов Л.Е., Новосел Е.О. Клинический случай фибрилляции предсердий у пациентки с раком легкого. Российский кардиологический журнал. 2022;27(11):5244. https://doi.org/10.15829/1560-4071-2022-5244
For citation:
Shupenina E.Yu., Vyzhigin D.I., Gaganov L.E., Novosel E.O. Atrial fibrillation in a patient with lung cancer: a case report. Russian Journal of Cardiology. 2022;27(11):5244. (In Russ.) https://doi.org/10.15829/1560-4071-2022-5244
JATS XML

















































