Перейти к:
Клинический случай рецидива рабдомиосаркомы левого предсердия
https://doi.org/10.15829/1560-4071-20224918
Аннотация
Опухоли сердца встречаются редко, а их диагностика составляет клиническую проблему, связанную со значительной гетерогенностью патологии. Целью описания клинического случая является сообщение о редкой известной болезни и анализ клинической ситуации с целью медицинского образования. В клиническом случае продемонстрированы характерные признаки опухоли сердца: быстрое прогрессирование симптомов сердечной недостаточности, системные проявления (анемия, выраженная слабость). Результаты трансторакальной и чреспищеводной эхокардиографии позволили интерпретировать внутрисердечное образование как рецидив опухоли. Данные гистологического обследования подтвердили диагноз рабдомиосаркомы левого предсердия. Особенностью клинического случая является рецидив опухоли через 2 года после операции.
Для цитирования:
Антропова О.Н., Вишнякова Т.С., Осипова И.В. Клинический случай рецидива рабдомиосаркомы левого предсердия. Российский кардиологический журнал. 2022;27(8):4918. https://doi.org/10.15829/1560-4071-20224918
For citation:
Antropova O.N., Vishnyakova T.V., Osipova I.V. Recurrent left atrial rhabdomyosarcoma: a case report. Russian Journal of Cardiology. 2022;27(8):4918. (In Russ.) https://doi.org/10.15829/1560-4071-20224918
Введение
Опухоли сердца встречаются редко, заболеваемость находится в диапазоне от 1,38 до 30 на 100 тыс. человек в год [1], в 80% выявляются доброкачественные, в 20% злокачественные опухоли [2]. Их диагностика составляет клиническую проблему, связанную со значительной гетерогенностью патологии, сложностью получения биопсии и зависимости от характеристик визуализации [3].
Целью описания клинического случая является сообщение о редкой известной болезни и анализ клинической ситуации с целью медицинского образования.
Клинический случай
1.1. Информация о пациенте
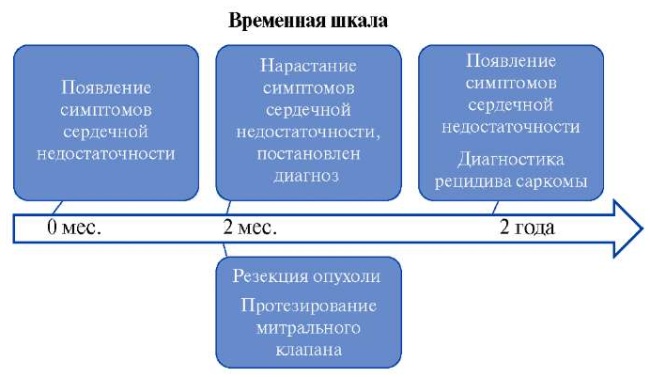
Пациентка поступила в кардиологическое отделение в ноябре 2021г. Женщина в возрасте 70 лет, европеоидной расы. Жалобы предъявляла на периодическое ощущение нехватки воздуха при ходьбе до 100 м, ощущение перебоев в работе сердца в виде пауз и замирания, отеки на нижних конечностях, выраженную общую слабость. Отрицает боль в грудной клетке, головокружение и потерю сознания.
Из анамнеза заболевания известно, что в ноябре 2019г появились симптомы левожелудочковой сердечной недостаточности, которые быстро нарастали в течение месяца. При обследовании больной поставлен клинический диагноз: Опухоль левого предсердия (ЛП). Приобретенный порок сердца: Выраженная митральная недостаточность. Умеренный митральный стеноз. Умеренная трикуспидальная недостаточность. В декабре 2019г (30.12.2019) прооперирована в кардиохирургическом отделении краевой клинической больницы в объеме: протезирование митрального клапана (МК) механическим протезом и пластика трикуспидального клапана (ТК) на опорном кольце, резекция опухоли ЛП. При проведении биопсии опухоли диагностирована рабдомиосаркома. После проведения оперативного лечения состояние стабильное, регрессирование одышки и отечного синдрома. Регулярно наблюдалась у терапевта и кардиолога по месту жительства. Около 3 нед. назад стала отмечать ухудшение состояния в виде возобновления одышки с последующим прогрессированием в динамике и уменьшения дистанции ходьбы до 100 м, появление отеков на нижних конечностях до средней трети голени. Госпитализирована для обследования и определения тактики ведения.
Из анамнеза жизни: в течение 10 лет поставлен диагноз гипертонической болезни, регулярно принимает гипотензивные препараты. Наследственной предрасположенности не выявлено.
1.2. Результаты физикального осмотра
При осмотре положение ортопное, акроцианоз. Отеки нижних конечностей до нижней трети голеней. При сравнительной перкуссии над легкими ясный легочной звук, при аускультации дыхание везикулярное, в подлопаточной области справа ослаблено, дополнительных дыхательных шумов нет. Частота дыхательных движений 21/мин, сатурация — 96%. Границы сердца: правая по правому краю грудины, верхняя в III межреберье, левая в V межреберье по средне-ключичной линии. При аускультации тоны сердца приглушены, шум искусственного клапана. Пульсация периферических сосудов сохранена. Вены шеи без особенностей. Ритм правильный с частотой сердечных сокращений — 74 уд./мин. Артериальное давление (АД): правая рука — 150/90 мм рт.ст., левая рука — 148/90 мм рт.ст. Живот при пальпации мягкий, безболезненный. При пальпации печень не увеличена, перкуторные размеры печени по Курлову 9х8х6 см. Мочевыделительная система без особенностей. Тест шестиминутной ходьбы — 240 метров.
1.3. Предварительный диагноз
Приобретенный порок сердца: состояние после протезирования МК механическим протезом, пластики ТК на опорном кольце (30.12.2019). Небольшая транспротезная недостаточность. Умеренная трикуспидальная недостаточность. Хроническая сердечная недостаточность 2 А стадии, фракция выброса не уточнена, 3 функциональный класс. Правосторонний гидроторакс. Тромб ? новообразование ? левого желудочка (ЛЖ).
Гипертоническая болезнь III стадия, неконтролируемая, риск 4. Целевой уровень АД <140/80 мм рт.ст.
1.4. Диагностическая оценка
При проведении лабораторного обследования: анемия (гемоглобин 100г/л), снижение скорости клубочковой фильтрации 59 мл/мин/1,73 м2, NT-proBNP — 3272 пг/мл.
Электрокардиография: миграция водителя ритма: ритм синусовый и ритм нижнепредсердный с частотой сердечных сокращений 80 уд./мин. Смещение электрической оси сердца резко влево.
Чреспищеводная эхокардиография (ЭхоКГ) (рис. 1). В полости ЛЖ на уровне средних отделов нижне-боковой стенки лоцируется дополнительное гетерогенное образование неоднородной эхогенности, размерами 40х38 мм. За нижне-боковой стенкой ЛЖ и ЛП лоцировано образование, больших размеров, не менее 10х10 см, вероятно с ростом в миокард ЛЖ и ЛП. В проекции структур ушка ЛП регистрируются кровеносные сосуды, с низким резистивным кровотоком. В проекции МК — тень механического протеза, экскурсия запирательного элемента ограничена за счет параклапанного образования. Диастолический градиент 35-40 мм рт.ст., средний 11-13 мм рт.ст. Небольшая транспротезная регургитация. Ушко ЛП расширено, в просвете — гетерогенные структуры, занимающие >60% просвета. В проекции ТК тень опорного кольца протеза. Тромбов в полости и ушке правого предсердия не выявлено.
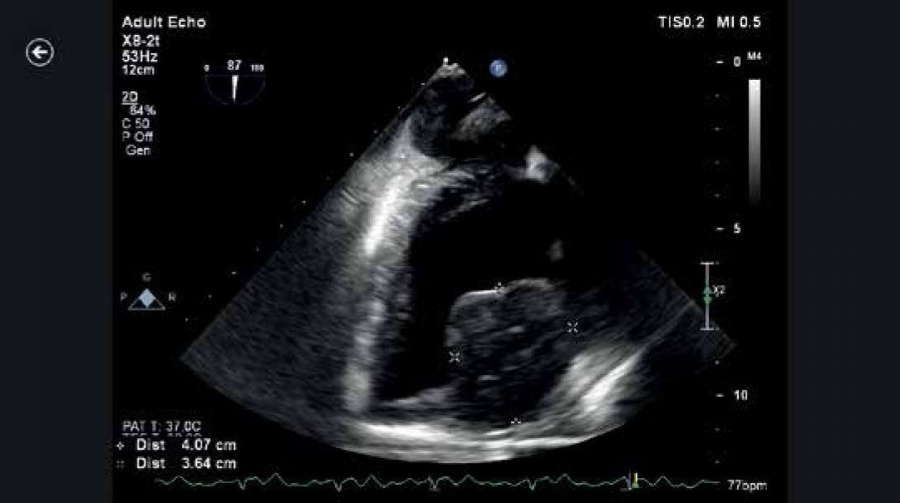
Рис. 1. Чреспищеводная ЭхоКГ. В полости ЛЖ лоцируется дополнительное гетерогенное образование неоднородной эхогенности, размерами 40х37 мм.
Таким образом, результаты чреспищеводной ЭхоКГ позволили предполагать наличие злокачественной опухоли ЛП с ростом в миокард. При проведении тщательного обследования данных за метастазирование не обнаружено.
Пациентка консультирована онкологом: Злокачественное новообразование ЛП (2019г). Рецидив.
Проведена заочная консультация по системе Телемедицина с НМИЦ им. акад. Мешалкина г. Новосибирск и НИИ кардиологии г. Томска — неоперабельная рабдомиосаркома сердца, рекомендовано наблюдение и лечение у онколога по месту жительства.
1.5. Клинический диагноз
Диагноз основного заболевания: Рабдомиосаркома ЛП. Резекция опухоли ЛП (30.12.2019). Рецидив рабдомиосаркомы ЛП, ЛЖ с ростом в миокард. Обструкция протеза МК опухолью.
Состояние после протезирования МК механическим протезом, пластики ТК на опорном кольце (30.12.2019). Небольшая транспротезная недостаточность. Небольшая парапротезная фистула (1,5 мм). Умеренная трикуспидальная недостаточность. Умеренная-выраженная легочная гипертензия.
Осложнения основного заболевания: хроническая сердечная недостаточность 2 А, с сохраненной фракцией выброса, 3 функциональный класс.
Сопутствующие заболевания: Гипертоническая болезнь III стадия, неконтролируемая, риск 4. Целевое АД <140/80 мм рт.ст. Хроническая анемия легкой степени.
1.6. Дифференциальная диагностика
Клиника первичной опухоли сердца чаще всего состоит из обструктивных и системных симптомов. В данном случае имелись симптомы левожелудочковой сердечной недостаточности, анемия. Следует учитывать анамнез пациентки, возраст и предшествующий диагноз опухоли сердца, что предполагало рецидив рабдомиосаркомы. Но с учетом протезирования МК, тромботических факторов риска (возраст, артериальная гипертония) следовало учесть возможность тромбообразования. Идентификация внутрисердечного образования проводилась с помощью ЭхоКГ. ЭхоКГ картина злокачественных новообразований сердца не имеет специфичных признаков, но для рабдомиосаркомы характерно множественное поражение миокарда без предрасположенности к определенной локализации, малая подвижность опухоли, атипичная локализация, отсутствие у образования ножки, тесная взаимосвязь со структурами сердца или его клапанным аппаратом, интрамуральный рост, наличие экссудативного перикардита [4].
Чреспищеводная ЭхоКГ может обеспечить более четкие изображения и уточнить характер объемных поражений, что имеет большое преимущество перед трансторакальным исследованием. В ряде случаев дополнительная диагностическая информация может быть получена с помощью магнитно-резонансной томографии сердца и/или компьютерной томографии, но в этой клинической ситуации не проводились. Окончательный диагноз рабдомиосаркомы сердца был подтвержден гистологически.
1.7. Медицинские вмешательства
В данном случае опухоль была признана неоперабельной. Пациентке назначена химиотерапия.
Обсуждение
Общий прогноз саркомы сердца плохой, со средней общей выживаемостью от 6 до 12 мес. и частотой метастатического поражения на момент постановки диагноза от 26 до 48,2% [5]. Вопрос предикторов, влияющих на исход больных с саркомами сердца, остается не до конца ясным ввиду чрезвычайно редкой частоты заболевания и отсутствия крупных наблюдений. Есть данные о лучшем прогнозе саркомы после полной хирургической резекции опухоли, это требует как хирургического опыта, так и адекватного обнаружения опухоли in situ [6]. Кроме того, применение мультимодального лечения (неоадъювантная химиотерапия и хирургическая резекция) может улучшать выживаемость пациентов по сравнению с операцией или только химиотерапией — 36,5 мес. по сравнению с 14,1 мес. [7]. Следует отметить, что саркомы левых отделов сердца представляют серьезную хирургическую проблему по достижению полной резекции, полная хирургическая резекция может быть выполнена только у ограниченного количества больных [8].
Возможно, факторами, определившими исход, явились отсутствие наблюдения у онколога, планового контрольного проведения ЭхоКГ или магнитно-резонансной томографии сердца. Ввиду этого диагноз рецидива саркомы был поставлен уже при клинической манифестации и неоперабельности пациентки.
Заключение
Первичные саркомы сердца чрезвычайно редки, предвещают очень плохой прогноз и имеют ограниченные данные об исходах для прямого лечения. Представленный клинический случай демонстрирует рецидив рабдомиосаркомы ЛП у пациентки с протезированным МК через 2 года после резекции опухоли.
Информированное согласие. От пациента получено письменное добровольное информированное согласие на использование его медицинских данных (результатов обследования, лечения и наблюдения) в научных целях.
Отношения и деятельность: все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье.
Список литературы
1. Bonow RO, Mann DL, Zipes DP, Libby P. Primary tumors of the heart. Braunwald’s heart disease. 9th ed. Philadelphia, Elsevier Saunders, 2011, pp. 1638-50.
2. Crawford MH, DiMarco JP, Paulus WJ. Cardiac tumors. Cardiology. 3rd ed. Philadelphia, Elsevier Saunders, 2010, pp. 1743-51.
3. Poterucha TJ, Kochav J, Daniel S. O’Connor, et al. Cardiac Tumors: Clinical Presentation, Diagnosis, and Management. Curr. Treat. Options in Oncol. 2019;20:66. doi:10.1007/s11864-019-0662-1.
4. Домницкая Т. М., Сахно Ю. Ф., Седов В. П., Савина Н. М. Эхокардиографическая диагностика опухолей сердца. Кардиология. 2021;61(7):85-92. doi:10.18087/cardio.2021.7.n1182.
5. Ramlawi B, Leja MJ, Abu Saleh WK, et al. Surgical treatment of primary cardiac sarcomas: review of a single-institution experience. Ann Thorac Surg. 2016;101:698-702. doi:10.1016/j.athoracsur.2015.07.087.
6. Randhawa JS, Budd GT, Randhawa M, et al. Primary cardiac sarcoma: 25-year Cleveland Clinic experience. Am J Clin Oncol. 2016;39(6):593-9. doi:10.1097/COC.0000000000000106.
7. Abu Saleh WK, Ramlawi B, Shapira OM, et al. Improved outcomes with the evolution of neoadjuvant chemotherapy approach to right heart sarcoma. Ann Thorac Surg. 2017;104(1):90-6. doi:10.1016/j.athoracsur.2016.10.054.
8. Yanagawa B, Mazine A, Chan EY, et al. Surgery for Tumors of the Heart. Semin Thorac Cardiovasc Surg. 2018;30(4):385-97. doi:10.1053/j.semtcvs.2018.09.001.
Об авторах
О. Н. АнтроповаРоссия
Оксана Николаевна Антропова — профессор кафедры факультетской терапии и профессиональных болезней.
Барнаул
Конфликт интересов:
все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье
Т. С. Вишнякова
Россия
Татьяна Сергеевна Вишнякова — завдующий кафедрой факультетской терапии и профессиональных болезней.
Барнаул
Конфликт интересов:
все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье
И. В. Осипова
Россия
Ирина Владимировна Осипова — врач-кардиолог.
Барнаул
Конфликт интересов:
все авторы заявляют об отсутствии потенциального конфликта интересов, требующего раскрытия в данной статье
Дополнительные файлы
Рецензия
Для цитирования:
Антропова О.Н., Вишнякова Т.С., Осипова И.В. Клинический случай рецидива рабдомиосаркомы левого предсердия. Российский кардиологический журнал. 2022;27(8):4918. https://doi.org/10.15829/1560-4071-20224918
For citation:
Antropova O.N., Vishnyakova T.V., Osipova I.V. Recurrent left atrial rhabdomyosarcoma: a case report. Russian Journal of Cardiology. 2022;27(8):4918. (In Russ.) https://doi.org/10.15829/1560-4071-20224918

















































