Перейти к:
Частота и клинико-прогностическое значение хронической обструктивной болезни лёгких у амбулаторных пациентов с сердечной недостаточностью: субанализ данных проспективного многоцентрового регистрового исследования ПРИОРИТЕТ-ХСН
https://doi.org/10.15829/1560-4071-2025-6522
EDN: CCSYOZ
Аннотация
Цель. Оценить частоту, клинические особенности и прогноз сердечной недостаточности (СН) в сочетании с хронической обструктивной болезнью лёгких (ХОБЛ) по данным Проспективного наблюдательного многоцентрового регистрового исследования пациентов с хронической СН в Российской Федерации — ПРИОРИТЕТ-ХСН.
Материал и методы. В исследование включен 19981 пациент из 136 центров. Для сбора и анализа первичных данных использовалась электронная индивидуальная регистрационная карта. За период наблюдения проводились дополнительные визиты в исследовательские центры через 6 и 12 мес.
Результаты. Частота ХОБЛ в обследованной когорте составила 6,2%, при СН со сниженной (СНнФВ), умеренно сниженной (СНунФВ) и сохраненной фракцией выброса (СНсФВ) составила 7,5%/5,7%/5,4% (p<0,001). У пациентов с сочетанием СН и ХОБЛ по сравнению с группой без ХОБЛ выявлено более тяжёлое течение СН: более высокий функциональный класс NYHA, большая длительность СН (24 мес. vs 23,6 мес., р=0,001) и более частые госпитализации по поводу СН, предшествовавшие исследованию (41,7% vs 31,4%, p<0,001). Такие коморбидные состояния, как артериальная гипертензия, ишемическая болезнь сердца, фибрилляция предсердий, заболевания периферических артерий, цереброваскулярная болезнь, хроническая болезнь почек, анемия, регистрировались чаще в группе с сопутствующей ХОБЛ. Ингибиторы натрий-глюкозного котранспортёра 2 типа, ангиотензиновых рецепторов и неприлизина ингибитор, антагонисты минералокортикоидных рецепторов и квадротерапия применялись чаще в общей когорте с ХОБЛ по сравнению с пациентами без ХОБЛ (p<0,001). В многофакторной модели продемонстрирован более неблагоприятный прогноз для пациентов с сопутствующей ХОБЛ в отношении общей смертности и госпитализаций по любым причинам (отношение рисков (ОР) 1,304 (95% доверительный интервал (ДИ): 1,046-1,625), p=0,018; ОР 1,128 (95% ДИ: 1,004-1,266), p=0,042).
Заключение. Выявлена невысокая частота ХОБЛ в амбулаторной когорте пациентов с СН, что может быть связано с гиподиагностикой в условиях реальной клинической практики. У пациентов с сочетанием СН и ХОБЛ отмечалось более тяжёлое течение СН, чаще применялись основные классы рекомендованной болезньмодифицирующей терапии и квадротерапия, определён более высокий риск общей смертности и госпитализаций по любым причинам в течение 12 мес. наблюдения.
Ключевые слова
Для цитирования:
Шляхто Е.В., Авдеев С.Н., Беленков Ю.Н., Бойцов С.А., Виллевальде С.В., Галявич А.С., Глезер М.Г., Звартау Н.Э., Кобалава Ж.Д., Лопатин Ю.М., Мареев В.Ю., Терещенко С.Н., Фомин И.В., Барбараш О.Л., Виноградова Н.Г., Дупляков Д.В., Жиров И.В., Космачева Е.Д., Невзорова В.А., Рейтблат О.М., Соловьева А.Е., Медведева Е.А., Зорина Е.А. Частота и клинико-прогностическое значение хронической обструктивной болезни лёгких у амбулаторных пациентов с сердечной недостаточностью: субанализ данных проспективного многоцентрового регистрового исследования ПРИОРИТЕТ-ХСН. Российский кардиологический журнал. 2025;30(11S):6522. https://doi.org/10.15829/1560-4071-2025-6522. EDN: CCSYOZ
For citation:
Shlyakhto E.V., Avdeev S.N., Belenkov Yu.N., Boytsov S.A., Villevalde S.V., Galyavich A.S., Glezer M.G., Zvartau N.E., Kobalava Zh.D., Lopatin Yu.M., Mareev V.Yu., Tereshchenko S.N., Fomin I.V., Barbarash O.L., Vinogradova N.G., Duplyakov D.V., Zhirov I.V., Kosmacheva E.D., Nevzorova A.V., Reitblat O.M., Soloveva A.E., Medvedeva E.A., Zorina E.A. Prevalence, clinical and prognostic significance of chronic obstructive pulmonary disease in outpatients with heart failure: a subanalysis of the prospective multicenter registry study PRIORITY-HF. Russian Journal of Cardiology. 2025;30(11S):6522. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6522. EDN: CCSYOZ
Сердечная недостаточность (СН) является финальным этапом сердечно-сосудистого континуума и остаётся одной из ведущих глобальных причин смертности и снижения качества жизни [1]. Пациенты с СН часто имеют коморбидные состояния, которые могут значимо влиять на диагностический процесс, прогноз, тактику и стоимость лечения. По крайней мере одно сопутствующее заболевание регистрируется у 98% пациентов с СН, коморбидные состояния из группы сердечно-сосудистой патологии имеются у 94% и из других нозологических групп — у 85% пациентов. Три и более сопутствующих заболеваний диагностируются у 78% пациентов с СН [2]. В клинических рекомендациях по ведению пациентов с СН [3][4] коррекции коморбидных состояний уделяется особое внимание, что отражает современную концепцию интегративной мультидисциплинарной пациент-ориентированной помощи [5].
Хроническая обструктивная болезнь лёгких (ХОБЛ), как и СН, является одной из основных причин смерти в мире1, по глобальным эпидемиологическим данным, ежегодно умирает ~3 млн человек [6], при этом общая продолжительность жизни пациентов с ХОБЛ примерно на 8,3 года короче, чем в общей популяции [7].
По данным разных стран 12-30% пациентов с СН страдают ХОБЛ [8-11], что обусловлено общими факторами риска и механизмами патогенеза, реализующимися в рамках сердечно-сосудистого континуума [12].
По данным зарубежных исследований, сопутствующая ХОБЛ связана с повышенной смертностью, госпитализациями, выраженным ухудшением симптомов и качеством жизни у пациентов с СН [11][13-16]. Краеугольным камнем ведения таких сложных коморбидных пациентов является своевременная постановка диагноза и долгосрочная терапия с акцентом на приверженность для эффективного достижения целей лечения.
В Российской Федерации (РФ) эпидемиологические данные по хронической СН (ХСН) в сочетании с состояниями, способными вызывать и/или усугублять течение СН, такими как сердечно-сосудистые заболевания, сахарный диабет, представлены в исследовании ЭПОХА-ХСН [17], в то время как сведения о частоте коморбидной ХОБЛ ограничены: единичные регистры с небольшой выборкой, включающие лишь отдельные регионы, содержат сведения о распространённости ХОБЛ среди амбулаторных [18][19] и госпитализированных пациентов c ХСН [20-22].
Целью настоящей работы является оценка частоты, клинических особенностей и прогноза ХСН в сочетании с ХОБЛ по данным Проспективного наблюдательного многоцентрового регистрового исследования пациентов с хронической сердечной недостаточностью в РФ — ПРИОРИТЕТ-ХСН.
Материал и методы
Для субанализа использованы данные всероссийского проспективного наблюдательного многоцентрового регистрового исследования пациентов с СН в РФ — ПРИОРИТЕТ-ХСН, дизайн и основные результаты которого опубликованы ранее [23][24]. В исследование включали амбулаторных пациентов с СН старше 18 лет, находящихся под наблюдением врача-терапевта или врача-кардиолога. В финальную аналитическую когорту за период с 21 декабря 2020г по 29 декабря 2022г включен 19981 пациент из 136 центров. Согласно протоколу, за период наблюдения проводились дополнительные визиты в исследовательский центр через 6 и 12 мес. Ввиду неинтервенционного характера исследования диагностическая и лечебная тактика полностью определялась врачами-исследователями.
Исследование соответствует стандартам надлежащей клинической практики (Good Clinical Practice) и принципам Хельсинкской декларации. Все участники до включения в исследование дали письменное информированное согласие.
Для сбора и анализа первичных данных использовалась разработанная электронная индивидуальная регистрационная карта, в которой сведения о коморбидных состояниях, в т.ч. ХОБЛ, отмечались врачами-исследователями в соответствующем разделе. Обеспечение качества введённых данных осуществлялось посредством программируемой проверки пропусков и выбросов значений переменных, а также независимой системой мониторинга и валидации данных. Интерпретация причин смерти и госпитализаций осуществлялась лечащими врачами, во всех случаях указания в форме сбора данных сведений о посмертном диагнозе проводилось их медицинское кодирование.
Статистические методы. Для статистической обработки данных использовался пакет программного обеспечения Stata (версия 18.0, StataCorp). Количественные переменные представляли в виде среднего и стандартного отклонения (при нормальном распределении) или медианы и 25, 75 перцентилей (при ненормальном распределении данных). Нормальность распределения проверяли графически. Качественные показатели представляли в виде числа и частоты. Данные анализировались в зависимости от наличия диагноза ХОБЛ, а также по фенотипическим группам по фракции выброса (ФВ). Анализ выживаемости проводился с использованием кривых Каплана-Мейера. Различия в выживаемости между группами оценивали с помощью логрангового критерия. Прогностическое значение ХОБЛ в отношении частоты неблагоприятных событий оценивали с помощью регрессионного анализа Кокса. Пропорциональность рисков определяли с помощь остатков Шенфельда.
Результаты
Клинические характеристики СН в зависимости от наличия ХОБЛ
Диагноз ХОБЛ зарегистрирован у 1241 (6,2%) пациента обследованной когорты, при СН со сниженной (СНнФВ), умеренно сниженной (СНунФВ) и сохраненной ФВ (СНсФВ) у 7,5/5,7/5,4% пациентов, соответственно (p<0,001). Основные демографические и клинические характеристики групп представлены в таблице 1. Среди пациентов с ХОБЛ по сравнению с группой без данного заболевания чаще встречались мужчины (80,7% vs 62,4%), при этом группы были сопоставимы по возрасту и отличались по статусу курения (табл. 1). Обращает внимание значительное более высокое бремя сердечно-сосудистых коморбидных состояний, таких как артериальная гипертензия, фибрилляция предсердий, ишемическая болезнь сердца, заболевания периферических артерий, желудочковые аритмии, дислипидемия, цереброваскулярная болезнь и острое нарушение мозгового кровообращения в анамнезе, у пациентов с сочетанием СН и ХОБЛ. В свою очередь, в отношении некардиальных сопутствующих заболеваний группы были сопоставимы по частоте ожирения (р=0,595) и сахарного диабета (р=0,993), но среди пациентов с ХОБЛ значимо чаще отмечались хроническая болезнь почек, анемия и бронхиальная астма (табл. 1).
Таблица 1
Клинико-демографическая характеристика пациентов с СН в зависимости от наличия ХОБЛ
|
Показатель |
Хроническая обструктивная болезнь легких |
|||
|
Нет |
Да |
Значение p |
Пропущенных данных |
|
|
Возраст на момент включения, лет |
64,9±11,0 |
65,2±9,5 |
0,268 |
0 (0%) |
|
Мужской пол, n (%) |
11695 (62,4%) |
1002 (80,7%) |
<0,001 |
0 (0%) |
|
Курение, n (%) |
||||
|
— Нет |
13613 (72,6%) |
475 (38,3%) |
<0,001 |
0 (0%) |
|
— В настоящее время |
2241 (12,0%) |
450 (36,3%) |
||
|
— В прошлом |
2886 (15,4%) |
316 (25,5%) |
||
|
Злоупотребление алкоголем, n (%) |
||||
|
— Нет |
17973 (95,9%) |
1132 (91,2%) |
<0,001 |
0 (0%) |
|
— В настоящее время |
119 (0,6%) |
19 (1,5%) |
||
|
— Прекратил |
648 (3,5%) |
90 (7,3%) |
||
|
ИМТ на Визите 1, кг/м² |
29,8±5,6 |
30,0±6,4 |
0,275 |
574 (2,9%) |
|
Уровень ИМТ на Визите 1, кг/м², n (%) |
||||
|
— ≤25 |
3505 (19,3%) |
275 (22,6%) |
0,002 |
574 (2,9%) |
|
— 25-30 |
6771 (37,2%) |
401 (33,0%) |
||
|
— >30 |
7916 (43.5%) |
539 (44,4%) |
||
|
ФК (NYHA) на Визите 1, n (%) |
||||
|
— I ФК |
1959 (10,5%) |
73 (5,9%) |
<0,001 |
0 (0%) |
|
— II ФК |
10177 (54,3%) |
572 (46,1%) |
||
|
— III ФК |
6274 (33,5%) |
560 (45,1%) |
||
|
— IV ФК |
330 (1,8%) |
36 (2,9%) |
||
|
ШОКС, суммарный балл, Визит 1 |
4 [ 3-6] |
5 [ 4-7] |
<0,001 |
717 (3,6%) |
|
ШОКС, ФК, Визит 1, n (%) |
||||
|
— I ФК (≤3 баллов) |
5149 (28,5%) |
238 (19,9%) |
<0,001 |
717 (3,6%) |
|
— II ФК (4-6 баллов) |
8863 (49,1%) |
579 (48,4%) |
||
|
— III ФК (7-9 баллов) |
3703 (20,5%) |
338 (28,2%) |
||
|
— IV ФК (>9 баллов) |
352 (1,9%) |
42 (3,5%) |
||
|
Значение ФВ ЛЖ на Визите 1, % |
46 [ 37-56] |
43 [ 35-54] |
<0,001 |
0 (0%) |
|
Фенотипы СН по ФВ (Визит 1), n (%) |
||||
|
— СНнФВ |
6444 (34,4%) |
525 (42,3%) |
<0,001 |
0 (0%) |
|
— СНусФВ |
4658 (24,9%) |
282 (22,7%) |
||
|
— СНсФВ |
7638 (40,8%) |
434 (35%) |
||
|
Хроническая болезнь почек, n (%) |
8288 (44,2%) |
636 (51,2%) |
<0,001 |
0 (0%) |
|
Артериальная гипертензия, n (%) |
16641 (88,8%) |
1142 (92%) |
<0,001 |
0 (0%) |
|
Гемоглобин, г/л (Визит 1) |
137±18,5 |
139±18,9 |
0,001 |
4147 (20,8%) |
|
Анемия (Визит 1), n (%) |
4177 (28,2%) |
316 (31,2%) |
0,042 |
4147 (20,8%) |
|
Фибрилляция/трепетание предсердий, n (%) |
7906 (42,2%) |
595 (47,9%) |
<0,001 |
0 (0%) |
|
Желудочковые аритмии, n (%) |
2511 (13,4%) |
216 (17,4%) |
<0,001 |
0 (0%) |
|
Ишемическая болезнь сердца, n (%) |
13682 (73,0%) |
986 (79,5%) |
<0,001 |
0 (0%) |
|
Заболевание периферических артерий, n (%) |
1585 (8,5%) |
176 (14,2%) |
<0,001 |
0 (0%) |
|
Цереброваскулярная болезнь, n (%) |
1674 (8,9%) |
181 (14,6%) |
<0,001 |
0 (0%) |
|
Острое нарушение мозгового кровообращения, n (%) |
1560 (8,3%) |
132 (10,6%) |
0,005 |
0 (0%) |
|
Дислипидемия/гиперхолестеринемия, n (%) |
6566 (35%) |
559 (45%) |
<0,001 |
0 (0%) |
|
Cахарный диабет 2 типа, n (%) |
5132 (27,4%) |
340 (27,4%) |
0,993 |
0 (0%) |
|
Ожирение, n (%) |
8462 (45,2%) |
570 (45,9%) |
0,595 |
0 (0%) |
|
Бронхиальная астма, n (%) |
485 (2,6%) |
84 (6,8%) |
<0,001 |
0 (0%) |
Сокращения: ИМТ — индекс массы тела, ЛЖ — левый желудочек, СН — сердечная недостаточность, СНнФВ — сердечная недостаточность со сниженной фракцией выброса, СНсФВ — сердечная недостаточность с сохраненной фракцией выброса, СНунФВ — сердечная недостаточность с умеренно сниженной фракцией выброса, ФВ — фракция выброса, ФК — функциональный класс, ШОКС — Шкала оценки клинического состояния, NYHA — Нью-Йоркская ассоциация сердца.
У пациентов обследованной когорты с сочетанием СН и ХОБЛ по сравнению с группой без ХОБЛ выявлено более тяжёлое течение СН: более высокий класс NYHA, выше суммарный балл по Шкале оценки клинического состояния (ШОКС) (табл. 1), большая длительность СН (24 мес. vs 23,6 мес., р=0,001). Предшествовавший исследованию анамнез госпитализаций по поводу СН отмечался в 41,7% случаев при наличии ХОБЛ и только у 31,4% пациентов без ХОБЛ (p<0,001). Перечисленные клинические особенности, характеризующие тяжесть СН, наблюдались у пациентов с ХОБЛ независимо от ФВ (Приложение, табл. 1).
Исходный уровень N-концевого промозгового натрийуретического пептида (NT-proBNP) был выше в группе с ХОБЛ, однако при оценке в зависимости от ФВ значимые различия отмечены только у пациентов с СНсФВ (табл. 2).
Таблица 2
Уровень натрийуретических пептидов (Визит 1) в общей когорте и трёх фенотипических группах в зависимости от наличия ХОБЛ
|
Хроническая обструктивная болезнь легких |
||||
|
Когорта/показатель |
Нет |
Да |
Значение p |
Пропущенных данных |
|
Вся когорта |
||||
|
NT-proBNP, пг/мл |
683 [ 330-1523] |
852 [ 463,4-1823] |
<0,001 |
14189 (71%) |
|
BNP, пг/мл |
441 [ 215-1116] |
371,8 [ 171,6-949,6] |
0,357 |
19411 (97,1%) |
|
СНнФВ |
||||
|
NT-proBNP, пг/мл |
1269,5 [ 608-2563] |
1178 [ 654-2515] |
0,909 |
5560 (79,8%) |
|
BNP, пг/мл |
483,4 [ 223,4-1263,6] |
357,9 [ 171,6-1111] |
0,224 |
6786 (97,4%) |
|
СНунФВ |
||||
|
NT-proBNP, пг/мл |
780 [ 389-1801] |
787 [ 476,9-1670] |
0,476 |
3528 (71,4%) |
|
BNP, пг/мл |
474,0 [ 240-1230] |
387,9 [ 102,5-1902] |
0,494 |
4802 (97,2%) |
|
СНсФВ |
||||
|
NT-proBNP, пг/мл |
495 [ 268-1025] |
688 [ 369,6-1275] |
<0,001 |
5101 (63,2%) |
|
BNP, пг/мл |
406,5 [ 204-976] |
768,7 [ 171,8-949,6] |
0,714 |
7823 (96,9%) |
Сокращения: СНнФВ — сердечная недостаточность со сниженной фракцией выброса, СНсФВ — сердечная недостаточность с сохраненной фракцией выброса, СНунФВ — сердечная недостаточность с умеренно сниженной фракцией выброса, BNP — мозговой натрийуретический пептид, NT-proBNP — N-концевой промозговой натрийуретический пептид.
Терапия СН в зависимости от наличия ХОБЛ
Оценка терапии СН после Визита 1 продемонстрировала, что бета-адреноблокаторы (ББ) и ингибиторы ангиотензинпревращающего фермента (иАПФ) назначались реже у пациентов с ХОБЛ по сравнению с группой без ХОБЛ в общей когорте и у пациентов с СНсФВ (табл. 3). В свою очередь, ХОБЛ не повлияла на частоту использования данных классов препаратов среди пациентов с СНнФВ и СНунФВ (табл. 3).
Таблица 3
Терапия* СН в зависимости от наличия ХОБЛ
|
Хроническая обструктивная болезнь легких |
||||
|
Нет |
Да |
Значение p |
Пропущенных данных |
|
|
Вся когорта |
||||
|
иАПФ |
7801 (41,6%) |
445 (35,9%) |
<0,001 |
0 (0%) |
|
БРА |
4800 (25,6%) |
330 (26,6%) |
0,445 |
0 (0%) |
|
АРНИ |
4509 (24,1%) |
364 (29,3%) |
<0,001 |
0 (0%) |
|
иРААС |
16997 (90,7%) |
1133 (91,3%) |
0,481 |
0 (0%) |
|
ББ |
16161 (86,2%) |
1028 (82,8%) |
0,001 |
0 (0%) |
|
АМР |
13284 (70,9%) |
991 (79,9%) |
<0,001 |
0 (0%) |
|
иНГТ2 |
5677 (30,3%) |
460 (37,1%) |
<0,001 |
0 (0%) |
|
4 класса РБМТ |
3929 (21%) |
340 (27,4%) |
<0,001 |
0 (0%) |
|
СНнФВ |
||||
|
иАПФ |
2121 (32,9%) |
157 (29,9%) |
0,157 |
0 (0%) |
|
БРА |
787 (12,2%) |
59 (11,2%) |
0,511 |
0 (0%) |
|
АРНИ |
2933 (45,5%) |
257 (49%) |
0,128 |
0 (0%) |
|
иРААС |
5791 (89,9%) |
471 (89,7%) |
0,912 |
0 (0%) |
|
ББ |
5807 (90,1%) |
465 (88,6%) |
0,257 |
0 (0%) |
|
АМР |
5600 (86,9%) |
471 (89,7%) |
0,064 |
0 (0%) |
|
иНГТ2 |
3100 (48,1%) |
280 (53,3%) |
0,021 |
0 (0%) |
|
4 класса РБМТ |
2350 (36,5%) |
219 (41,7%) |
0,113 |
0 (0%) |
|
СНунФВ |
||||
|
иАПФ |
2178 (46,8%) |
121 (42,9%) |
0,208 |
0 (0%) |
|
БРА |
997 (21,4%) |
72 (25,5%) |
0,102 |
0 (0%) |
|
АРНИ |
1115 (23,9%) |
66 (23,4%) |
0,839 |
0 (0%) |
|
иРААС |
4264 (91,5%) |
257 (91,1%) |
0,812 |
0 (0%) |
|
ББ |
4135 (88,8%) |
239 (84,8%) |
0,04 |
0 (0%) |
|
АМР |
3493 (75%) |
225 (79,8%) |
0,07 |
0 (0%) |
|
иНГТ2 |
1353 (29%) |
88 (31,2%) |
0,439 |
0 (0%) |
|
4 класса РБМТ |
945 (20,3%) |
60 (21,3%) |
0,893 |
0 (0%) |
|
СНсФВ |
||||
|
иАПФ |
3502 (45,8%) |
167 (38,5%) |
0,003 |
0 (0%) |
|
БРА |
3016 (39,5%) |
199 (45,9%) |
0,008 |
0 (0%) |
|
АРНИ |
461 (6,0%) |
41 (9,4%) |
0,004 |
0 (0%) |
|
иРААС |
6276 (82,2%) |
376 (86,6%) |
0,017 |
0 (0%) |
|
ББ |
6219 (81,4%) |
324 (74,7%) |
<0,001 |
0 (0%) |
|
АМР |
4191 (54,9%) |
295 (68%) |
<0,001 |
0 (0%) |
|
иНГТ2 |
1224 (16%) |
92 (21,2%) |
0,005 |
0 (0%) |
|
4 класса РБМТ |
634 (8,3%) |
61 (14,1%) |
<0,001 |
0 (0%) |
Примечание: * — приведена терапия после Визита 1.
Сокращения: АМР — антагонисты минералокортикоидных рецепторов, АРНИ — ангиотензиновых рецепторов и неприлизина ингибитор, ББ — бета-адреноблокаторы, БРА — блокатор рецепторов ангиотензина II, иАПФ — ингибитор ангиотензинпревращающего фермента, иНГТ2 — ингибитор натрий-глюкозного котранспортёра 2 типа, иРААС — ингибитор ренин-ангиотензин-альдостероновой системы, РБМТ — рекомендованная болезнь-модифицирующая терапия, СНнФВ — сердечная недостаточность со сниженной фракцией выброса, СНсФВ — сердечная недостаточность с сохраненной фракцией выброса, СНунФВ — сердечная недостаточность с умеренно сниженной фракцией выброса.
Ингибиторы натрий-глюкозного котранспортёра 2 типа (иНГТ2), антагонисты минералокортикоидных рецепторов (АМР) и ангиотензиновых рецепторов и неприлизина ингибитор (АРНИ) применялись значительно чаще в общей когорте с ХОБЛ по сравнению с пациентами без ХОБЛ (p<0,001 для всех классов). Аналогичные результаты в общей когорте с большей частотой назначения при ХОБЛ были отмечены в отношении четырёхкомпонентной рекомендованной болезнь-модифицирующей терапии (РБМТ) (табл. 3). Частота применения квадротерапии среди пациентов с СНнФВ и ХОБЛ составила 41,7% и значимо не отличалась от таковой у пациентов без ХОБЛ — 36,5% (p=0,113) (табл. 3).
При анализе назначения других классов сердечно-сосудистых препаратов обращает внимание более частое применение петлевых диуретиков в группе с ХОБЛ 57,9% vs 44,9% у пациентов без ХОБЛ (p<0,001).
Лечение сопутствующей ХОБЛ у пациентов с СН является важным компонентом ведения данной группы больных, обострения ХОБЛ значительно повышают риск сердечно-сосудистых событий [25]. Современная терапия ХОБЛ безопасна и снижает кардиопульмональные риски [26]. В обследуемой когорте длительно действующие бета-2 агонисты получали 9,3% пациентов, длительно действующие антихолинергические препараты — 11,4%, ингаляционные глюкокортикостероиды — 9,3%, двойную комбинированную терапию — 4,8% и тройную терапию — 0,1%.
Прогноз пациентов с СН в зависимости от наличия ХОБЛ
Вероятность неблагоприятных событий была выше в группе с сочетанием СН и ХОБЛ (рис. 1, табл. 4). Структура причин сердечно-сосудистой смертности существенно не различалась между группами, в то время как в структуре других причин смерти при ХОБЛ отмечена большая доля заболеваний органов дыхания (14,8% vs 0,9%). В многофакторной регрессии Кокса с поправкой на другие факторы прогностическая значимость ХОБЛ снижалась, оставаясь статистически значимой только для риска смерти от любой причины и госпитализации по любой причине (табл. 4).
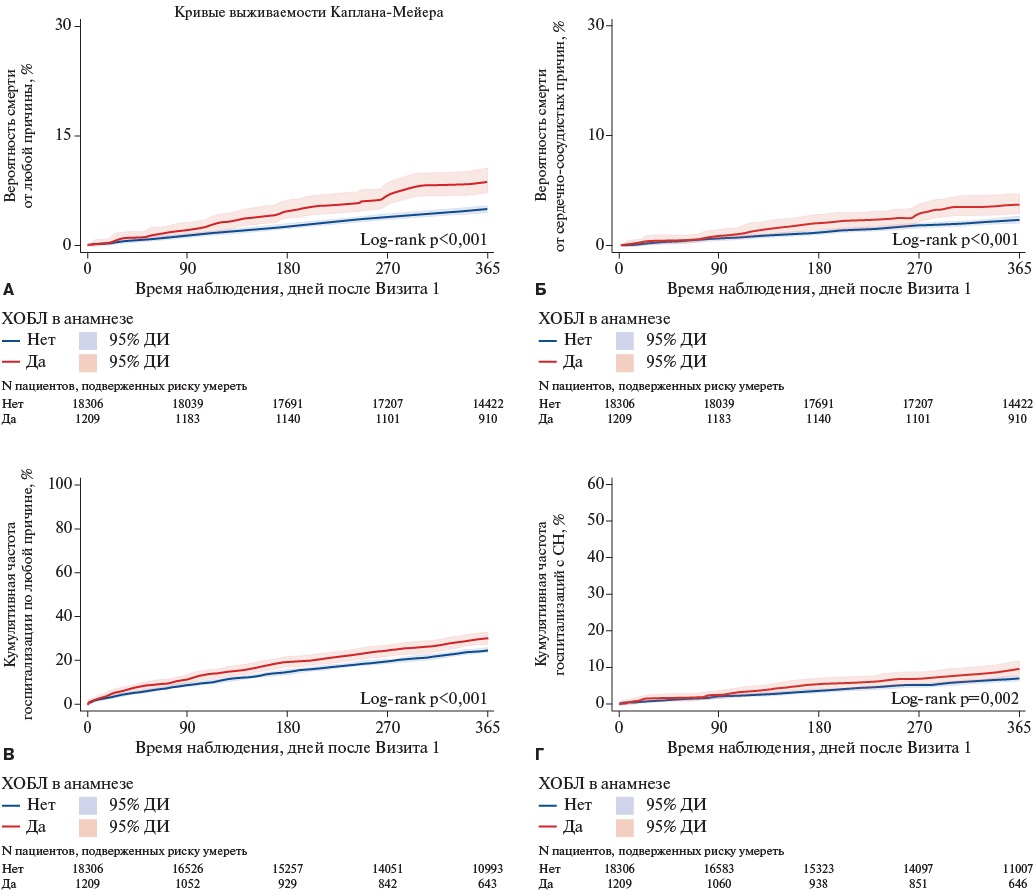
Рис. 1. Клинические исходы у пациентов с СН в зависимости от наличия ХОБЛ (кумулятивная частота и 95% ДИ): A — для смертности от всех причин, Б — для сердечно-сосудистой смерти, В — для госпитализаций по любым причинам, Г — для госпитализаций по поводу СН.
Сокращения: ДИ — доверительный интервал, СН — сердечная недостаточность, ХОБЛ — хроническая обструктивная болезнь лёгких.
Таблица 4
Неблагоприятные события в течение года наблюдения в зависимости от наличия ХОБЛ
|
События |
ХОБЛ |
Значение p |
|
|
Нет |
Да |
||
|
Смерть от любой причины, % |
5 (4,7-5,3) |
8,8 (7,3-10,5) |
<0,001 |
|
Смерть от любой причины, на 100 пациенто-лет |
5,1 (4,8-5,5) |
9,2 (7,6-11,1) |
<0,001 |
|
ОР (однофакторная модель) |
1,791 (1,464-2,192) |
<0,001 |
|
|
ОР (многофакторная модель) |
1,304 (1,046-1,625) |
0,018 |
|
|
Смерть от СС причины, % |
3,5 (3,2-3,8) |
5,5 (4,4-7) |
<0,001 |
|
Смерть от СС причины, на 100 пациенто-лет |
3,6 (3,3-3,8) |
5,7 (4,5-7,3) |
<0,001 |
|
ОР (однофакторная модель) |
1,603 (1,242-2,07) |
<0,001 |
|
|
ОР (многофакторная модель) |
1,150 (0,871-1,517) |
0,324 |
|
|
Госпитализация по любой причине, % |
24,6 (24-25,2) |
30,1 (27,5-32,8) |
<0,001 |
|
Госпитализация по любой причине, на 100 пациенто-лет |
28,7 (27,9-29,6) |
36,9 (33,3-41,0) |
<0,001 |
|
ОР (однофакторная модель) |
1,275 (1,144-1,422) |
<0,001 |
|
|
ОР (многофакторная модель) |
1,128 (1,004-1,266) |
0,042 |
|
|
Госпитализация с СН, % |
7 (6,6-7,4) |
9,6 (7,9-11,6) |
0,002 |
|
Госпитализация с СН, на 100 пациенто-лет |
7,3 (6,9-7,7) |
10,2 (8,3-12,4) |
0,003 |
|
ОР (однофакторная модель) |
1,387 (1,127-1,706) |
0,002 |
|
|
ОР (многофакторная модель) |
1,052 (0,844-1,31) |
0,653 |
|
Примечание: данные приведены для анализа времени до первого события. В скобках данные представлены в виде 95% ДИ. Многофакторные модели с поправкой на кофакторы (возраст, пол, курение (в настоящий момент), употребление алкоголя (в настоящий момент), инфаркт миокарда в анамнезе, категорию индекса массы тела (≤25, 25-30, ≥30 кг/м²), хроническая болезнь почек, ФК NYHA, артериальная гипертензия, фибрилляция предсердий/трепетание предсердий, сахарный диабет 2 типа, инсульт, фенотип СН по ФВ, терапию иРААС, бета-блокаторы, АМР, иНГТ2) и стратификацией по исследовательскому центру; в модели госпитализации по поводу СН пропорциональность рисков не соблюдена, однако использование расширенных регрессионных моделей Кокса со стратификацией или включением в модель ковариат как меняющихся со временем переменных не меняло полученную прогностическую значимость ХОБЛ.
Сокращения: ОР — отношение рисков, СН — сердечная недостаточность, СС — сердечно-сосудистая, ХОБЛ — хроническая обструктивная болезнь лёгких.
Обсуждение
Представленный субанализ крупного российского когортного исследования посвящён оценке пациентов с СН в зависимости от наличия ХОБЛ. Заболевание было диагностировано у 6,2% пациентов с СН, чаще при СНнФВ. Пациенты с наличием ХОБЛ характеризовались более длительным анамнезом и более тяжелым течением СН и ожидаемо чаще получали РБМТ. В подгруппе СНнФВ не получено значимых различий в частоте назначения ББ, однако пациенты с СНунФВ получали терапию ББ реже при наличии сопутствующей ХОБЛ. Установлено, что наличие ХОБЛ ассоциировалось с более высокой вероятностью неблагоприятных событий. Для смерти и госпитализаций по любой причине неблагоприятное прогностическое значение ХОБЛ было продемонстрировано даже с учетом других маркеров риска.
Полученные данные по частоте ХОБЛ в обследуемой когорте в целом и в зависимости от ФВ значительно отличаются от европейских данных. В шведском регистре SwedeHF распространенность ХОБЛ была в 2 раза выше — 12,7%, среди пациентов с СН — 11,3%, при СНунФВ — 12,7%, при СНсФВ — 15,9% [2][27], при этом более высокая ФВ левого желудочка была независимо связана с большей вероятностью ХОБЛ [27]. В субанализах рандомизированных контролируемых исследований (РКИ) зарегистрированная частота ХОБЛ среди пациентов с СНсФВ — 14% [13][16], с СНнФВ — 12,9% [14], при этом необходимо подчеркнуть, что и в регистрах, и в субанализах применялся принцип указания врачом данного диагноза в форме сбора данных. Превалирование ХОБЛ среди амбулаторных пациентов с СНнФВ по российским данным может свидетельствовать о приоритетном внимании клиницистов к этой группе пациентов и о более острой проблеме гиподиагностики ХОБЛ среди пациентов с СНунФВ и СНсФВ.
При анализе распространённости ХОБЛ среди пациентов с СН кроме характеристики по ФВ также важно учитывать и тяжесть клинического состояния пациентов: стабильное течение или период декомпенсации. Действительно, частота ХОБЛ в многоцентровом регистре амбулаторной когорты пациентов ПРИОРИТЕТ-ХСН отличается от данных небольших российских госпитальных регистров, в которых распространённость сильно варьировала и максимально достигала 21% [20]. Это согласуется с данными шведского регистра, в котором стационарное лечение по сравнению с амбулаторным ассоциировалось с более высокой вероятностью ХОБЛ, однако такая взаимосвязь наблюдалась только у пациентов с СНсФВ и СНунФВ [27]. Гиподиагностика ХОБЛ в когорте пациентов с СН является ключевой проблемой, значительно лимитирующей получение реальных эпидемиологических данных и значимо влияющей на своевременность лечения патологии легких. По данным крупного многолетнего наблюдения диагноз ХОБЛ регистрировался врачами у 10% пациентов с СНнФВ и также у 10% пациентов с СНсФВ, в то время как с помощью спирометрии был верифицирован в 49% и 51% случаев, соответственно [28]. В других исследованиях с инструментальной верификацией ХОБЛ также продемонстрировано недостаточное выявление заболевания среди пациентов с СН [29][30]. В свою очередь, в многонациональном европейском регистре спирометрическое подтверждение диагноза было только у 30,6% амбулаторных пациентов с СН и репортируемой врачами ХОБЛ [31].
По демографическим характеристикам пациенты регистра ПРИОРИТЕТ-ХСН с и без ХОБЛ значимо не отличались по возрасту на момент включения в исследование, при этом в группе с ХОБЛ женщин было значительно меньше, чем в группе без ХОБЛ (19,3% vs 37,6%) (табл. 1). В шведском регистре портрет пациентов с ХОБЛ имел другие особенности: они были старше, женщины составляли 40% против 36% в группе без ХОБЛ (p<0,001) [27]. Более раннее регистровое исследование, выполненное в Норвегии, продемонстрировало сопоставимость двух групп по полу и возрасту [9]. Анализ данных амбулаторной практики Канады за 2010-2018гг проиллюстрировал меняющиеся эпидемиологические тренды возраст-пол стандартизированной распространённости сочетания СН с ХОБЛ [11]. Действительно, старение населения, изменения бремени факторов риска развития хронических неинфекционных заболеваний и загрязнения окружающей среды во многом влияют на эпидемиологические характеристики в разных странах мира, что требует непрерывного мониторинга и комплексных мер первичной и вторичной профилактики.
Статус курения является неотъемлемым компонентом характеристики когорты как общий фактор риска для ХОБЛ и сердечно-сосудистых заболеваний. Ожидаемо, что курение как в настоящем, так и в прошлом значимо чаще отмечалось у пациентов с коморбидной ХОБЛ, что было отмечено в рамках данного субанализа и в других исследованиях [8][14][16][27].
Аналогичные выявленным в исследовании ПРИОРИТЕТ-ХСН клинические особенности сочетания ХСН с ХОБЛ: более тяжелое течение, более высокий функциональный класс, большая длительность СН продемонстрированы в крупных регистровых исследованиях и РКИ [8][9][14][16][27].
По уровню натрийуретических пептидов у пациентов с сопутствующей ХОБЛ опубликованные данные противоречивы. В исследовании DELIVER [16], включавшем смешанную когорту пациентов с сохранённой и умеренно сниженной ФВ левого желудочка группы с и без ХОБЛ были сопоставимы по уровню NT-proBNP. Аналогичные результаты получены в крупной когорте пациентов с СНунФВ [8] и СНсФВ [13]. В шведском регистре, включавшем пациентов с СНнФВ (48%), СНунФВ (23%), СНсФВ (29%), уровень NT-proBNP был значимо выше в группе с ХОБЛ [27], что согласуется с результатами представленного субанализа.
По коморбидным состояниям обследованная когорта с ХОБЛ по сравнению с пациентами без ХОБЛ характеризовалась значимо большей частотой артериальной гипертензии, ишемической болезни сердца, фибрилляции предсердий, желудочковых аритмий, заболеваний периферических артерий, цереброваскулярной болезни, анемии, хронической болезни почек (табл. 1). Более высокая частота сопутствующих состояний подтверждена и в других исследованиях [8][16][27].
Проблема недостаточного назначения терапии СН у пациентов с сопутствующей ХОБЛ широко обсуждается и оценивается как в РКИ, так и в реальной клинической практике. Наибольшие опасения у клиницистов вызывает назначение ББ при ХОБЛ ввиду боязни усиления бронхообструкции и снижения активности ингаляционных бета-2 агонистов [32]. По данным субанализа исследования PARADIGM-HF, частота назначения ББ в группе пациентов с сопутствующей ХОБЛ была значимо ниже и составила 86,5% против 94% в группе без ХОБЛ (p<0,001) [14]. По данным канадской амбулаторной практики, недоиспользование ББ в 2010г составляло 4,7%, к 2018г назначение увеличилось и стало сопоставимо с группой без ХОБЛ, при этом не наблюдалось значительного разрыва в лечении иАПФ/блокаторами рецепторов ангиотензина II и АМР [11]. В данном субанализе после Визита 1 частота приёма ББ была сопоставима в группах с СНнФВ с и без ХОБЛ: 88,6% vs 90,1% (p=0,257), также не отличалась и частота назначения иАПФ, блокаторами рецепторов ангиотензина II, АРНИ, АМР (табл. 3). Следует подчеркнуть, что ХОБЛ является лишь относительным противопоказанием к терапии ББ, и на практике препараты хорошо переносятся большинством пациентов, даже во время обострений. Кроме того, при СНнФВ ББ доказанно снижают смертность, и их назначение рекомендуется независимо от диагноза ХОБЛ [3][4]. Следует отдавать предпочтение кардиоселективным ББ и титровать дозу с учётом переносимости.
Применение иНГТ2 в обследованной когорте в целом регистрировалось значительно чаще у пациентов с ХОБЛ по сравнению с группой без ХОБЛ (37,1% vs 30,3%, p<0,001), анализ фенотипических групп по ФВ продемонстрировал также большую частоту назначения при сочетании ХОБЛ с СНнФВ и СНсФВ по сравнению с соответствующими подгруппами без ХОБЛ, у пациентов с СНунФВ с и без ХОБЛ показатели приёма были сопоставимы (табл. 3). В то время как по данным шведского регистра иНГТ2 получали только 18% пациентов с ХОБЛ и 20% без данной коморбидности [27]. В последние годы обсуждаются преимущества иНГТ2 при большом спектре заболеваний. Так, метаанализ 9 крупных РКИ в различных группах пациентов показал, что лечение иНГТ2 может снижать риск ХОБЛ (коэффициент риска 0,77 (95% доверительный интервал (ДИ): 0,61-0,97; p=0,03)), также применение этого класса препаратов ассоциировалось со значительным снижением риска инфекций респираторного тракта (коэффициент риска 0,42, 95% ДИ: 0,23-0,75; Pэффект=0,003), что имеет особую актуальность для пациентов с ХОБЛ и СН [33].
Отдельный интерес представляет полнота назначения РБМТ. После Визита 1 в общей когорте пациентов с СН 4 класса препаратов РБМТ получали 27,4% пациентов с ХОБЛ и 21% — без ХОБЛ (p<0,001).
Таким образом, в общей когорте выявлена большая частота назначения АРНИ, иНГТ2, АМР, квадротерапии и петлевых диуретиков у пациентов с ХОБЛ, что может объясняться отмеченным более тяжёлым течением СН при сочетании с ХОБЛ. Современная терапия пациентов с сочетанием СН и ХОБЛ должна быть направлена на снижение кардиопульмональных рисков и улучшение прогноза.
Представленный субанализ регистра ПРИОРИТЕТ-ХСН продемонстрировал более неблагоприятный прогноз в группе пациентов с СН и ХОБЛ, однако после поправки на множественные факторы прогностическая значимость ХОБЛ в отношении сердечно-сосудистой смерти и госпитализации с СН снижалась. Снижение ассоциаций с прогнозом для ХОБЛ при учете других факторов также было показано в недавнем субанализе исследований DELIVER [16]. Нельзя исключить, что низкая частота диагностирования ХОБЛ в анализируемой когорте привела к "размытию" эффекта ХОБЛ на сердечно-сосудистый прогноз. Кроме того, в представленном исследовании частота событий и длительность наблюдения были невелики. Действительно, в шведском регистре СН средний период наблюдения в течение трех лет продемонстрировал более высокий риск смерти от сердечно-сосудистых заболеваний или первой госпитализации по поводу СН в группе с сочетанием двух указанных заболеваний [27]. По данным метаанализа ХОБЛ у пациентов с СН ассоциировалась с риском смерти от всех причин, повторных госпитализаций по всем причинам и по поводу СН (отношение рисков (ОР) 1,36 (95% ДИ: 1,21-1,54); ОР 1,33 (95% ДИ: 1,23-1,45); ОР 1,16 (95% ДИ: 1,10-1,22), соответственно). Неблагоприятный прогноз в отношении общей смертности отмечался как при краткосрочном (ОР 1,22 (95% ДИ: 1,09-1,37), p<0,001), так и долгосрочном наблюдении (ОР 1,43 (95% ДИ: 1,20-1,69), p<0,001) [34].
Ограничения исследования. Основные ограничения обусловлены внесением данных врачами, что сопряжено с потенциально неполным сбором информации. Для улучшения качества внесения данных в электронные регистрационные карты проводились специальные тренинги для всех исследовательских центров, кроме того, организована система мониторинга и валидации данных. Важным аспектом при анализе исходов была небольшая частота зарегистрированных фатальных событий, затрудняющая оценку статистических различий в отношении общей и сердечно-сосудистой смертности, при этом важно учитывать, что анализировалась только амбулаторная когорта пациентов и срок наблюдения составил 12 мес.
В контексте данного субанализа необходимо отметить, что врачи вносили информацию о ХОБЛ без обязательного наличия подтверждающих документов (результатов инструментальных методов исследования, заключения пульмонолога и других), что отражает особенность исследования, проводимого в условиях реальной клинической практики.
Заключение
Результаты регистровых и рандомизированных исследований являются основным драйвером совершенствования оказания помощи пациентам с СН. Субанализ регистра ПРИОРИТЕТ-ХСН продемонстрировал ключевые особенности сочетания СН и ХОБЛ в крупной когорте амбулаторных пациентов. Невысокая распространённость ХОБЛ, преимущественно среди пациентов с СНунФВ и СНсФВ, может свидетельствовать о гиподиагностике и недостаточном применении инструментальных методов верификации диагноза. В общей когорте пациентов с сочетанием СН и ХОБЛ преобладали мужчины, наблюдалось более тяжёлое течение СН, чаще назначались как отдельные классы РБМТ, такие как иНГТ2, АРНИ, АМР, так и в целом четырёхкомпонентная терапия, однако главным образом такие особенности отмечались в подгруппе пациентов с СНсФВ. Продемонстрирован более неблагоприятный прогноз для пациентов с СН и сопутствующей ХОБЛ в отношении общей смертности и госпитализации по любым причинам. Таким образом, ХОБЛ вносит существенный вклад в бремя коморбидности при СН, значимо влияя на прогноз пациентов, что требует повышения осведомлённости и комплексных таргетных мер по оптимизации диагностики и лечения.
Благодарности. Авторы выражают благодарность всем руководителям медицинских организаций за помощь в организации и проведении исследования, а также пациентам, принявшим участие в исследовании.
Отношения и деятельность. Проведение и анализ результатов исследования выполнены при поддержке компании ООО "АстраЗенека Фармасьютикалз".
Приложение
Таблица 1
Характеристика тяжести СН у пациентов с СНнФВ, СНунФВ и СНсФВ в зависимости от наличия ХОБЛ
|
Хроническая обструктивная болезнь легких |
||||
|
Нет |
Да |
Значение p |
Пропущенных данных |
|
|
СНнФВ |
||||
|
Длительность СН, мес. |
16,7 [ 3-54] |
24 [ 3,5-72] |
0,003 |
0 (0%) |
|
Госпитализация с СН (до исследования) |
2671 (41,4%) |
268 (51%) |
<0,001 |
0 (0%) |
|
ФК (NYHA) на Визите 1 |
||||
|
— I ФК |
396 (6,1%) |
23 (4,4%) |
<0,001 |
0 (0%) |
|
— II ФК |
2913 (45,2%) |
184 (35,0%) |
||
|
— III ФК |
2953 (45,8%) |
299 (57,0%) |
||
|
— IV ФК |
182 (2,8%) |
19 (3,6%) |
||
|
ШОКС, суммарный балл, Визит 1 |
5 [ 4-7] |
6 [ 4-8] |
<0,001 |
272 (3,9%) |
|
ШОКС, функциональный класс, Визит 1 |
||||
|
— I ФК (≤3 баллов) |
1309 (21,2%) |
80 (15,6%) |
<0,001 |
272 (3,9%) |
|
— II ФК (4-6 баллов) |
2852 (46,1%) |
221 (43,1%) |
||
|
— III ФК (7-9 баллов) |
1788 (28,9%) |
187 (36,5%) |
||
|
— IV ФК (>9 баллов) |
235 (3,8%) |
25 (4,9%) |
||
|
СНунФВ |
||||
|
Длительность СН, мес. |
19,6 [ 3,1-60] |
24 [ 4-57,1] |
0,653 |
0 (0%) |
|
Госпитализация с СН (до исследования) |
1426 (30,6%) |
115 (40,8%) |
<0,001 |
0 (0%) |
|
ФК (NYHA) на Визите 1 |
||||
|
— I ФК |
457 (9,8%) |
15 (5,3%) |
0,001 |
0 (0%) |
|
— II ФК |
2618 (56,2%) |
142 (50,4%) |
||
|
— III ФК |
1510 (32,4%) |
116 (41,1%) |
||
|
— IV ФК |
73 (1,6%) |
9 (3,2%) |
||
|
ШОКС, суммарный балл, Визит 1 |
4 [ 3-6] |
5 [ 4-7] |
<0,001 |
229 (4,6%) |
|
ШОКС, ФК, Визит 1 |
||||
|
— I ФК (≤3 баллов) |
1309 (29,4%) |
48 (18,5%) |
<0,001 |
229 (4,6%) |
|
— II ФК (4-6 баллов) |
2191 (49,2%) |
135 (52,1%) |
||
|
— III ФК (7-9 баллов) |
888 (19,9%) |
68 (26,3%) |
||
|
— IV ФК (>9 баллов) |
64 (1,4%) |
8 (3,1%) |
||
|
СНсФВ |
||||
|
Длительность СН, мес. |
24 [ 3,2-60] |
33 [ 6-72] |
0,021 |
0 (0%) |
|
Госпитализация с СН (до исследования) |
1792 (23,5%) |
134 (30,9%) |
<0,001 |
0 (0%) |
|
ФК (NYHA) на Визите 1 |
||||
|
— I ФК |
1106 (14,5%) |
35 (8,1%) |
<0,001 |
0 (0%) |
|
— II ФК |
4646 (60,8%) |
246 (56,7%) |
||
|
— III ФК |
1811 (23,7%) |
145 (33,4%) |
||
|
— IV ФК |
75 (1%) |
8 (1,8%) |
||
|
ШОКС, суммарный балл, Визит 1 |
4 [ 3-5] |
4 [ 3-6] |
<0,001 |
216 (2,7%) |
|
ШОКС, ФК, Визит 1 |
||||
|
— I ФК (≤3 баллов) |
2531 (34,1%) |
110 (25,9%) |
<0,001 |
216 (2,7%) |
|
— II ФК (4-6 баллов) |
3820 (51,4%) |
223 (52,5%) |
||
|
— III ФК (7-9 баллов) |
1027 (13,8%) |
83 (19,5%) |
||
|
— IV ФК (>9 баллов) |
53 (0,7%) |
9 (2,1%) |
||
Сокращения: СН — сердечная недостаточность, СНнФВ — сердечная недостаточность со сниженной фракцией выброса, СНсФВ — сердечная недостаточность с сохраненной фракцией выброса, СНунФВ — сердечная недостаточность с умеренно сниженной фракцией выброса, ФК — функциональный класс, ШОКС — Шкала оценки клинического состояния, NYHA — Нью-Йоркская ассоциация сердца.
1. Global strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease. GOLD report 2024.
Список литературы
1. Savarese G, Becher PM, Lund LH, et al. Global burden of heart failure: a comprehensive and updated review of epidemiology. Cardiovasc Res. 2023;118(17):3272-87. doi:10.1093/ cvr/cvac013.
2. Tomasoni D, Vitale C, Guidetti F, et al. The role of multimorbidity in patients with heart failure across the left ventricular ejection fraction spectrum: Data from the Swedish Heart Failure Registry. Eur J Heart Fail. 2024;26(4):854-68. doi:10.1002/ejhf.3112.
3. Galyavich AS, Tereshchenko SN, Uskach TM, et al. 2024 Clinical practice guidelines for Chronic heart failure. Russian Journal of Cardiology. 2024;29(11):6162. (In Russ.) Галявич А.С., Терещенко С.Н., Ускач Т.М., Агеев Ф.Т. и др. Хроническая сердечная недостаточность. Клинические рекомендации 2024. Российский кардиологический журнал. 2024;29(11):6162. doi:10.15829/1560-4071-2024-6162. EDN: WKIDLJ.
4. McDonagh TA, Metra M, Adamo M, et al.; ESC Scientific Document Group. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-726. doi:10.1093/eurheartj/ehab368.
5. Шляхто Е.В., Звартау Н.Э., Виллевальде С.В. и др. Система управления сердечно-сосудистыми рисками: предпосылки к созданию, принципы организации, таргетные группы. Российский кардиологический журнал. 2019;(11):69-82. doi:10.15829/1560-4071-2019-11-69-82.
6. Naghavi M, Abajobir AA, Abbafati C, et al. Global, regional, and national age-sex specific mortality for 264 causes of death, 1980-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2017;390(10100):1151-210. doi:10.1016/S0140-6736(17)32152-9.
7. Stallberg B, Janson C, Johansson G, et al. Management, morbidity and mortality of COPD during an 11-year period: an observational retrospective epidemiological register study in Sweden (PATHOS). Prim Care Respir J. 2014;23(1):38-45. doi:10.4104/pcrj.2013.00106.
8. Lau F, Schupp T, Schmitt A, et al. Prognostic impact of chronic obstructive pulmonary disease in patients with heart failure with mildly reduced ejection fraction. Respir Med. 2024;223:107536. doi:10.1016/j.rmed.2024.107536.
9. De Blois J, Simard S, Atar D, Agewall S; Norwegian Heart Failure Registry. COPD predicts mortality in HF: the Norwegian Heart Failure Registry. J Card Fail. 2010;16(3):225-9. doi:10.1016/j.cardfail.2009.12.002.
10. Hawkins NM, Petrie MC, Jhund PS, et al. Heart failure and chronic obstructive pulmonary disease: Diagnostic pitfalls and epidemiology. Eur J Heart Fail. 2009;11:130-9. doi:10.1093/eurjhf/hfn013.
11. Hawkins NM, Peterson S, Salimian S, et al. Epidemiology and treatment of heart failure with chronic obstructive pulmonary disease in Canadian primary care. ESC Heart Fail. 2023;10(6):3612-21. doi:10.1002/ehf2.14497.
12. Ukena C, Mahfoud F, Kindermann M, et al. The cardiopulmonary continuum systemic inflammation as ‘common soil’ of heart and lung disease. Int J Cardiol. 2010;145:172-6.
13. Mooney L, Hawkins NM, Jhund PS, et al. Impact of Chronic Obstructive Pulmonary Disease in Patients With Heart Failure With Preserved Ejection Fraction: Insights From PARAGON-HF. J Am Heart Assoc. 2021;10(23):e021494. doi:10.1161/JAHA.121.021494.
14. Ehteshami-Afshar S, Mooney L, Dewan P, et al. Clinical Characteristics and Outcomes of Patients With Heart Failure With Reduced Ejection Fraction and Chronic Obstructive Pulmonary Disease: Insights From PARADIGM-HF. J Am Heart Assoc. 2021;10(4):e019238. doi:10.1161/JAHA.120.019238.
15. Dewan P, Docherty KF, Bengtsson O, et al. Effects of dapagliflozin in heart failure with reduced ejection fraction and chronic obstructive pulmonary disease: An analysis of DAPA-HF. Eur J Heart Fail. 2021;23:632-43. doi:10.1002/ejhf.2083.
16. Butt JH, Lu H, Kondo T, et al. Heart failure, chronic obstructive pulmonary disease and efficacy and safety of dapagliflozin in heart failure with mildly reduced or preserved ejection fraction: Insights from DELIVER. Eur J Heart Fail. 2023;25(11):2078-90. doi:10.1002/ejhf.3000.
17. Поляков Д.С., Фомин И.В., Беленков Ю.Н. и др. Хроническая сердечная недостаточность в Российской Федерации: что изменилось за 20 лет наблюдения? Результаты исследования ЭПОХА-ХСН. Кардиология. 2021;61(4):4-14. doi:10.18087/ cardio.2021.4.n1628.
18. Терещенко С.Н., Жиров И.В., Петрухина А.А. Клинико-демографические характеристики российской популяции амбулаторных пациентов с хронической сердечной недостаточностью на момент включения в регистр QUALIFY для оценки соблюдения клинических рекомендаций в отношении лекарственной терапии. Кардиология. 2017;57(S2):324-30.
19. Айрапетян А.А., Лазарева Н.В., Рейтблат О.М. и др. Коморбидные состояния у пациентов с хронической сердечной недостаточностью (по данным регистра хронической сердечной недостаточности в Тюменской области). Consilium Medicum. 2023;25(10):685-92. doi:10.26442/20751753.2023.10.202384.
20. Ситникова М.Ю., Лясникова Е.А., Юрченко А.В. и др. Результаты 3-х летней работы Российского госпитального регистра хронической сердечной недостаточности (RUssian hoSpital Heart Failure Registry — RUS-HFR): взаимосвязь менеджмента и исходов у больных хронической сердечной недостаточностью. Кардиология. 2018;58(S10):9-19.
21. Арутюнов А.Г., Драгунов Д.О., Арутюнов Г.П. и др. Первое открытое исследование синдрома острой декомпенсации СН и сопутствующих заболеваний в Российской Федерации. Независимый регистр ОРАКУЛ-РФ. Кардиология. 2015;55(5):12-21.
22. Арутюнов А.Г., Рылова А.К., Арутюнов Г.П. Регистр госпитализированных пациентов с декомпенсацией кровообращения (Павловский регистр). Сообщение 1. Современная клиническая характеристика пациента с декомпенсацией кровообращения. Клинические фенотипы пациентов. Журнал Сердечная Недостаточность. 2014;15(1):23-32.
23. Шляхто Е.В., Беленков Ю.Н., Бойцов С.А. и др. Проспективное наблюдательное многоцентровое регистровое исследование пациентов с хронической сердечной недостаточностью в Российской Федерации (ПРИОРИТЕТ-ХСН): обоснование, цели и дизайн исследования. Российский кардиологический журнал. 2023;28(6):5456. doi:10.15829/1560-4071-2023-5456.
24. Шляхто Е.В., Беленков Ю.Н., Бойцов С.А. и др. Характеристика и исходы у амбулаторных пациентов с сердечной недостаточностью в Российской Федерации: результаты крупного проспективного наблюдательного многоцентрового регистрового исследования Приоритет-ХСН. Российский кардиологический журнал. 2025;30(11S):6516. doi:10.15829/1560-4071-2025-6516. EDN: DZOXMG.
25. Kunisaki KM, Dransfield MT, Anderson JA, et al.; SUMMIT Investigators. Exacerbations of Chronic Obstructive Pulmonary Disease and Cardiac Events. A Post Hoc Cohort Analysis from the SUMMIT Randomized Clinical Trial. Am J Respir Crit Care Med. 2018;198(1):51-7. doi:10.1164/rccm.201711-2239OC.
26. de Miguel-Díez J, Núñez Villota J, Santos Pérez S, et al. Multidisciplinary Management of Patients With Chronic Obstructive Pulmonary Disease and Cardiovascular Disease. Arch Bronconeumol. 2024;60(4):226-37. doi:10.1016/j.arbres.2024.01.013.
27. Becher PM. Role of non-cardiac comorbidities in heart failure across the ejection fraction spectrum: diagnosis, treatment and prognosis. Thesis for Doctoral Degree, Stockholm, 2024. p.76.
28. Cuthbert JJ, Kearsley JW, Kazmi S, et al. The impact of heart failure and chronic obstructive pulmonary disease on mortality in patients presenting with breathlessness. Clin Res Cardiol. 2019;108(2):185-93. doi:10.1007/s00392-018-1342-z.
29. Yoshihisa A, Takiguchi M, Shimizu T, et al. Cardiovascular function and prognosis of patients with heart failure coexistent with chronic obstructive pulmonary disease. J Cardiol. 2014;64(4):256-64. doi:10.1016/j.jjcc.2014.02.003.
30. Plesner LL, Dalsgaard M, Schou M, et al. The prognostic significance of lung function in stable heart failure outpatients. Clin Cardiol. 2017;40(11):1145-51. doi:10.1002/clc.22802.
31. Canepa M, Straburzynska-Migaj E, Drozdz J, et al.; ESC-HFA Heart Failure Long-Term Registry Investigators. Characteristics, treatments and 1-year prognosis of hospitalized and ambulatory heart failure patients with chronic obstructive pulmonary disease in the European Society of Cardiology Heart Failure Long-Term Registry. Eur J Heart Fail. 2018;20(1):100-10. doi:10.1002/ejhf.964.
32. Baker JG, Wilcox RG. β-Blockers, heart disease and COPD: current controversies and uncertainties. Thorax. 2017;72(3):271-6.
33. Yin DG, Qiu M, Duan XY. Association between SGLT2i and cardiovascular and respiratory diseases: a meta-analysis of large trials. Front Pharmacol. 2021;12:724405. doi:10.3389/fphar.2021.724405.
34. Lee KS, Park DI, Lee J, et al. Relationship between comorbidity and health outcomes in patients with heart failure: a systematic review and meta-analysis. BMC Cardiovasc Disord. 2023;23(1):498. doi:10.1186/s12872-023-03527-x.
Об авторах
Е. В. ШляхтоРоссия
Шляхто Е. В. — д.м.н., профессор, академик РАН, генеральный директор
Санкт-Петербург
С. Н. Авдеев
Россия
Авдеев С.Н. — д.м.н., профессор, академик РАН, зав. кафедрой пульмонологии, руководитель клинического отдела ФГБУ НИИ пульмонологии ФМБА, главный внештатный пульмонолог Минздрава России
Москва
Ю. Н. Беленков
Россия
Беленков Ю. Н. — д.м.н., академик РАН, зав. кафедрой госпитальной терапии № 1 лечебного факультета
Москва
С. А. Бойцов
Россия
Бойцов С. А. — д.м.н., академик РАН, генеральный директор
Москва
С. В. Виллевальде
Россия
Виллевальде С. В. — д.м.н., профессор, начальник службы анализа и перспективного планирования Управления по реализации федеральных проектов, зав. кафедрой кардиологии факультета послевузовского и дополнительного образования Института медицинского образования
Санкт-Петербург
А. С. Галявич
Россия
Галявич А. С. — д.м.н., профессор, зав. кафедрой кардиологии ФПК и ППС
Казань
М. Г. Глезер
Россия
Глезер М. Г. — д.м.н., профессор кафедры кардиологии, функциональной и ультразвуковой диагностики
Москва
Н. Э. Звартау
Россия
Звартау Н. Э.* — к.м.н., зам. генерального директора по работе с регионами, доцент кафедры факультетской терапии с клиникой Института медицинского образования
Санкт-Петербург
Ж. Д. Кобалава
Россия
Кобалава Ж. Д. — д.м.н., член-корр. РАН, зав. кафедрой внутренних болезней с курсом кардиологии и функциональной диагностики
Москва;
Ю. М. Лопатин
Россия
Лопатин Ю. М. — д.м.н., профессор, член-корр. РАН, зав. кафедрой кардиологии, сердечно-сосудистой и торакальной хирургии Института НМФО
Волгоград
В. Ю. Мареев
Россия
Мареев В. Ю. — д.м.н., профессор, зам. проректора
Москва
С. Н. Терещенко
Россия
Терещенко С. Н. — д.м.н., профессор, руководитель отдела заболеваний миокарда и сердечной недостаточности
Москва
И. В. Фомин
Россия
Фомин И. В. — д.м.н., зав. кафедрой госпитальной терапии и общей врачебной практики
Нижний Новгород
О. Л. Барбараш
Россия
Барбараш О. Л. — д.м.н., академик РАН, директор
Кемерово
Н. Г. Виноградова
Россия
Виноградова Н. Г. — к.м.н., доцент кафедры терапии и кардиологии
Нижний Новгород
Д. В. Дупляков
Россия
Дупляков Д. В. — д.м.н., зав. кафедрой пропедевтической терапии с курсом кардиологии
Самара
И. В. Жиров
Россия
Жиров И. В. — д.м.н., профессор, в.н.с. отдела заболеваний миокарда и сердечной недостаточности
Москва
Е. Д. Космачева
Россия
Космачева Е. Д. — д.м.н., профессор, зав. кафедрой внутренних болезней
Краснодар
В. А. Невзорова
Россия
Невзорова В. А. — д.м.н., профессор, директор института терапии и инструментальной диагностики
Владивосток
О. М. Рейтблат
Россия
Рейтблат О. М. — к.м.н., начальник Регионального сосудистого центра
Тюмень
А. Е. Соловьева
Россия
Соловьева А. Е. — к.м.н., зав. отделом научного сопровождения и кадрового обеспечения службы анализа и перспективного планирования Управления по реализации федеральных проектов
Санкт-Петербург
Е. А. Медведева
Россия
Медведева Е. А. — к.м.н., зав. отделом стратегического развития кардиологической службы в регионах Управления по реализации федеральных проектов
Санкт-Петербург
Е. А. Зорина
Россия
Зорина Е. А. — руководитель терапевтического направления
Москва
- Невысокая частота зарегистрированных случаев хронической обструктивной болезни лёгких (ХОБЛ) в амбулаторной когорте пациентов с сердечной недостаточностью (СН) может быть связана с гиподиагностикой, особенно среди пациентов с сохранённой или умеренно сниженной фракцией выброса.
- Сочетание СН с ХОБЛ характеризуется более тяжёлым течением СН, большей частотой применения основных классов рекомендованной болезнь-модифицирующей терапии.
- Пациенты с СН и сопутствующей ХОБЛ имеют более неблагоприятный прогноз в отношении общей смертности и госпитализаций по любым причинам по сравнению с пациентами без ХОБЛ.
Рецензия
Для цитирования:
Шляхто Е.В., Авдеев С.Н., Беленков Ю.Н., Бойцов С.А., Виллевальде С.В., Галявич А.С., Глезер М.Г., Звартау Н.Э., Кобалава Ж.Д., Лопатин Ю.М., Мареев В.Ю., Терещенко С.Н., Фомин И.В., Барбараш О.Л., Виноградова Н.Г., Дупляков Д.В., Жиров И.В., Космачева Е.Д., Невзорова В.А., Рейтблат О.М., Соловьева А.Е., Медведева Е.А., Зорина Е.А. Частота и клинико-прогностическое значение хронической обструктивной болезни лёгких у амбулаторных пациентов с сердечной недостаточностью: субанализ данных проспективного многоцентрового регистрового исследования ПРИОРИТЕТ-ХСН. Российский кардиологический журнал. 2025;30(11S):6522. https://doi.org/10.15829/1560-4071-2025-6522. EDN: CCSYOZ
For citation:
Shlyakhto E.V., Avdeev S.N., Belenkov Yu.N., Boytsov S.A., Villevalde S.V., Galyavich A.S., Glezer M.G., Zvartau N.E., Kobalava Zh.D., Lopatin Yu.M., Mareev V.Yu., Tereshchenko S.N., Fomin I.V., Barbarash O.L., Vinogradova N.G., Duplyakov D.V., Zhirov I.V., Kosmacheva E.D., Nevzorova A.V., Reitblat O.M., Soloveva A.E., Medvedeva E.A., Zorina E.A. Prevalence, clinical and prognostic significance of chronic obstructive pulmonary disease in outpatients with heart failure: a subanalysis of the prospective multicenter registry study PRIORITY-HF. Russian Journal of Cardiology. 2025;30(11S):6522. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6522. EDN: CCSYOZ
JATS XML


















































