Перейти к:
Особенности течения и прогноза хронической сердечной недостаточности у пациентов с синдромом старческой астении
https://doi.org/10.15829/1560-4071-2025-6299
EDN: CSWOKD
Аннотация
Цель. Изучить распространенность синдрома старческой астении (ССА) и основных гериатрических синдромов у госпитализированных пациентов с хронической сердечной недостаточностью (ХСН), а также прогноз в зависимости от выраженности синдрома "хрупкости".
Материал и методы. Проспективно включено 250 пациентов старше 75 лет, госпитализированных в стационар по поводу декомпенсации ХСН, медиана возраста составила 83,0 [77,0-86,0] года, 41,6% (n=104) мужского пола. Всем пациентам помимо традиционных лабораторно-инструментальных исследований, включая N-концевой промозговой натрийуретический пептид и эхокардиографическое исследование, определялся ССА по шкале "Возраст не помеха" на 5 день госпитализации: при наличии 2 баллов и менее ССА исключался, при 3-4 баллов — считалось, что у пациента вероятная преастения, при 5-7 баллов — вероятный ССА. Пациентам, набравшим промежуточное значение в количестве 3-4 баллов, для уточнения наличия ССА применялась краткая батарея тестов физического функционирования. Для оценки распространенности других гериатрических синдромов всем пациентам оценивались когнитивная функция по Монреальской когнитивной шкале и зависимость от посторонней помощи по шкале Бартел. В качестве первичной конечной точки определялась госпитальная летальность от всех причин.
Результаты. Распространенность ССА составила 64,0% (n=160) у госпитализированных пациентов с ХСН. Частота сохранной фракции выброса левого желудочка у пациентов с ХСН и ССА составила 51,1%. Пациенты с ССА и ХСН отличались худшей переносимостью физической нагрузки (NYHA III-IV встречалась в 90,6% vs 65,6%, р<0,05), более высокими значениями N-концевого промозгового натрийуретического пептида (2912,5 [1709,0-6455,0] vs 1903,1 [1577,3-3031,8] пг/мл, р<0,05) по сравнению с пациентами с ХСН и без ССА. Длительность внутривенной диуретической терапии и продолжительность госпитализации у пациентов с ССА и ХСН была выше, чем у пациентов без ССА 7,1±3,4 vs 5,5±3,4 дней (p<0,05) и 8,1±3,5 vs 7,1±2,7 дней (p<0,05), соответственно. Достижение первичной конечной точки отмечалось у 16,1% (n=22) при сопутствующей ССА по сравнению с 7,1% (n=8) у пациентов с ХСН без ССА (p<0,05). Наличие ССА увеличивало шанс госпитальной летальности почти в 3 раза у пациентов старческого возраста с ХСН (отношение шансов 2,8; 95% доверительный интервал: 1,2-6,4, p<0,05).
Заключение. Актуальность комплексной оценки гериатрического статуса пациента старческого возраста с ХСН обусловлена высокой распространенностью ССА в этой когорте пациентов и выраженным влиянием на прогноз. Выявление ССА может помочь в принятии клинически важных решений, выделении группы высокого риска развития осложнений и возможной оптимизации лечения. Учитывая, что ССА может быть потенциально обратимым, это особо подчеркивает важность оптимизации терапии ХСН, с одной стороны, и проведение комплексной оценки ССА у пациентов старческого возраста с ХСН, с другой, для улучшения прогноза обоих заболеваний.
Ключевые слова
Для цитирования:
Кобалава Ж.Д., Моисеева А.Ю., Ал Аутаири А., Котова Е.О. Особенности течения и прогноза хронической сердечной недостаточности у пациентов с синдромом старческой астении. Российский кардиологический журнал. 2025;30(7):6299. https://doi.org/10.15829/1560-4071-2025-6299. EDN: CSWOKD
For citation:
Kobalava Zh.D., Moiseeva A.Yu., Al Autairi A., Kotova E.O. Course and prognosis of heart failure in patients with frailty syndrome. Russian Journal of Cardiology. 2025;30(7):6299. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6299. EDN: CSWOKD
Синдром старческой астении (ССА) наблюдается почти у половины пациентов с хронической сердечной недостаточностью (ХСН) [1][2]. Высокая частота ССА при ХСН обусловлена общими патофизиологическими механизмами в основе этих двух заболеваний, с развитием мультисистемного каскада, который включает нарушения нейрогормональной, метаболической, воспалительной и иммунологической регуляции [3][4].
Сочетание синдрома "хрупкости" с ХСН связано с неблагоприятным прогнозом — увеличением числа повторных госпитализаций, увеличением риска развития инвалидности, падений, когнитивных нарушений, снижения качества жизни, краткосрочной и отдаленной летальности [5-7]. Учитывая взаимное отягощение прогноза при ХСН и ССА, особую роль может играть оценка гериатрического статуса и диагностика гериатрических синдромов, которая имеет важнейшее значение для принятия терапевтических решений и стратификации по риску при лечении пациентов старческого возраста с сердечно-сосудистыми заболеваниями [8]. Важно отметить, что синдром "хрупкости" является динамическим и частично обратимым состоянием [9]. Кроме того, "хрупкость" напрямую не связана с биологическим старением организма: показано, что "хрупкость" у пациентов с ХСН может встречаться даже в возрасте моложе 60 лет [10].
Исследований, характеризующих особенности течения и прогноза ХСН в зависимости от наличия ССА, недостаточно. В единичных исследованиях показано преобладание фенотипа ХСН с сохраненной фракцией выброса (ФВ) левого желудочка (ЛЖ) [11-13]. Однако не определена связь между функциональным классом ХСН по NYHA и распространенностью ССА: в одних исследованиях связь не выявлена, в других — линейная корреляция [13][14]. Недостаточно охарактеризованы особенности течения ХСН в этой когорте пациентов, что подчеркивает актуальность дальнейших исследований.
Предложено большое количество методов диагностики ССА (оценка физического домена, модель накопления "дефицитов", многодоменный подход и др.). Каждый из них имеет свои преимущества и ограничения. Однако в настоящее время отсутствует "золотой стандарт" диагностики ССА и синдрома хрупкости у пациентов с ХСН. В связи с чем разнородность полученных результатов в плане оценки прогноза связана с применением различных методов диагностики ССА. Таким образом, является актуальным определение распространенности ССА и прогностической значимости у госпитализированных пациентов старческого возраста с ХСН.
Цель: изучить распространенность ССА и основных гериатрических синдромов у госпитализированных пациентов с ХСН, а также прогноз в зависимости от выраженности синдрома "хрупкости".
Материал и методы
В проспективное наблюдательное исследование включались пациенты старше 75 лет, последовательно госпитализированные с декабря 2023г по сентябрь 2024г в многопрофильный стационар по поводу декомпенсации ХСН, подписавшие информированное согласие на сбор обезличенных медицинских данных. Включено 250 пациентов, медиана возраста составила 83,0 [ 77,0-86,0] года, 41,6% (n=104) были мужчинами. Не включали пациентов с острыми инфекционными заболевания (<4 нед.), острым инфарктом миокарда (<6 мес.), активным онкологическим заболеванием, отечным синдромом иной этиологии, тяжелыми сопутствующими заболеваниями: хронические заболевания легких, скорость клубочковой фильтрации <15 мл/мин/1,73 м2, тяжелые заболевания печени (трансаминазы >5 норм).
ССА определялся по шкале "Возраст не помеха" на 5 день госпитализации, при наличии 2 баллов и менее ССА исключался, при 3-4 баллах считалось, что у пациента вероятная преастения, при 5-7 баллах — вероятная старческая астения [15]. Пациентам, набравшим промежуточное значение в количестве 3-4 баллов, для утончения наличия ССА применялась краткая батарея тестов физического функционирования (КБТФФ, SPPB от англ. The Short Physical Performance Battery) [16]. КБТФФ включает в себя проверку равновесия, оценку скорости ходьбы и тест с 5-кратным подъемом со стула. При сумме баллов <7 из возможных 12 ССА подтверждается [16]. Всем пациентам выполняли традиционные лабораторно-инструментальные обследования, в т.ч. оценку N-концевого промозгового натрийуретического пептида, и эхокардиографическое исследование. Для оценки распространенности других гериатрических синдромов всем пациентам оценивалась когнитивная функция по Монреальской когнитивной шкале (MoCA, от англ. Montreal Cognitive Assessment), зависимость от посторонней помощи по шкале Бартел (Barthel Activities of daily living Index, ADL Barthel Index [17]) — полная или выраженная зависимость от посторонней помощи считалась при сумме баллов <60 [16]. В качестве первичной конечной точки оценивалась госпитальная летальность от всех причин.
Исследование выполнено в соответствии со стандартами надлежащей клинической практики (Good Clinical Practice), принципами Хельсинкской декларации и одобрено локальным этическим комитетом Медицинского института Российского университета дружбы народов имени Патриса Лумумбы (протокол № 29 от 20.06.2024).
Статистический анализ был проведен в программе IBM SPSS Statistics, Version 27. Количественные переменные описывали как медиана (Me) и интерквантильный размах (IQR). Качественные переменные описывали абсолютными (n) и относительными (%) значениями. Для определения достоверности различий качественных показателей использовали критерии хи-квадрат (χ2) или точный критерий Фишера. Для сравнения количественных переменных в двух группах применялся U-критерий Манна-Уитни. Корреляционный анализ был проведен с расчетом коэффициентов корреляции Спирмена, с учетом того, что все исследуемые переменные имели ненормальное распределение. Связь между определенным исходом и фактором риска оценивали с помощью отношения шансов (ОШ) с определением 95% доверительного интервала (95% ДИ). Вероятность выживания оценивали методом построения кривых выживаемости Каплана-Мейера, сравнение производили с помощью логрангового критерия. Во всех видах анализа статистически значимым считалось значение p<0,05.
Результаты
Включены 250 пациентов старческого возраста (≥75 лет) с диагнозом ХСН. По фенотипам ХСН пациенты распределялись следующим образом: с сохраненной ФВ ЛЖ — 63,6% (n=159), с умеренно сниженной ФВ ЛЖ — 15,2% (n=38), низкой ФВ ЛЖ — 21,2% (n=53). Пациенты характеризовались высокой коморбидностью, индекс Чарльсон составил 8,0±1,5 баллов (табл. 1).
В нашем исследовании ССА по скрининговому опроснику "Возраст не помеха" наблюдался более чем у половины обследованных пациентов с ХСН (54,8%, n=137), у трети пациентов отмечалась преастения (34,4%, n=86), норма — у 10,8% (n=27) пациентов. Данная распространенность ССА и преастении не зависела от возраста, однако отмечалась тенденция в увеличении ССА в более старших возрастных группах (рис. 1).
При уточнении функционального статуса по результатам КБТФФ дополнительно 23 пациента с преастенией переклассифицированы в ССА. Таким образом, при комплексной оценке ССА отмечался у 64,0% (n=160) пациентов. Более чем у половины пациентов наблюдалась полная или выраженная зависимость от посторонней помощи по индексу Бартела — у 68,8% (n=172) в общей популяции включенных пациентов, с большей распространенностью этого гериатрического синдрома в группе пациентов с ССА по сравнению с пациентами без ССА (83,1% vs 43,3%, р<0,05). Отмечена высокая корреляция шкал, отражающих функциональную активность пациентов (индекс Бартела и КБТФФ) — r=0,372, р<0,0001.
Длительность внутривенной диуретической терапии и продолжительность госпитализации у пациентов с ССА и ХСН была более продолжительная, чем у пациентов без ССА 7,1±3,4 vs 5,5±3,4 дней (p<0,05) и 8,1±3,5 vs 7,1±2,7 дней (p<0,05), соответственно. Пациенты с ССА и ХСН отличались более плохой переносимостью физической нагрузки (NYHA III-IV встречалась в 90,6% vs 65,6%, р<0,05) по сравнению с пациентами с ХСН и без ССА (табл. 2). Сохранная ФВ ЛЖ была преобладающей как у пациентов с ССА (51,1%), так и пациентов без этого синдрома (78,8%).
У большинства включенных пациентов старческого возраста наблюдались когнитивные нарушения разной степени выраженности, тем не менее у пациентов с сопутствующим ССА тяжесть когнитивных нарушений была достоверно выше, чем у пациентов без ССА (16,9±4,1 vs 18,7±5,1 баллов по MoCA, p<0,05). У 60,7% (n=91) пациентов отмечались умеренные когнитивные нарушения или деменция (MoCA ≤17 баллов), у 39,3% (n=59) пациентов — легкие когнитивные нарушения или норма (MoCA ≥18 баллов). Пациенты с худшим когнитивным статусом отличались большей длительностью в/в диуретической терапии (9,0 [ 7,0-10,0] vs 7,0 [ 3,5-10,0] дней, р=0,03) по сравнению с пациентами с ХСН и легкими когнитивными нарушениями или нормой. Степень ограничения физической активности и тяжесть симптомов ХСН были более выражены у пациентов с худшим когнитивным статусом (III-IV функциональный класс по NYHA n=85 (93,4%) vs n=53 (89,8%), p=0,04), а также пациенты в этой группе характеризовались большей частотой полной/выраженной зависимости от посторонней помощи (n=68 (74,7%) vs n=22 (37,3%), p=0,001) по сравнению с пациентами с ХСН и легкими когнитивными нарушениями или нормой. Отмечена обратная корреляция между выраженностью когнитивных нарушений по тесту MоCA с синдромом хрупкости по шкале "Возраст не помеха" (r=-0,436, p=0,001). Таким образом, выявленные значимые отличия в клинических характеристиках ХСН в зависимости от степени выраженности когнитивных нарушений могут быть обусловлены худшей комплаентностью пациентов и более тяжелым гериатрическим статусом.
Наличие ССА увеличивает шанс госпитальной летальности почти в 3 раза у госпитализированных пациентов старческого возраста с ХСН (ОШ 2,8; 95% ДИ: 1,2-6,4, p<0,05). Достижение первичной конечной точки отмечалось у 16,1% (n=22) при сопутствующей ССА по сравнению с 7,1% (n=8) у пациентов с ХСН без ССА (p<0,05). Расхождение кривых выживаемости в течение госпитального периода наблюдения в зависимости от наличия ССА отмечалось примерно в начале второй недели наблюдения и далее прогрессивно увеличивалось к 30 дню (рис. 2).
Таким образом, ССА отмечается у каждого второго госпитализированного пациента старческого возраста с ХСН и связан с отягощенным течением ХСН — более выраженными ограничениями физической активности и тяжестью симптомов ХСН, частыми сопутствующими когнитивными и функциональными нарушениями и плохим краткосрочным прогнозом. Учитывая, что ССА является потенциально обратимым состоянием, представляется остроактуальным раннее выявление группы пациентов с высоким риском ССА, гериатрическая оценка и реабилитация, что может способствовать улучшению прогноза как ССА, так и ХСН.
Таблица 1
Характеристика включенных пациентов c ХСН по клинико-демографическим параметрам и сопутствующим заболеваниям
|
Показатель |
ХСН (n=250) |
|
Мужчин, n (%) |
104 (41,6) |
|
Возраст, лет, Me [IQR] ≥90 лет, n (%) |
83,0 [ 77-86] 32 (12,8) |
|
Артериальная гипертония, n (%) Ишемическая болезнь сердца, n (%) Постинфарктный кардиосклероз, n (%) Фибрилляция предсердий, n (%) |
235 (94) 192 (76,8) 105 (42,0) 156 (62,4) |
|
NYHA II ФК, n (%) III ФК, n (%) IV ФК, n (%) |
46 (18,4) 182 (72,8) 22 (8,8) |
|
Стадия НК 2А, n (%) Стадия НК 2Б, n (%) |
42 (16,8) 208 (83,2) |
|
Внутрисердечное устройство, n (%) |
31 (12,4) |
|
Хроническая болезнь почек, n (%) |
190 (76,0) |
|
Инсульт/транзиторная ишемическая атака в анамнезе, n (%) |
90 (36,0) |
|
Сахарный диабет 2 типа, n (%) |
64 (25,0) |
|
ХОБЛ/бронхиальная астма вне обострения, n (%) |
45 (18,0) |
|
Анемия, n (%) |
154 (61,6) |
|
Индекс Чарльсон, баллов, M±SD |
8,0±1,5 |
|
Шкала ШОКС, баллов, Me [IQR] |
7,0 [ 6,0-8,0] |
|
Т6МХ (м), Me [IQR] |
255,5 [ 211,0-299,0] |
|
NT-proBNP, пг/мл, Me [IQR] |
1979,0 [ 1542,0-3229,0] |
Сокращения: НК — недостаточность кровообращения, Т6МХ — тест 6-минутной ходьбы, ФК — функциональный класс, ХОБЛ — хроническая обструктивная болезнь легких, ХСН — хроническая сердечная недостаточность, ШОКС — шкала оценки клинического состояния пациента с хронической сердечной недостаточностью, NT-proBNP — N-концевой промозговой натрийуретический пептид, NYHA — классификация по Нью-Йоркской ассоциации сердца (New York Heart Association).
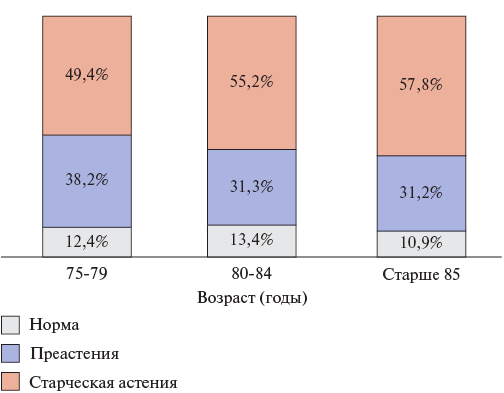
Рис. 1. Распространенность ССА и преастении в разных возрастных группах у пациентов с ХСН по опроснику "Возраст не помеха".
Таблица 2
Клиническая характеристика пациентов с ХСН в зависимости от наличия ССА
|
Показатель |
ХСН c ССА (n=160) |
ХСН без ССА (n=90) |
р |
|
Мужчин, n (%) |
66 (41,3) |
38 (42,7) |
0,68 |
|
Возраст, лет, Me [IQR] |
83,0 [ 78,0-86,0] |
82,0 [ 77,0-86,0] |
0,85 |
|
Индекс Чарльсон, баллов, M±SD |
8,8±1,5 |
8,7±1,6 |
0,82 |
|
Шкала ШОКС, баллов, M±SD |
7,1±1,4 |
6,6±1,5 |
0,61 |
|
Т6МХ (м), Me [IQR] |
257,0 [ 213,0-299,5] |
245,0 [ 193,5-294,0] |
0,06 |
|
NYHA III-IV, n (%) |
145 (90,6) |
59 (65,6) |
0,001 |
|
NT-proBNP, пг/мл, Me [IQR] |
2912,5 [ 1709,0-6455,0] |
1903,1 [ 1577,3-3031,8] |
0,02 |
|
MoCA, баллов, Me [IQR] |
16,9±4,1 |
19,3±5,2 |
0,003 |
|
Длительность внутривенной диуретической терапии, дней, M±SD |
7,1±3,4 |
5,5±3,4 |
0,01 |
|
Длительность госпитализации, дней, M±SD |
8,1±3,5 |
7,1±2,7 |
0,02 |
Сокращения: НК — недостаточность кровообращения, ССА — синдром старческой астении, Т6МХ — тест 6-минутной ходьбы, ФК — функциональный класс, ХОБЛ — хроническая обструктивная болезнь легких, ХСН — хроническая сердечная недостаточность, ШОКС — шкала оценки клинического состояния пациента с хронической сердечной недостаточностью, NT-proBNP — N-концевой промозговой натрийуретический пептид, NYHA — классификация по Нью-Йоркской ассоциации сердца (New York Heart Association).
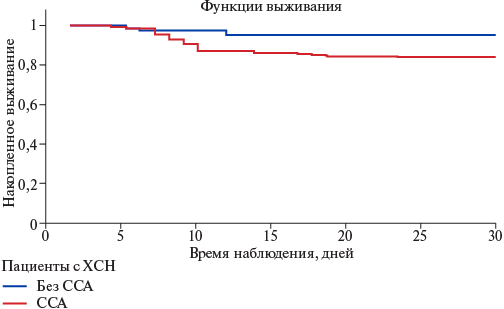
Рис. 2. Кривые Каплана-Мейера в зависимости от наличия ССА у госпитализированных пациентов старческого возраста с ХСН (Log Rank 7,0, р=0,01).
Сокращения: ССА — синдром старческой астении, ХСН — хроническая сердечная недостаточность.
Обсуждение
ССА является критически важным синдромом, влияющим на здоровье и качество жизни пациентов с ХСН, особенно среди пациентов старческого возраста. Результаты нашего исследования подтвердили высокую распространенность ССА среди госпитализированных пациентов старше 75 лет с ХСН, что подчеркивает необходимость более детального анализа и оценки этого состояния.
Ранее было показано, что биологический возраст пациента напрямую не связан с большей распространенностью синдрома "хрупкости" [10][13], что подтверждается результатами нашего исследования — ССА примерно одинаково был представлен во всех возрастных группах со слабовыраженной тенденцией к увеличению в старших возрастных группах.
ССА чаще встречается при ХСН, чем в общей популяции. В ранее опубликованных исследованиях распространенность ССА при ХСН сильно варьировала в зависимости от применяемого диагностического инструмента оценки ССА, поскольку до сих пор не существует "золотого" стандарта определения ССА. Так, наиболее часто в зарубежных исследованиях применяются критерии Fried LP [18] и шкала FRAIL, в большей степени оценивающие физический компонент "хрупкости", при которых распространенность ССА составляла 42,9%, тогда как в исследованиях с использованием многомерных показателей слабости распространенность ССА была выше и составляла 47,4% [13]. В нашем исследовании мы применяли отечественный опросник "Возраст не помеха", по которому распространенность ССА была сопоставимой с опубликованными ранее данными — 54,8%. Следует отметить, что опросник "Возраст не помеха" хорошо валидирован для скрининга ССА у пожилых пациентов, является удобным и простым в применении, однако специфических скрининговых инструментов для пациентов с ХСН в настоящее время не разработано. В исследовании [19] сравнивались результаты трех опросников для диагностики ССА ("Возраст не помеха", Frail и Fried), где получена высокая сопоставимость этих диагностических методов, в связи с чем использование любого из приведенных методов является оправданным. Все пациенты с ССА, согласно клиническим рекомендациям [16], были направлены в профильный гериатрический центр для обследования мультидисциплинарной гериатрической командой.
Ранее опубликованы данные о преимущественно сохраненной ФВ ЛЖ у пациентов с ХСН в сочетании с ССА, по сравнению с низкой и умеренно сниженной ФВ ЛЖ, что, возможно, связано с преобладанием фенотипа сохраненной ФВ ЛЖ у пожилых полиморбидных пациентов [11-13]. Аналогичные данные представлены в нашем исследовании.
Интересными представляются результаты исследования, касающиеся особенностей ХСН при ССА. ХСН при ССА характеризуется более тяжелыми симптомами застоя, худшим функциональным классом, более продленной внутривенной диуретической терапией по сравнению с пациентами с ХСН без ССА. Более тяжелое течение ХСН при ССА обусловлено специфическим профилем этих пациентов: выраженной степенью зависимости от посторонней помощи, когнитивными нарушениями, физическим дефицитом.
Нами выявлена высокая распространенность когнитивной дисфункции (86,0% пациентов имели MoCA <26 баллов) у пациентов с ХСН, а также ассоциация этих нарушений с ССА. Полученные результаты сопоставимы с ранее проведенными исследованиями — до 95% пациентов с ХСН имеют нарушения когнитивных функций [13][20-22]. Нами также показано, что пациенты с более выраженным когнитивным дефицитом характеризовались худшим функциональным статусом, большей длительностью внутривенной диуретической терапии.
Согласно исследованию Nadruz W, et al. (2017), прогноз при сочетании ССА и ХСН в большинстве случаев неблагоприятный, т.к. ССА является независимым предиктором дисфункции сердечно-сосудистой системы, прогрессирования ХСН, высокого риска летального исхода в этой когорте пациентов [23]. В других исследованиях показано прогрессирующее увеличение риска летального исхода при сочетании нарушений в нескольких доменах ССА (клиническом, когнитивном, физическом и социальном) [24][25]. Важно отметить, что не возраст был определяющим фактором риска, а степень выраженности гериатрических синдромов. По нашим данным, наличие ССА также было ассоциировано с неблагоприятным прогнозом и увеличивало шанс летального исхода у пациентов с ХСН во время госпитализации практически в 3 раза. Учитывая, что ССА может быть потенциально обратимым состоянием [9], для улучшения прогноза обоих заболеваний оптимизация терапии ХСН и проведение комплексной оценки ССА у пациентов старческого возраста с ХСН является особо актуальным.
Таким образом, полученные результаты подчеркивают важность оценки ССА у пациентов с ХСН. Учитывая высокую распространенность и взаимосвязанность этих двух состояний, необходима интеграция гериатрических подходов в клиническую практику для более точного прогноза и разработки эффективных стратегий лечения. Это позволит не только улучшить качество жизни пациентов, но и снизить вероятность повторных госпитализаций, продленного пребывания в больнице и неблагоприятного исхода ХСН.
Заключение
ХСН с сопутствующим ССА характеризовалась тяжелым функциональным классом, продленной внутривенной диуретической терапией, частой ассоциацией с когнитивными и функциональными нарушениями, а также неблагоприятным прогнозом. ССА, определенный по опроснику "Возраст не помеха", увеличивает шанс госпитальной летальности почти в 3 раза у госпитализированных пациентов старческого возраста с ХСН (ОШ 2,8; 95% ДИ: 1,2-6,4, p<0,05). Включение в алгоритм диагностики гериатрической оценки пациентов старческого возраста с ХСН представляется неотъемлемым звеном оптимального ведения пациента, стратификации риска и определения прогноза.
Отношения и деятельность. Работа выполнена в рамках гранта РУДН № 034313-0-000.
Список литературы
1. Veronese N, Cereda E, Stubbs B, et al. Risk of cardiovascular disease morbidity and mortality in frail and pre-frail older adults: Results from a meta-analysis and exploratory meta-regression analysis. Ageing Res Rev. 2017;35:63-73. doi:10.1016/j.arr.2017.01.003.
2. Ijaz N, Buta B, Xue QL, et al. Interventions for Frailty Among Older Adults With Cardiovascular Disease: JACC State-of-the-Art Review. J Am Coll Cardiol. 2022;79(5):482-503. doi:10.1016/j.jacc.2021.11.029.
3. Junius-Walker U, Onder G, Soleymani D, et al. The essence of frailty: A systematic review and qualitative synthesis on frailty concepts and definitions. Eur J Intern Med. 2018;56:3-10. doi:10.1016/j.ejim.2018.04.023.
4. Pandey A, Kitzman D, Reeves G. Frailty Is Intertwined With Heart Failure: Mechanisms, Prevalence, Prognosis, Assessment, and Management. JACC Heart Fail. 2019;7(12):1001-11. doi:10.1016/j.jchf.2019.10.005.
5. Yang X, Lupón J, Vidán MT, et al. Impact of Frailty on Mortality and Hospitalization in Chronic Heart Failure: A Systematic Review and Meta-Analysis. J Am Heart Assoc. 2018;7(23): e008251. doi:10.1161/JAHA.117.008251.
6. Dewan P, Jackson A, Jhund PS, et al. The prevalence and importance of frailty in heart failure with reduced ejection fraction — an analysis of PARADIGM-HF and ATMOSPHERE. Eur J Heart Fail. 2020;22(11):2123-33. doi:10.1002/ejhf.1832.
7. Umehara T, Kaneguchi A, Katayama N, et al. Frailty in elderly patients with acute heart failure increases readmission. Heart Lung. 2023;57:102-9. doi:10.1016/j.hrtlng.2022.08.021.
8. Котовская Ю.В., Розанов А. В., Курашев Д. Х., Ткачева О.Н. Сердечная недостаточность и синдром старческой астении. Медицинский совет. 2018;(16):72-9. doi:10.21518/2079-701X-2018-16-72-79.
9. Gwyther H, Bobrowicz-Campos E, Luis Alves Apóstolo J, et al. A realist review to understand the efficacy and outcomes of interventions designed to minimise, reverse or prevent the progression of frailty. Health Psychol Rev. 2018;12(4):382-404. doi:10.1080/17437199.2018.1488601.
10. Khan H, Kalogeropoulos AP, Georgiopoulou VV, et al. Frailty and risk for heart failure in older adults: The health, aging, and body composition study. American Heart Journal. 2013;166(5):887-94. doi:10.1016/j.ahj.2013.07.032.
11. Ather S, Chan W, Bozkurt B, et al. Impact of noncardiac comorbidities on morbidity and mortality in a predominantly male population with heart failure and preserved versus reduced ejection fraction. Journal of the American College of Cardiology. 2012;59(11):998-1005. doi:10.1016/j.jacc.2011.11.040.
12. Gastelurrutia P, Lupón J, Moliner P, et al. Comorbidities, Fragility, and Quality of Life in Heart Failure Patients With Midrange Ejection Fraction. Mayo Clin Proc Innov Qual Outcomes. 2018;2(2):176-85. doi:10.1016/j.mayocpiqo.2018.02.004.
13. Denfeld QE, Winters-Stone K, Mudd JO, et al. The prevalence of frailty in heart failure: A systematic review and meta-analysis. International Journal of Cardiology. 2017;236: 283-9. doi:10.1016/j.ijcard.2017.01.153.
14. Sanders NA, Supiano MA, Lewis EF, et al. The frailty syndrome and outcomes in the TOPCAT trial. Eur J Heart Fail. 2018;20(11):1570-7. doi:10.1002/ejhf.1308.
15. Ткачева О.Н., Рунихина Н.К., Остапенко В.С. и др. Валидация опросника для скрининга синдрома старческой астении в амбулаторной практике. Успехи геронтологии. 2017;30(2):236-42.
16. Ткачева О.Н., Котовская Ю.В., Рунихина Н.К. и др. Клинические рекомендации "Старческая астения". Российский журнал гериатрической медицины. 2020;(1):11-46. doi:10.37586/2686-8636-1-2020-11-46.
17. Mahoney F, Barthel D. Functional evaluation: The Barthel Index. Md State Med J. 1965;14:61-5.
18. Fried LP, Tangen CM, Walston J, et al. Frailty in older adults: evidence for a phenotype. J Gerontol A Biol Sci Med Sci. 2001;56(3): M146-56. doi:10.1093/gerona/56.3.m146.
19. Ал Аутаири А., Моисеева А. Ю., Котова Е. О., Кобалава Ж.Д. Сравнительная оценка шкал для диагностики синдрома старческой астении у госпитализированных пациентов старческого возраста с острой декомпенсацией сердечной недостаточности. Российский кардиологический журнал. 2024;29(8S):208. doi:10.15829/1560-4071-2024-8S.
20. Lee TC, Qian M, Liu Y, et al. Cognitive decline over time in patients with systolic heart failure: insights from WARCEF. JACC Heart Fail. 2019;7(12):1042-53. doi:10.1016/j.jchf.2019.09.003.
21. Rigueira J, R Agostinho J, Aguiar-Ricardo I, et al. Heart and brain interactions in heart failure: Cognition, depression, anxiety, and related outcomes. Rev Port Cardiol (Engl Ed). 2021;40(8):547-55. doi:10.1016/j.repce.2020.09.008.
22. Толкачева В.В., Казахмедов Э.Р., Кобалава Ж.Д. и др. Влияние Мексидола на качество жизни и функциональный статус пациентов с хронической ишемией головного мозга и хронической сердечной недостаточностью с низкой фракцией выброса. Кардиология и сердечно-сосудистая хирургия. 2021;14(1):80-9. doi:10.17116/kardio20211401180.
23. Nadruz W, Kitzman D, Windham BG, et al. Cardiovascular Dysfunction and Frailty Among Older Adults in the Community: The ARIC Study. The Journals of Gerontology Series A: Biological Sciences and Medical Sciences. 2017;72(7):958-64. doi:10.1093/gerona/glw199.
24. Matsue Y, Kamiya K, Saito H, et al. Prevalence and prognostic impact of the coexistence of multiple frailty domains in elderly patients with heart failure: the FRAGILE-HF cohort study. Eur J Heart Fail. 2020;22(11):2112-9. doi:10.1002/ejhf.1926.
25. Villaschi A, Chiarito M, Pagnesi M, et al. Frailty according to the 2019 HFA-ESC definition in patients at risk for advanced heart failure: Insights from the HELP-HF registry. Eur J Heart Fail. 2024;26(6):1399-407. doi:10.1002/ejhf.3234.
Об авторах
Ж. Д. КобалаваРоссия
Кобалава Жанна Давидовна — член-корр. РАН, профессор, д.м.н., зав. кафедрой внутренних болезней с курсом кардиологии и функциональной диагностики им. акад. В.С. Моисеева, Медицинский институт.
Москва
Конфликт интересов:
Нет
А. Ю. Моисеева
Россия
Моисеева Александра Юрьевна — к.м.н., ассистент кафедры внутренних болезней с курсом кардиологии и функциональной диагностики им. акад. В.С. Моисеева, Медицинский институт.
Москва
Конфликт интересов:
Нет
А. Ал Аутаири
Россия
Ал Аутаири Абдуллах — аспирант кафедры внутренних болезней с курсом кардиологии и функциональной диагностики им. акад. В.С. Моисеева, Медицинский институт.
Москва
Конфликт интересов:
Нет
Е. О. Котова
Россия
Д.м.н., доцент, доцент кафедры внутренних болезней с курсом кардиологии и функциональной диагностики им. акад. В.С. Моисеева, Медицинский институт; врач-кардиолог Университетской клинической больницы им. В.В. Виноградова.
Москва
Конфликт интересов:
Нет
Дополнительные файлы
- Синдром старческой астении (ССА) широко распространен среди госпитализированных пациентов с сердечной недостаточностью, в связи с чем актуальность приобретает комплексная оценка гериатрического статуса в этой когорте пациентов.
- Пациенты с сердечной недостаточностью и сопутствующим ССА характеризовалась тяжелым функциональным классом, продленной внутривенной диуретической терапией, частой ассоциацией с когнитивными и функциональными нарушениями и неблагоприятным прогнозом.
- Принимая во внимание потенциальную обратимость ССА, особую важность имеет оптимизация терапии сердечной недостаточности и проведение комплексной гериатрической оценки у пациентов старческого возраста, для улучшения прогноза обоих заболеваний.
Рецензия
Для цитирования:
Кобалава Ж.Д., Моисеева А.Ю., Ал Аутаири А., Котова Е.О. Особенности течения и прогноза хронической сердечной недостаточности у пациентов с синдромом старческой астении. Российский кардиологический журнал. 2025;30(7):6299. https://doi.org/10.15829/1560-4071-2025-6299. EDN: CSWOKD
For citation:
Kobalava Zh.D., Moiseeva A.Yu., Al Autairi A., Kotova E.O. Course and prognosis of heart failure in patients with frailty syndrome. Russian Journal of Cardiology. 2025;30(7):6299. (In Russ.) https://doi.org/10.15829/1560-4071-2025-6299. EDN: CSWOKD
JATS XML

















































